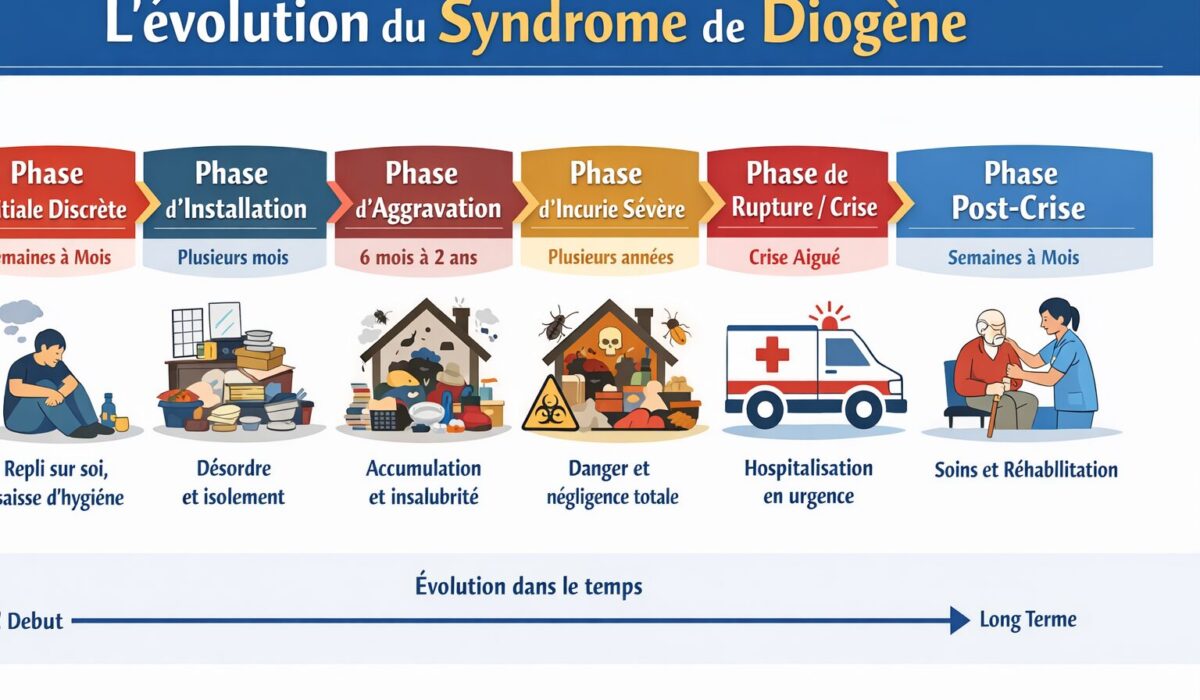
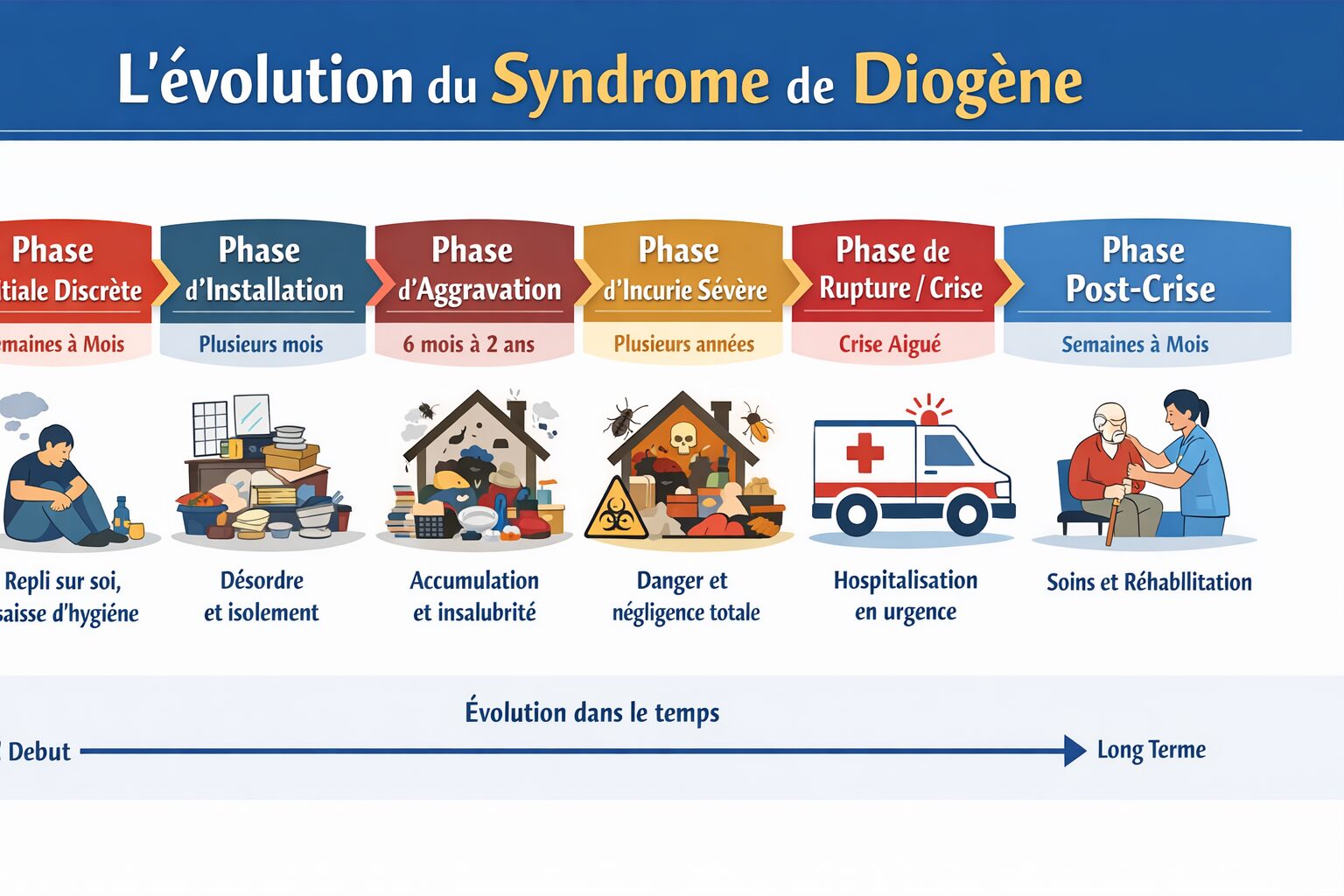
| À retenir Le syndrome de Diogène évolue le plus souvent par étapes : repli, négligence, incurie, refus d’aide puis crise. Repérer tôt les signes d’alerte permet d’éviter une aggravation silencieuse et d’organiser une prise en charge plus juste. |
Le syndrome de Diogène n’apparaît presque jamais d’un seul coup. Il s’installe en général par paliers, dans une dynamique lente où se mêlent souffrance psychique, isolement, désorganisation du quotidien, négligence de soi et dégradation du logement. Cette évolution progressive explique pourquoi l’entourage repère souvent le problème tardivement. Bien avant l’accumulation massive d’objets, il existe déjà des signaux faibles : une personne qui se retire peu à peu, répond moins, annule ses rendez-vous, n’ouvre plus volontiers sa porte et cesse progressivement de prendre soin de son cadre de vie.
Comprendre cette trajectoire est essentiel, car le trouble ne se résume jamais à un logement encombré. Il touche le rapport à soi, au corps, au temps, aux autres et à l’habitat. Les proches qui cherchent à comprendre à quel moment il faut s’inquiéter ont souvent besoin d’une lecture chronologique : que voit-on au début, comment le logement change-t-il, pourquoi l’aide est-elle refusée, et comment la situation bascule-t-elle vers une forme grave ? Cette lecture dans le temps aide aussi à distinguer un simple épisode de désorganisation d’un tableau qui s’enracine.
Dans la pratique, l’évolution du trouble dépend de nombreux facteurs : existence d’une dépression, fragilité psychique plus ancienne, déclencheurs sociaux ou psychologiques, troubles cognitifs, âge, ruptures biographiques, environnement familial et qualité du suivi. Mais malgré cette diversité, on retrouve souvent une progression comparable. Détailler ces étapes permet d’intervenir plus tôt, d’éviter les jugements simplistes et de mieux calibrer la réponse médicale, sociale et pratique.
Première période : les débuts du syndrome de Diogène, une dégradation lente, discrète et souvent difficile à identifier par l’entourage
Le syndrome de Diogène commence rarement par une rupture spectaculaire. Dans la majorité des situations, l’installation se fait à bas bruit, à travers une série de modifications apparemment modestes : la personne sort moins, diffère certaines tâches, répond plus tard aux messages, néglige un peu plus son ménage ou repousse des démarches simples. Vu de l’extérieur, cela peut ressembler à une période de fatigue, à une baisse de moral, à un deuil mal traversé ou à un repli temporaire sur soi. C’est justement cette banalité apparente qui rend le repérage difficile.
Durant cette phase initiale, le logement n’est pas encore forcément très dégradé. On observe plutôt une désorganisation progressive : du courrier ouvert puis oublié, du linge qui s’accumule un peu plus que d’habitude, de la vaisselle laissée plusieurs jours, des surfaces moins entretenues, des papiers qui ne sont plus classés. La personne conserve parfois une apparence de relative autonomie, ce qui rassure à tort l’entourage. Pourtant, derrière cette apparence, une logique de renoncement s’installe déjà : les tâches ordinaires demandent plus d’énergie, plus de concentration, ou sont vécues comme trop coûteuses psychiquement.
Sur le plan clinique, cette première période mérite une attention particulière parce qu’elle correspond souvent à la fenêtre où l’aide serait la moins intrusive et potentiellement la plus efficace. Les proches qui repèrent tôt les signes précoces avant l’accumulation visible comprennent mieux que l’incurie avancée n’est pas un point de départ mais l’aboutissement d’une dégradation déjà en cours. À ce stade, la honte n’est pas toujours installée de façon massive, et certains liens sociaux existent encore, même s’ils se fragilisent.
Deuxième période : l’installation du trouble avec un repli social plus marqué, une négligence du quotidien et un logement qui commence à refléter la souffrance psychique
Après plusieurs semaines ou plusieurs mois, les signes deviennent plus cohérents entre eux. Ce qui semblait jusque-là relever d’un simple passage difficile commence à former un tableau durable. Le repli social s’accentue : les visites se raréfient, les appels restent sans réponse, les invitations sont refusées, et la personne évite souvent que quelqu’un entre dans le logement. Ce retrait n’est pas seulement une question de préférence pour la solitude ; il est souvent lié à la peur du jugement, à l’épuisement psychique ou à la difficulté croissante à soutenir une interaction avec l’extérieur.
Dans le même temps, la négligence de soi devient plus visible. La toilette se fait plus rare, les vêtements sont moins souvent changés, l’alimentation se désorganise, les courses sont moins régulières, et les rendez-vous médicaux sont reportés ou oubliés. Le logement commence à refléter cette évolution intérieure : certaines pièces sont moins utilisées, la poussière s’installe, les déchets ne sont plus sortis régulièrement, la vaisselle s’accumule, les plans de travail disparaissent sous les objets. C’est souvent dans cette période qu’apparaissent les premiers phénomènes d’accumulation durable et de conservation sans tri.
Ce tournant est fondamental parce qu’il marque le passage d’un malaise discret à un trouble qui structure désormais le quotidien. L’entourage commence à percevoir que le problème dépasse un simple laisser-aller ponctuel. Pour autant, la personne concernée minimise souvent ce qu’elle vit : elle promet de ranger plus tard, affirme que tout est sous contrôle, ou se montre irritée dès qu’on évoque l’état du logement. Plus ce décalage entre le vécu de la personne et le regard extérieur augmente, plus le dialogue devient complexe.
Troisième période : l’aggravation progressive vers une incurie manifeste, où le logement se dégrade fortement et où les risques sanitaires deviennent réels
Lorsque rien ne vient interrompre le processus, on entre dans une phase d’incurie manifeste du logement. L’habitat n’est plus seulement désordonné : il perd progressivement sa fonction protectrice. Certaines surfaces deviennent impraticables, des pièces ne servent plus, les accès se réduisent, les équipements sanitaires ne sont plus entretenus et les objets s’accumulent jusqu’à modifier l’usage même des lieux. La cuisine peut devenir inutilisable, le lit encombré, la salle de bain impropre à sa fonction. On observe parfois des odeurs persistantes, des moisissures, des traces de dégradation avancée et l’apparition de nuisibles.
Sur le plan somatique, cette phase expose le patient à des risques concrets pour la santé. L’absence de soins réguliers, la dénutrition, la déshydratation, la fatigue extrême, les plaies non prises en charge, l’aggravation des maladies chroniques ou encore les risques de chute deviennent plus fréquents. Le logement lui-même peut devenir dangereux : prises électriques inaccessibles, voies de circulation obstruées, humidité, insalubrité, risques infectieux. Plusieurs contenus du site Nord Nettoyage décrivent d’ailleurs les dangers liés à un habitat Diogène et montrent comment l’insalubrité finit par affecter la sécurité la plus élémentaire.
Ce qui rend cette période particulièrement délicate, c’est que la conscience de la gravité n’est pas toujours présente. Le patient peut défendre son mode de vie, minimiser les risques, ou considérer l’intervention des autres comme abusive. Plus l’incurie progresse, plus les proches oscillent entre inquiétude, colère, culpabilité et impuissance. Pourtant, à ce stade, la question n’est plus seulement celle du confort ou de l’image du logement : c’est une question de préservation de la santé et parfois de survie.
Quatrième période : le refus d’aide devient central et transforme la situation en impasse relationnelle, médicale et sociale
À mesure que le trouble progresse, le refus d’aide devient souvent un élément majeur du tableau. Ce refus n’est pas toujours frontal. Il peut prendre la forme de reports successifs, d’absences aux rendez-vous, d’une porte qu’on n’ouvre plus, d’explications rassurantes mais répétitives, ou d’une banalisation systématique du problème. Dans d’autres cas, il devient plus net : méfiance envers la famille, rejet des intervenants, hostilité face à toute tentative de rangement ou de soin, sentiment d’intrusion dès qu’il est question du logement.
Ce refus s’explique par plusieurs mécanismes possibles : honte, peur du jugement, volonté de préserver un espace perçu comme le dernier territoire personnel, trouble psychiatrique associé, altération cognitive, ou incapacité à reconnaître l’ampleur de la dégradation. C’est pourquoi les proches qui souhaitent aider sans rompre le lien doivent souvent adopter une approche graduée et non brutale. Une intervention trop frontale peut renforcer la fermeture, alors qu’un accompagnement plus progressif favorise parfois l’acceptation d’un premier pas.
Sur le plan clinique et social, cette phase transforme souvent la situation en impasse. Tant que l’aide est refusée, la dégradation se poursuit en vase clos. Les dispositifs d’accompagnement existent, mais leur efficacité dépend largement de la possibilité d’entrer en relation. C’est aussi dans cette période que la question du cadre légal, des acteurs pouvant solliciter une intervention ou d’un relais social plus structuré peut se poser, comme l’explique le sujet sur les personnes habilitées à demander une intervention.
Cinquième période : la phase de rupture, quand une crise médicale, un signalement ou un accident révèle brutalement l’ampleur du syndrome de Diogène
Dans de nombreux cas, le syndrome de Diogène n’est réellement découvert qu’au moment d’une rupture. Cette crise peut être provoquée par une chute, un malaise, une hospitalisation, une absence prolongée de réponse, un signalement du voisinage, l’intervention d’un bailleur ou la visite exceptionnelle d’un proche. Ce qui était resté silencieux apparaît alors de manière brutale : logement fortement dégradé, accumulation massive, odeurs, impossibilité de circuler normalement, état physique affaibli, rupture du suivi médical et isolement extrême.
Cette phase de révélation produit souvent un choc. Elle donne l’impression d’une dégradation soudaine, alors qu’elle correspond en réalité à l’aboutissement d’un processus long. Les proches découvrent parfois trop tard l’ampleur du problème. Le patient, lui, peut être hospitalisé dans un contexte de grande fragilité, avec infection, dénutrition, déshydratation, escarres, épuisement ou aggravation de pathologies préexistantes. C’est souvent dans cette urgence qu’une articulation entre soin, accompagnement social et intervention matérielle sur le logement devient incontournable.
Cette rupture sert fréquemment de point d’entrée à une prise en charge plus globale. Elle oblige à poser les bonnes questions : s’agit-il d’un mode de vie marginal ou d’un trouble sévère ? Y a-t-il une dépression, une démence débutante, une désorganisation psychiatrique, une dépendance, une perte d’autonomie ? Sans cette lecture clinique, on risque de réduire la situation à l’état du logement, alors que le logement n’est que la partie visible d’un effondrement plus vaste.
Sixième période : la prise en charge après la crise, entre amélioration possible, résistance persistante et nécessité d’un accompagnement durable
Après la crise commence une phase souvent longue, complexe et incertaine : celle de la prise en charge. Nettoyer ou désencombrer le logement peut être nécessaire, mais cela ne résout jamais à lui seul le problème. Il faut évaluer l’état somatique, les capacités cognitives, la présence éventuelle d’une dépression, d’un trouble psychiatrique, d’une addiction ou d’une perte d’autonomie. Il faut aussi rétablir des bases concrètes : alimentation, hydratation, accès aux soins, hygiène minimale, reprise du lien avec des intervenants fiables.
Cette étape est souvent fragile parce que l’adhésion du patient reste partielle. Certains acceptent un nettoyage mais refusent tout suivi. D’autres consentent à une aide ponctuelle, puis se referment rapidement. C’est la raison pour laquelle une réponse strictement matérielle ne suffit pas. Les proches qui veulent comprendre comment intervenir sans aggraver la détresse perçoivent vite qu’il faut avancer avec mesure, continuité et coordination. Le but n’est pas seulement de remettre un logement en ordre, mais de restaurer une capacité minimale à habiter cet espace autrement.
Dans les situations sévères, l’accompagnement gagne à être pluridisciplinaire : médecin traitant, psychiatre, travailleur social, aides à domicile, proches, et parfois mesure de protection juridique. Les contenus consacrés à l’intervention efficace dans un logement Diogène soulignent justement qu’une amélioration durable passe rarement par une action unique. Elle suppose un travail conjoint sur l’environnement, la santé psychique, les habitudes quotidiennes et le maintien d’un cadre stable.
Septième période : l’évolution à long terme, entre stabilisation fragile, rechutes fréquentes et perte d’autonomie progressive
À long terme, l’évolution reste très variable. Chez certaines personnes, une stabilisation relative est possible : le logement redevient partiellement vivable, l’hygiène s’améliore, les soins sont mieux suivis et le repli social recule un peu. Mais cette stabilisation demeure souvent fragile. Elle dépend d’un accompagnement régulier, d’une surveillance bienveillante, de routines réalistes et d’un environnement suffisamment soutenant pour éviter une nouvelle dérive silencieuse.
Chez d’autres, les rechutes sont fréquentes. Après une hospitalisation ou un grand nettoyage, l’amélioration visuelle peut être rapide, mais les anciennes habitudes réapparaissent si la cause profonde n’a pas été travaillée. C’est pourquoi la question de la prévention des rechutes après nettoyage est centrale. Sans suivi, sans visites, sans relais social ou médical, le retour progressif à l’isolement peut ramener la personne vers les mêmes mécanismes de négligence et d’accumulation.
Dans les formes les plus sévères, notamment chez les personnes âgées ou présentant des troubles cognitifs associés, l’évolution peut mener à une perte d’autonomie durable. Le maintien à domicile devient alors de plus en plus compliqué, voire dangereux. Le besoin de protection, d’encadrement ou de changement de lieu de vie se pose parfois. Cette dernière phase rappelle une vérité essentielle : le syndrome de Diogène n’est pas une simple excentricité ni un manque de volonté. C’est une situation clinique et sociale lourde, aux conséquences majeures sur la santé, la dignité et la qualité de vie.
Comprendre l’évolution dans le temps pour repérer plus tôt, intervenir plus justement et éviter l’aggravation silencieuse de la situation
Regarder le syndrome de Diogène comme un processus évolutif permet de mieux comprendre sa logique : d’abord le retrait, puis la désorganisation, ensuite l’accumulation, l’incurie, le refus d’aide, la crise, puis soit une amélioration fragile, soit des rechutes, soit une perte d’autonomie plus durable. Cette lecture dans le temps est précieuse pour les proches comme pour les professionnels. Elle évite de croire que tout commence lorsque le logement devient spectaculaire ; en réalité, beaucoup se joue bien avant, dans la discrétion d’un quotidien qui se délite.
Plus le repérage est précoce, plus les chances d’éviter une aggravation majeure sont élevées. C’est pourquoi les ressources qui expliquent les signaux d’alerte à ne pas ignorer, les situations où il faut s’inquiéter ou encore les gestes concrets pour aider un proche sont si importantes. L’enjeu n’est pas seulement de désencombrer un lieu de vie : il est de restaurer, autant que possible, le lien de la personne avec elle-même, avec les autres et avec son environnement.
Tableau d’évolution du syndrome de Diogène sur une échelle de temps
| Période d’évolution | Durée approximative | Manifestations principales | Risques associés | Enjeux de prise en charge |
|---|---|---|---|---|
| Phase initiale discrète | Quelques semaines à quelques mois | Repli sur soi, baisse de motivation, hygiène moins régulière, ménage moins fréquent, premières difficultés d’organisation | Isolement progressif, banalisation des signes, retard de repérage | Observer les premiers changements, maintenir le lien, proposer une aide sans brusquer |
| Phase d’installation | Plusieurs mois | Désordre plus visible, linge et vaisselle accumulés, alimentation moins adaptée, rendez-vous oubliés, refus léger des remarques | Dégradation du quotidien, rupture avec l’entourage, négligence de la santé | Repérer la souffrance psychique, évaluer la situation sociale et médicale |
| Phase d’aggravation | De 6 mois à 2 ans ou plus | Accumulation d’objets ou de déchets, hygiène corporelle très altérée, logement encombré, isolement fort | Dénutrition, déshydratation, chute, insalubrité, aggravation de maladies chroniques | Intervention coordonnée, évaluation gériatrique, psychiatrique et sociale |
| Phase d’incurie sévère | Variable, souvent après plusieurs mois ou années sans aide | Logement très dégradé, pièces impraticables, odeurs, nuisibles, soins totalement négligés | Risque infectieux, mise en danger, perte d’autonomie, danger domestique | Sécuriser la personne, traiter l’urgence médicale, organiser l’accompagnement |
| Phase de rupture ou de crise | Brutale | Découverte à l’occasion d’une chute, d’un malaise, d’une hospitalisation, d’un signalement ou d’une visite | Hospitalisation en urgence, état général très altéré, révélation tardive du trouble | Gérer la crise, poser un diagnostic global, mettre en place un relais durable |
| Phase post-crise | Semaines à mois | Début de prise en charge, nettoyage, soins, évaluation cognitive et psychique | Refus de suivi, amélioration incomplète, retour rapide aux anciennes habitudes | Installer un cadre stable, restaurer un lien de confiance, éviter la rechute |
| Évolution à long terme | Plusieurs mois à plusieurs années | Stabilisation partielle, rechutes possibles, dépendance croissante dans certains cas | Perte d’autonomie durable, nécessité d’une mesure de protection ou d’un placement | Suivi régulier, accompagnement durable, adaptation du lieu de vie |
FAQ sur l’évolution du syndrome de Diogène
1. Qu’est-ce que le syndrome de Diogène ?
Le syndrome de Diogène désigne une situation de négligence extrême de soi, d’isolement social et de dégradation du logement. Il peut s’accompagner d’une accumulation d’objets, mais ce n’est pas toujours le cas. Ce syndrome n’est pas une maladie unique au sens strict, mais plutôt un tableau complexe. Il peut être lié à une dépression, une démence, un trouble psychiatrique ou une grande souffrance sociale. Sa compréhension nécessite toujours une approche globale.
2. Le syndrome de Diogène apparaît-il brutalement ?
Dans la majorité des cas, il ne survient pas d’un seul coup. Il évolue plutôt de façon lente et progressive, parfois sur plusieurs mois ou plusieurs années. Les premiers signes sont souvent discrets et peuvent être minimisés par l’entourage. Cette installation silencieuse explique pourquoi la situation est souvent découverte tardivement. La crise visible n’est généralement que l’aboutissement d’un processus ancien.
3. Quels sont les premiers signes d’évolution ?
Les premiers signes sont souvent une baisse de l’hygiène, un repli social, un logement moins entretenu et une perte d’intérêt pour les tâches quotidiennes. La personne peut aussi oublier des rendez-vous ou laisser s’accumuler des objets ou des papiers. À ce stade, rien ne paraît encore spectaculaire. C’est justement ce caractère discret qui rend le repérage difficile. Pourtant, ces signes peuvent déjà annoncer une dégradation plus importante.
4. En combien de temps le syndrome peut-il s’aggraver ?
Il n’existe pas de durée unique, car l’évolution varie beaucoup selon les patients. Chez certains, l’aggravation se fait lentement sur plusieurs années. Chez d’autres, elle peut s’accélérer après un deuil, une hospitalisation ou une perte d’autonomie. L’absence d’aide et le refus de soins favorisent souvent une dégradation plus rapide. Le temps d’évolution dépend donc fortement du contexte personnel et médical.
5. Le syndrome de Diogène touche-t-il surtout les personnes âgées ?
Il est plus souvent décrit chez les personnes âgées, notamment en lien avec des troubles cognitifs, une solitude importante ou une perte d’autonomie. Cependant, il peut aussi concerner des adultes plus jeunes. Dans ce cas, on retrouve plus souvent des troubles psychiatriques, des addictions ou des ruptures sociales majeures. Il ne faut donc pas le réduire au seul vieillissement. L’âge avancé est fréquent, mais non exclusif.
6. Le logement sale est-il toujours le premier signe ?
Pas nécessairement. Avant la dégradation visible du domicile, il existe souvent une désorganisation invisible. La personne peut d’abord se couper des autres, négliger sa santé ou abandonner certaines routines. Le logement devient ensuite le reflet concret de cette détérioration intérieure. C’est pourquoi se focaliser uniquement sur la saleté peut faire manquer les premiers signaux. L’environnement n’est souvent qu’une conséquence visible d’un trouble plus profond.
7. Pourquoi la personne ne demande-t-elle pas d’aide ?
Le refus d’aide est fréquent dans le syndrome de Diogène. Il peut être lié à la honte, à la peur du jugement, à la méfiance ou à une absence de conscience des troubles. Certaines personnes pensent sincèrement que la situation reste sous contrôle. D’autres veulent simplement préserver leur intimité à tout prix. Ce refus complique fortement la prise en charge et retarde souvent l’intervention.
8. Le syndrome de Diogène est-il une maladie psychiatrique ?
Il ne correspond pas à une maladie psychiatrique unique et clairement délimitée. Il s’agit plutôt d’un syndrome, c’est-à-dire d’un ensemble de manifestations qui peuvent avoir plusieurs causes. Il peut être associé à une dépression, un trouble psychotique, une démence ou une personnalité pathologique. Dans certains cas, plusieurs facteurs se combinent. Une évaluation psychiatrique et cognitive est donc souvent nécessaire.
9. Existe-t-il des étapes typiques d’évolution ?
Oui, on retrouve souvent une progression en plusieurs temps. D’abord une phase discrète avec du repli et de la négligence légère. Ensuite une phase d’installation, avec un logement plus désorganisé et un isolement plus marqué. Puis vient parfois une phase d’incurie sévère, suivie d’une crise qui révèle la situation. Cette chronologie n’est pas rigide, mais elle aide à comprendre le phénomène.
10. Qu’est-ce qui peut déclencher ou accélérer le syndrome ?
Plusieurs éléments peuvent jouer un rôle déclencheur ou aggravant. On retrouve souvent un deuil, une séparation, une perte d’emploi, une dépression, une maladie chronique ou une perte d’autonomie. L’isolement social est un facteur majeur. Chez les personnes âgées, les troubles cognitifs peuvent accélérer la dégradation. L’évolution est donc souvent multifactorielle plutôt qu’expliquée par une seule cause.
11. L’accumulation d’objets est-elle obligatoire ?
Non, l’accumulation n’est pas systématique. Certaines personnes présentent surtout une incurie du logement et une négligence de soi, sans accumulation massive. D’autres conservent beaucoup d’objets, de papiers, de sacs ou même de déchets. L’image du logement envahi est fréquente, mais elle ne résume pas toutes les formes du syndrome. Le cœur du problème reste la rupture du lien avec les normes minimales de soin et d’entretien.
12. Comment évolue l’hygiène personnelle avec le temps ?
Au début, l’hygiène se dégrade légèrement : toilette moins fréquente, vêtements changés moins souvent, linge accumulé. Puis cette négligence devient plus marquée. Dans les formes sévères, l’hygiène corporelle peut être très altérée, avec des odeurs, des vêtements souillés ou des plaies non soignées. Cette évolution expose à des complications médicales réelles. Elle reflète souvent une souffrance profonde plutôt qu’un simple laisser-aller.
13. Quels sont les risques physiques pour le patient ?
Les risques physiques peuvent devenir importants à mesure que le syndrome évolue. On peut observer une dénutrition, une déshydratation, des infections, des chutes, des plaies négligées ou une aggravation de maladies chroniques. L’environnement insalubre augmente aussi les risques respiratoires et infectieux. Dans les formes avancées, la sécurité du patient est clairement menacée. L’état somatique doit donc être évalué sérieusement.
14. Peut-on mourir des conséquences du syndrome de Diogène ?
Le syndrome lui-même n’est pas une cause directe de décès, mais ses conséquences peuvent être graves. Un isolement extrême, une dénutrition, une infection, une chute ou l’absence de soins peuvent mettre la vie en danger. Le risque augmente lorsque la situation reste ignorée pendant longtemps. Chez les personnes fragiles, âgées ou déjà malades, les complications peuvent être sévères. C’est pourquoi une prise en charge précoce est essentielle.
15. Quels sont les risques psychiques associés ?
Sur le plan psychique, le syndrome peut s’accompagner d’une dépression, d’une anxiété importante, d’idées de persécution ou d’une perte de contact avec la réalité dans certains cas. La solitude aggrave souvent la détresse. Chez certaines personnes, on observe une altération du jugement ou des fonctions exécutives. Ce n’est donc pas seulement un trouble matériel. Il existe presque toujours une souffrance mentale ou cognitive sous-jacente.
16. Le patient est-il toujours conscient de la gravité de sa situation ?
Non, pas toujours. Certaines personnes voient bien que leur situation se dégrade mais se sentent incapables d’agir. D’autres minimisent fortement le problème ou n’en perçoivent pas la gravité réelle. Cette absence de conscience peut être liée à un trouble psychiatrique, à une démence ou à un mécanisme de défense. Cela explique en partie pourquoi la prise en charge est si difficile. Le regard clinique doit rester prudent et nuancé.
17. Le syndrome de Diogène est-il lié à la démence ?
Il peut l’être, mais ce n’est pas systématique. Chez certaines personnes âgées, la démence ou des troubles cognitifs participent clairement à la désorganisation du quotidien et à la perte d’hygiène. Cependant, d’autres patients n’ont pas de démence et présentent plutôt une dépression ou un trouble psychiatrique. Il faut donc éviter les raccourcis. Une évaluation cognitive permet de mieux comprendre ce qui relève de la maladie neurologique ou d’un autre trouble.
18. Comment l’entourage repère-t-il généralement le problème ?
L’entourage remarque souvent d’abord des changements de comportement : moins de visites, moins d’appels, un discours plus méfiant ou un aspect physique négligé. Parfois, ce sont des odeurs, des plaintes du voisinage ou une absence de réponse prolongée qui alertent. Dans beaucoup de cas, la situation n’est découverte que tardivement. Le patient évite les visites et protège son domicile du regard extérieur. Cette fermeture contribue au retard diagnostique.
19. Pourquoi parle-t-on d’évolution silencieuse ?
On parle d’évolution silencieuse parce que le syndrome progresse sans événement spectaculaire au début. Les changements s’installent lentement et restent souvent cachés à l’extérieur. Le patient peut encore paraître relativement cohérent lorsqu’il parle ou sort ponctuellement. Pendant ce temps, le quotidien se dégrade et le logement se transforme. Le silence social et relationnel joue un rôle majeur dans cette évolution discrète.
20. Que se passe-t-il lors de la phase de crise ?
La phase de crise correspond souvent au moment où la situation devient impossible à ignorer. Elle peut être révélée par une chute, une hospitalisation, un malaise ou une intervention extérieure. Le domicile est alors découvert dans un état parfois très dégradé. Cette crise agit comme un révélateur brutal d’une évolution ancienne. C’est souvent à ce moment que la prise en charge commence réellement.
21. Un simple nettoyage du logement suffit-il ?
Non, un nettoyage seul ne règle généralement pas le problème. Il peut être nécessaire pour sécuriser l’environnement, mais il ne traite pas les causes profondes. Sans accompagnement médical, psychologique et social, la situation risque de se reconstituer. Beaucoup de rechutes surviennent après des interventions uniquement matérielles. Le logement n’est qu’un aspect visible du syndrome.
22. Quelles sont les principales causes de rechute ?
Les rechutes sont fréquentes lorsque le trouble de fond n’a pas été identifié ou traité. Elles surviennent aussi lorsque la personne reste très isolée ou refuse le suivi proposé. Une intervention trop brutale peut parfois renforcer la méfiance. Le retour à domicile sans accompagnement durable expose également à une nouvelle dégradation. La prévention des rechutes repose donc sur la continuité du lien et des soins.
23. Peut-on stabiliser la situation à long terme ?
Oui, une stabilisation est possible dans certains cas. Elle dépend de la cause du syndrome, de l’acceptation de l’aide, du soutien de l’entourage et de la qualité du suivi. La stabilisation signifie souvent une amélioration partielle plutôt qu’un retour complet à la situation antérieure. Il faut parfois accepter une progression lente. Le maintien des acquis demande souvent un accompagnement dans la durée.
24. Une hospitalisation est-elle souvent nécessaire ?
Elle peut devenir nécessaire lors d’une phase aiguë ou lorsque l’état général est très altéré. L’hospitalisation permet d’évaluer les urgences médicales, la nutrition, l’autonomie et l’état psychique. Elle ne constitue cependant qu’une étape. Le véritable enjeu commence souvent après, avec l’organisation du retour ou d’une autre solution de vie. Sans relais adapté, les effets de l’hospitalisation restent limités.
25. Quel rôle joue l’isolement social dans l’évolution ?
L’isolement social est un facteur central. Il favorise l’absence de regard extérieur, la perte de repères et la banalisation de la dégradation. Plus la personne est seule, moins les signes précoces sont repérés. L’isolement prive aussi le patient d’un soutien affectif et pratique. Il est à la fois un facteur de risque, un symptôme et un accélérateur d’évolution.
26. Peut-on prévenir l’aggravation du syndrome ?
On ne peut pas toujours empêcher son apparition, mais on peut parfois limiter son aggravation. Le repérage précoce, le maintien du lien, l’évaluation médicale rapide et une approche non jugeante sont essentiels. Plus l’aide arrive tôt, plus les chances de préserver l’autonomie sont grandes. La prévention repose surtout sur l’attention portée aux premiers signes. Attendre la crise rend tout beaucoup plus difficile.
27. Comment parler à une personne atteinte sans la braquer ?
Il faut éviter les reproches, l’humiliation ou la confrontation directe. Une approche respectueuse, calme et progressive est souvent plus efficace. Il vaut mieux partir des besoins concrets de la personne que du désordre visible. La relation de confiance se construit lentement. Le but n’est pas de convaincre d’un coup, mais d’ouvrir une possibilité d’aide.
28. Le syndrome de Diogène peut-il être confondu avec la syllogomanie ?
Oui, mais ce n’est pas exactement la même chose. La syllogomanie correspond principalement à une difficulté pathologique à jeter et à une accumulation compulsive. Le syndrome de Diogène inclut plus largement la négligence de soi, l’incurie, le repli social et le refus d’aide. Certaines personnes présentent les deux tableaux en même temps. Il faut donc bien distinguer accumulation compulsive et effondrement global du mode de vie.
29. Quelle prise en charge est la plus adaptée ?
La prise en charge la plus adaptée est généralement pluridisciplinaire. Elle associe souvent médecin traitant, gériatre, psychiatre, travailleurs sociaux, aides à domicile et proches. Il faut évaluer à la fois l’état physique, psychique, cognitif et social. Une intervention uniquement technique est rarement suffisante. Le suivi doit être souple, progressif et durable.
30. Pourquoi est-il important de comprendre l’évolution dans le temps ?
Comprendre l’évolution dans le temps permet de repérer les premiers signes avant la catastrophe. Cela aide aussi à ne pas réduire le syndrome à un simple problème de logement sale. La lecture chronologique montre qu’il s’agit d’un processus fait de repli, de négligence, d’incurie puis parfois de crise. Mieux connaître cette progression favorise des interventions plus justes. C’est un outil essentiel pour prévenir l’aggravation et adapter la réponse.