Pourquoi la distinction entre syndrome de Diogène et incurie dépressive est essentielle
Chez une personne âgée vivant seule, la négligence de soi, l’insalubrité du domicile, le refus d’aide, l’amaigrissement, les troubles de l’hygiène ou l’abandon des soins ne renvoient pas automatiquement à une seule cause. Dans la pratique, deux cadres sont souvent confondus : d’un côté, le syndrome de Diogène, classiquement décrit comme une association de grande incurie, d’accumulation d’objets, de conditions de vie très dégradées et d’un défaut marqué de honte ou d’insight ; de l’autre, l’incurie liée à une dépression sévère, où la négligence résulte surtout d’un ralentissement psychomoteur, d’une perte d’élan vital, d’un désespoir profond et d’une baisse majeure de l’initiative. Cette distinction n’est pas théorique. Elle change la manière d’évaluer le danger, de parler à la personne, d’organiser l’intervention médico-sociale et d’anticiper l’évolution.
Le syndrome de Diogène n’est pas simplement un “logement sale” ou une “personne qui ne se lave plus”. Les descriptions cliniques le rattachent à un tableau plus large de désorganisation comportementale, d’isolement, de thésaurisation ou d’accumulation, de vie dans la souillure, avec souvent une relative indifférence à l’état du domicile et à ses conséquences sanitaires. À l’inverse, dans la dépression sévère, l’incurie est généralement vécue comme la conséquence d’un épuisement psychique extrême : la personne n’a plus la force de faire, se sent inutile, coupable, vidée, parfois persuadée qu’elle ne mérite plus les soins ou qu’aucune amélioration n’est possible. Autrement dit, dans le premier cas, le trouble se voit souvent dans le rapport au désordre et au délabrement ; dans le second, il se lit davantage dans le rapport à soi, à la douleur morale et à l’avenir.
La confusion est d’autant plus fréquente que les deux tableaux peuvent partager des signes de surface : isolement social, alimentation négligée, vêtements sales, gestion administrative défaillante, traitement médical oublié, logement insalubre, repli, refus d’intervention. Pourtant, les indices fins diffèrent : l’histoire d’installation, la tonalité affective, la manière de parler du logement, la présence ou non de honte, le type de refus d’aide, l’importance de l’accumulation, la cohérence du discours, le degré de souffrance exprimée et la nature des idées associées orientent différemment le clinicien.
Il faut aussi rappeler qu’une personne âgée peut présenter des chevauchements : une dépression sévère peut coexister avec un trouble neurocognitif, une addiction, des traits de personnalité anciens, voire un tableau de Diogène secondaire à une autre affection psychiatrique ou neurologique. Les sources cliniques sur le syndrome de Diogène soulignent d’ailleurs ses liens possibles avec la manie, certaines psychoses et certaines démences, notamment frontotemporales. La bonne démarche n’est donc jamais d’opposer mécaniquement deux étiquettes, mais d’identifier le moteur principal de l’incurie observée.
Ce que recouvre exactement le syndrome de Diogène sur le plan clinique
Le syndrome de Diogène est généralement décrit comme un trouble comportemental associant incurie extrême, négligence corporelle majeure, insalubrité domestique importante, accumulation ou thésaurisation, isolement social et faible conscience du caractère problématique de la situation. Le domicile peut contenir des déchets, des aliments avariés, des objets sans utilité, des emballages, des matières organiques, des animaux mal pris en charge ou des excréments, dans un contexte où la personne semble peu affectée par l’état des lieux. Cette absence de honte ou cette très faible perception de la gravité est l’un des éléments les plus typiques du tableau.
Sur le plan de l’observation, le syndrome de Diogène ne se limite pas à la saleté visible. Il comprend souvent un mode d’occupation de l’espace très particulier. Les pièces deviennent difficilement accessibles, certaines fonctions du logement ne sont plus assurées, les surfaces de circulation se rétrécissent, l’usage normal de la cuisine, du lit, des sanitaires ou de la salle à manger disparaît. La personne peut pourtant continuer à vivre au milieu de cet environnement sans exprimer de détresse manifeste proportionnelle à la gravité du danger. C’est précisément ce décalage entre la situation objectivement alarmante et le vécu subjectif parfois étonnamment peu plaintif qui alerte.
Autre point important : dans le syndrome de Diogène, l’accumulation ne prend pas toujours la forme anxieuse et ritualisée que l’on observe dans certains troubles obsessionnels. Une revue de cas indique que l’accumulation y est plus souvent egosyntonique, c’est-à-dire vécue comme compatible avec soi, non étrangère, non réellement combattue. La personne n’explique pas nécessairement qu’elle garde les objets pour éviter une catastrophe imaginaire ; elle peut plutôt banaliser, rationaliser, minimiser ou ne pas comprendre le problème. Cela aide à distinguer le syndrome de Diogène d’autres formes de stockage compulsif, mais aussi d’une simple négligence passive.
L’insight est central. Dans le syndrome de Diogène, il est souvent faible. La personne nie l’ampleur de l’insalubrité, rejette la responsabilité sur autrui, invoque sa liberté de vivre comme elle l’entend, ou considère les remarques des proches comme intrusives et disproportionnées. Elle peut accepter de parler d’un détail pratique mais pas du cœur du problème. Ce n’est pas forcément un délire constitué ; c’est souvent une conscience altérée du trouble, parfois renforcée par une atteinte des fonctions frontales, par une pathologie psychiatrique associée ou par des traits de personnalité rigides.
Le syndrome de Diogène est aussi un tableau à risque élevé. Les descriptions cliniques soulignent une morbidité et une mortalité importantes en raison des infections, de la dénutrition, de l’absence de recours aux soins, de la dégradation générale et du retard de repérage. L’isolement social fait que ces personnes sont parfois identifiées tardivement, à l’occasion d’un accident, d’une plainte du voisinage, d’une intervention des secours ou d’un épisode médical aigu. Ce mode de découverte est lui-même un indice : le problème existe souvent depuis longtemps, avec une accumulation progressive et une adaptation pathologique au désordre.
Chez la personne âgée, le syndrome de Diogène peut être primaire ou secondaire. Les sources mentionnent des associations avec la schizophrénie, la manie, certaines démences et des lésions orbitofrontales. En pratique, cela signifie qu’un tableau de Diogène impose toujours une évaluation neuropsychiatrique large. Mais même lorsqu’un trouble associé existe, la signature clinique du Diogène reste reconnaissable : grande incurie, squalor, accumulation, isolement, défaut de honte et faible demande d’aide malgré un risque objectivement majeur.
Ce qu’est une incurie liée à une dépression sévère chez la personne âgée
L’incurie liée à une dépression sévère obéit à une logique clinique différente. Ici, le logement se dégrade et la personne se néglige non parce qu’elle s’accommode d’un mode de vie en souillure, mais parce que la maladie dépressive détruit l’énergie psychique nécessaire aux actes élémentaires. Chez le sujet âgé, la dépression peut se présenter avec moins de tristesse verbalisée qu’on l’imagine. Les sources gériatriques rappellent qu’elle peut se manifester par un engourdissement émotionnel, une perte d’intérêt, une fatigue majeure, un ralentissement, des troubles de la concentration, des troubles du sommeil, une diminution ou une augmentation de l’appétit et un désengagement des responsabilités ordinaires.
Le point fondamental est le vécu interne. Dans la dépression sévère, la personne souffre en général de son incapacité à agir, même si elle ne formule pas spontanément cette souffrance. Elle peut dire qu’elle n’a “plus de force”, “plus envie de rien”, qu’elle est “vide”, “finie”, “inutilisable”, qu’elle “laisse tout tomber”. Là où le syndrome de Diogène banalise volontiers le délabrement, la dépression sévère s’accompagne plus souvent d’une expérience subjective douloureuse, avec honte, culpabilité, désespoir ou indifférence affective triste. Le logement sale n’est pas revendiqué, ni réellement assumé ; il apparaît comme la trace visible d’un effondrement psychique.
Cliniquement, l’incurie dépressive est très liée au ralentissement psychomoteur. Les tâches simples deviennent immenses. Se lever, ouvrir les volets, faire une toilette, jeter les déchets, faire un repas, payer une facture ou répondre au téléphone exigent un effort insurmontable. Le désordre peut s’accumuler vite, mais l’accumulation d’objets n’a pas toujours la même qualité que dans le syndrome de Diogène. Il s’agit souvent d’abandon progressif : vaisselle non faite, linge sale, courrier non ouvert, aliments périmés, poubelles non sorties, médicaments oubliés. L’environnement se détériore parce que la chaîne des gestes quotidiens s’interrompt, non parce que la personne organise une occupation pathologique du domicile autour de l’entassement.
La dépression sévère donne aussi des indices verbaux et relationnels spécifiques. La personne se plaint plus volontiers d’épuisement, d’insomnie, de réveils précoces, de perte de goût pour les activités, d’anxiété, d’idées noires, de sentiment d’échec ou de culpabilité. Elle peut dire qu’elle ne mérite plus d’être aidée, qu’elle est un fardeau, qu’elle ne sert plus à rien. Chez certaines personnes âgées, le tableau est moins émotionnellement expressif et davantage somatique ou apathique, mais on retrouve souvent une cassure nette par rapport au fonctionnement antérieur. La famille ou le voisinage décrivent fréquemment un “avant/après” : auparavant la personne tenait son logement, puis, après un deuil, une hospitalisation, une douleur chronique, une perte d’autonomie ou un épisode dépressif, tout s’est défait.
Autre différence importante : la réaction à l’aide. La personne en dépression sévère peut refuser l’aide, mais ce refus repose souvent sur le découragement, la honte, l’anesthésie affective ou la conviction que rien ne marchera. Il n’est pas rare qu’un accompagnement calme, non jugeant et répétitif finisse par ouvrir une brèche. Dans le syndrome de Diogène, le refus a plus souvent une tonalité défensive, opposante, méfiante ou indifférente à la gravité. Cela ne signifie pas que la personne dépressive coopère facilement, mais le sens clinique du refus n’est pas le même.
Enfin, l’incurie dépressive s’intègre souvent à un syndrome plus large où figurent les idées de mort ou de suicide. Chez le sujet âgé vivant seul, cet élément change le niveau d’urgence. Un logement négligé dans un contexte d’amaigrissement, d’abandon des traitements, de propos de désespoir et de repli total doit faire considérer la dépression sévère comme diagnostic majeur jusqu’à preuve du contraire.
Le premier signe distinctif : le rapport subjectif au désordre et à l’insalubrité
Parmi tous les critères utiles, le rapport subjectif à l’état du logement est probablement l’un des plus discriminants. Dans le syndrome de Diogène, la personne manifeste souvent une étonnante tolérance à l’insalubrité. Elle vit au milieu de déchets, d’odeurs fortes, de nuisibles, de risques infectieux ou d’encombrement massif sans éprouver, du moins en apparence, un embarras proportionné. Elle peut même ouvrir la porte sans préparation particulière, discuter au milieu du chaos, ou considérer que l’intervention extérieure est exagérée. La littérature clinique insiste justement sur l’absence ou l’atténuation de la honte comme caractéristique du syndrome.
Dans l’incurie dépressive, au contraire, le désordre est plus souvent vécu comme un échec, une humiliation ou une preuve supplémentaire de l’effondrement personnel. Certaines personnes ferment leurs volets, n’ouvrent plus la porte, s’excusent d’emblée, évitent les visites et disent qu’elles ont “laissé aller”. D’autres masquent le problème au téléphone mais craquent dès qu’on évoque l’état du domicile. Même lorsqu’il existe une forte négligence, la tonalité clinique est souvent imprégnée de honte, de tristesse ou de culpabilité. La personne ne défend pas son mode de vie ; elle n’arrive plus à en sortir.
Cette différence ne doit pas être simplifiée à l’excès. Une personne avec syndrome de Diogène peut devenir agressive quand on parle de son logement, et une personne dépressive peut minimiser pour éviter la confrontation. Mais la question à poser reste simple : la personne considère-t-elle globalement que la situation est acceptable, ou souffre-t-elle du fait qu’elle n’a plus la force d’y remédier ? Dans le premier cas, on s’oriente plus volontiers vers un Diogène ; dans le second, vers une incurie dépressive.
L’observation de la scène d’entrée est souvent très parlante. Une personne présentant un syndrome de Diogène peut paraître non seulement peu gênée, mais parfois irritée que l’on trouve la situation anormale. Elle parle des objets, du voisinage, des animaux, des papiers, de la liberté chez soi. Une personne en dépression sévère parle davantage d’elle-même : fatigue, sommeil, douleur morale, perte de goût, sentiment d’être dépassée. Ce déplacement du centre du discours, du domicile vers le vécu intérieur, aide beaucoup à trancher.
Le deuxième signe distinctif : accumulation active versus abandon passif
Le syndrome de Diogène est fortement associé à l’accumulation et à l’encombrement. Cela ne veut pas dire que chaque cas comporte une thésaurisation spectaculaire, mais lorsqu’elle est présente, elle oriente fortement. On retrouve des piles d’objets hétérogènes, de vieux journaux, d’emballages, de contenants, de vêtements inutilisables, de déchets gardés, parfois de nourriture périmée conservée sans logique claire. Le logement n’est pas seulement mal entretenu : il est colonisé. L’accumulation devient un élément structurant de l’espace.
Dans la dépression sévère, le mécanisme est souvent différent. Le domicile se dégrade parce que les tâches cessent d’être faites. La table reste encombrée de restes de repas, les déchets ne sont plus sortis, le réfrigérateur n’est plus nettoyé, le linge s’accumule, le courrier s’empile. Mais il ne s’agit pas nécessairement d’un phénomène de collecte ou de conservation d’objets. L’encombrement a une texture d’abandon et de suspension, pas d’attachement ou de banalisation de l’objet gardé. Le clinicien perçoit souvent une maison “laissée tomber” plutôt qu’un espace “envahi par l’accumulation”.
L’entretien aide beaucoup sur ce point. Demandez pourquoi les objets sont là. Dans le syndrome de Diogène, les réponses sont souvent peu préoccupées par l’urgence de jeter : “ça peut servir”, “je m’en occuperai”, “ce n’est pas si grave”, “ce n’est pas sale”, “je sais où tout est”. Dans la dépression sévère, les réponses ressemblent davantage à : “je n’y arrive plus”, “je remets toujours à plus tard”, “c’est trop pour moi”, “je suis épuisé”, “je ne supporte même plus d’y penser”. Ici encore, le même résultat visuel peut provenir de ressorts psychiques très différents.
Le caractère egosyntonique de l’accumulation, mentionné dans les descriptions du syndrome de Diogène, mérite d’être retenu. Il signifie que la personne ne vit pas l’entassement comme une anomalie douloureuse à laquelle elle voudrait échapper. Dans la dépression sévère, le désordre n’est pas egosyntonique ; il est subi, même si la personne ne peut plus le corriger. C’est un point clinique fin, mais extrêmement utile au domicile.
Le troisième signe distinctif : insight faible dans le Diogène, souffrance morale au premier plan dans la dépression
Le défaut d’insight, c’est-à-dire la faible conscience du trouble, est un pilier du syndrome de Diogène. La personne reconnaît mal les conséquences sanitaires, sociales ou sécuritaires de sa situation. Elle peut comprendre qu’un tiers soit “embêté”, mais ne partage pas l’idée qu’il existe un danger majeur. Elle minimise l’odeur, l’insalubrité, la perte de fonctionnalité du logement, voire son état corporel. Certaines descriptions de cas insistent sur l’absence d’insight face aux problèmes d’hygiène personnelle et de santé publique.
À l’inverse, dans la dépression sévère, l’insight sur la souffrance est souvent conservé, parfois même douloureusement exacerbé. La personne sait qu’elle va mal. Elle sait qu’elle se néglige. Elle sait qu’elle n’assure plus ses tâches. Le problème n’est pas l’absence de conscience, mais l’impossibilité ressentie d’agir. Cette conscience peut cependant se teinter de distorsions dépressives : autoaccusation, impression d’être irrécupérable, conviction que toute aide est inutile. Il ne faut donc pas confondre mauvais pronostic subjectif et absence d’insight.
Concrètement, une personne avec syndrome de Diogène dira plus volontiers : “Tout va bien, on me dérange pour rien”, “chez moi je fais ce que je veux”, “il n’y a pas de problème”. Une personne en dépression sévère dira plus souvent : “Je sais que ce n’est plus vivable, mais je n’y arrive plus”, “je me laisse aller”, “je n’ai plus la force”, “je n’en vois pas l’issue”. La première banalise, la seconde s’accable.
Ce critère devient particulièrement précieux quand le domicile est très dégradé mais que l’accumulation n’est pas massive. En pareil cas, le rapport de la personne à sa propre déchéance observable fait souvent basculer l’interprétation. L’insight faible et l’absence de honte orientent vers le Diogène ; la souffrance morale, la honte et le sentiment d’échec orientent vers l’incurie dépressive.
Le quatrième signe distinctif : tonalité affective, langage et expression émotionnelle
La tonalité affective générale constitue une autre clé majeure. Dans la dépression sévère, la clinique émotionnelle est centrale, même lorsqu’elle n’est pas théâtralisée. Les recommandations gériatriques soulignent que la dépression du sujet âgé peut se manifester par une humeur triste ou vide, une perte d’intérêt, une fatigue, une irritabilité, un ralentissement, une difficulté à penser, une perturbation du sommeil, des variations pondérales et des idées de mort. Chez certains, la plainte est plus somatique ou moins verbalement triste, mais l’anhedonie, le désengagement et le désespoir restent structurants.
Dans le syndrome de Diogène, la tonalité émotionnelle n’est pas nécessairement dépressive. La personne peut être froide, distante, méfiante, irritée, indifférente, parfois combative, mais sans l’ensemble syndromique évocateur de dépression majeure. Elle n’exprime pas forcément une perte généralisée de plaisir, une culpabilité intense ou un sentiment d’inutilité. Son affect peut paraître émoussé, discordant avec la réalité du danger, ou centré sur la défense du territoire domestique. C’est moins un monde intérieur écrasé qu’un rapport pathologique à l’environnement et au jugement d’autrui.
Le langage est très instructif. Le discours dépressif utilise volontiers les mots de l’effondrement : “à quoi bon”, “je suis un poids”, “je suis foutu”, “je n’ai plus goût à rien”. Le discours de Diogène est plus souvent rationalisant, territorial ou minimisant : “j’ai mes habitudes”, “personne n’a à me dire comment vivre”, “je range à ma façon”, “ce ne sont que des objets”, “je n’ai besoin de personne”. Même quand le ton monte dans les deux cas, la racine du discours n’est pas la même.
Il faut aussi être attentif au ralentissement psychomoteur. Dans la dépression sévère, la personne peut parler lentement, bouger peu, faire des pauses longues, montrer une grande fatigabilité, avoir un visage pauvrement expressif et donner l’impression d’un effort considérable pour répondre. Dans le syndrome de Diogène, le comportement peut être négligé et désorganisé, mais sans forcément ce ralentissement massif et douloureux typique de la mélancolie ou de la dépression majeure.
Le cinquième signe distinctif : histoire d’installation et rupture biographique
L’histoire du trouble aide souvent davantage que la photographie du jour. Dans l’incurie dépressive, il existe fréquemment une rupture relativement repérable : décès du conjoint, perte d’un proche, sortie d’hospitalisation, diagnostic médical grave, diminution des capacités physiques, isolement soudain, entrée dans la retraite mal vécue, conflit familial, douleur chronique. Après cet événement, la personne se replie, mange moins, dort mal, laisse le domicile se dégrader, ne répond plus au téléphone, cesse de se soigner. L’entourage décrit un avant et un après.
Le syndrome de Diogène, lui, apparaît souvent comme un processus plus insidieux, plus ancien, parfois enraciné dans certains traits prémorbides ou dans une trajectoire de retrait social progressif. Les descriptions cliniques évoquent des personnalités distantes, rigides ou singulières, puis un glissement vers l’incurie extrême et la squalor. L’entourage a parfois remarqué depuis des années une difficulté à laisser entrer, un goût pour l’isolement, une relation particulière aux objets, une méfiance croissante, une fermeture du monde social.
Bien sûr, une dépression sévère peut aussi s’installer progressivement et un syndrome de Diogène peut s’aggraver rapidement après un stress. Mais le fil biographique conserve sa valeur. Quand tout part d’une cassure affective avec tristesse, perte d’élan et renoncement, la dépression gagne du terrain comme hypothèse principale. Quand la trajectoire est celle d’une désocialisation, d’une accumulation croissante et d’une normalisation subjective de l’insalubrité, le Diogène devient plus probable.
La question à poser aux proches est simple : “À partir de quand avez-vous cessé de reconnaître la personne telle qu’elle vivait avant ?” Si la réponse concerne d’abord l’humeur, l’élan, le goût de vivre, l’appétit, le sommeil et les activités, l’orientation dépressive est forte. Si elle concerne d’abord le domicile, le refus de visite, l’entassement, la saleté et l’étrangeté du rapport aux objets, le syndrome de Diogène est davantage en tête.
Le sixième signe distinctif : type de refus d’aide et dynamique relationnelle
Le refus d’aide existe dans les deux tableaux, mais il n’a pas la même couleur clinique. Dans le syndrome de Diogène, le refus est souvent articulé autour du contrôle, de la territorialité, de la méfiance, de la banalisation ou d’une revendication d’autonomie. La personne supporte mal l’intrusion, considère la visite comme une menace pour son mode de vie, ou ne comprend pas pourquoi le voisinage, la famille ou les professionnels “en font une histoire”. Elle peut accepter une aide très périphérique tout en refusant toute intervention sur le cœur du problème.
Dans l’incurie dépressive, le refus d’aide naît plus souvent de la honte, du désespoir, d’un sentiment d’indignité ou d’une incapacité à se mobiliser. La personne peut annuler les rendez-vous, ne pas ouvrir, dire qu’elle est trop fatiguée, qu’elle n’a pas la tête à cela, qu’elle ne veut déranger personne. Elle n’oppose pas toujours un “non” territorial ; elle se retire, s’efface, ne croit plus à l’utilité de l’aide. Cette nuance est déterminante dans la relation d’aide.
Cette différence se voit aussi dans la façon dont la personne répond à une proposition très concrète. Face à “on commence par jeter deux sacs et faire une toilette”, une personne dépressive peut pleurer, dire que c’est trop, mais parfois accepter si l’accompagnement est soutenant. Une personne avec syndrome de Diogène peut contester le principe même de jeter, nier le besoin de toilette ou déplacer immédiatement la conversation vers les droits, les objets ou le caractère intrusif de l’intervention.
Sur le plan pratique, comprendre ce mécanisme évite des erreurs de posture. Avec une dépression sévère, il faut contourner l’effondrement et restaurer l’alliance. Avec un syndrome de Diogène, il faut souvent travailler davantage la sécurité, l’évaluation du discernement, la temporalité de l’intervention et les limites acceptables du non-recours.
Les signes qui orientent plus spécifiquement vers un syndrome de Diogène
Plusieurs éléments, lorsqu’ils sont associés, orientent nettement vers un syndrome de Diogène chez une personne âgée vivant seule. Le premier est l’insalubrité massive tolérée sans honte apparente. Le deuxième est l’accumulation envahissante d’objets ou de déchets. Le troisième est la faible conscience du trouble. Le quatrième est l’isolement social très prononcé. Le cinquième est la difficulté à voir dans la situation un danger pour soi ou pour autrui. Le sixième est la banalisation ou la rationalisation de l’état du domicile. Quand ce noyau est présent, l’hypothèse de Diogène devient forte.
Des signes d’accompagnement renforcent encore cette orientation. On pense aux conduites de thésaurisation egosyntoniques, au refus intraitable du tri, à la fermeture durable du domicile aux tiers, à l’absence de demande d’aide malgré un environnement objectivement dangereux, aux problèmes de santé négligés sans inquiétude exprimée, ou encore à une personnalité antérieurement très retirée, méfiante ou rigide. Certaines situations comportent aussi une dimension neurocognitive ou frontale, ce qui peut se traduire par une altération du jugement social, une désinhibition particulière, ou une étrange indifférence aux normes habituelles d’hygiène et de sécurité.
Le repérage d’une affection associée ne fait pas disparaître le diagnostic de terrain. Une personne peut avoir une manie, une démence frontotemporale ou une autre pathologie psychiatrique et présenter en même temps un tableau de Diogène. C’est pourquoi la clinique descriptive reste essentielle : ce que l’on doit reconnaître, c’est l’ensemble incurie extrême + squalor + accumulation + faible insight + isolement.
Il faut aussi souligner que le syndrome de Diogène n’est pas défini par la pauvreté ou par un manque simple de moyens. Les descriptions disponibles montrent qu’il peut toucher des personnes de divers milieux. Cette précision est importante sur le plan éthique, car elle évite de réduire le tableau à une simple précarité domestique.
Les signes qui orientent plus spécifiquement vers une incurie liée à une dépression sévère
En faveur d’une dépression sévère, certains signes ont un poids particulier. Le premier est la douleur morale, même discrète. Le deuxième est l’anhedonie, c’est-à-dire la perte d’intérêt pour ce qui faisait auparavant plaisir. Le troisième est le ralentissement psychomoteur. Le quatrième est la fatigue extrême. Le cinquième est la culpabilité, parfois démesurée. Le sixième est le sentiment d’inutilité ou de désespoir. Le septième est la présence d’idées de mort, explicites ou masquées. Le huitième est la rupture de fonctionnement après un événement déclenchant identifiable.
L’environnement domestique, dans ce cas, porte souvent les marques de l’arrêt des routines vitales plutôt que celles d’une appropriation pathologique du désordre. Le lit est défait en permanence, la cuisine n’est plus utilisée ou seulement de façon minimale, les aliments manquent ou pourrissent faute d’énergie, le courrier s’accumule sans être ouvert, les médicaments ne sont plus pris, l’hygiène corporelle s’effondre, mais l’ensemble donne surtout l’impression d’une vie suspendue. Le logement n’est pas défendu comme un territoire acceptable ; il est subi comme une preuve visible du naufrage dépressif.
Il existe aussi des indices relationnels forts. La personne dépressive peut dire qu’elle ne veut plus voir personne parce qu’elle a honte, parce qu’elle ne supporte plus la conversation, parce qu’elle se sent de trop. Elle peut ne plus répondre au téléphone non par opposition, mais parce que chaque interaction lui demande un effort énorme. Le langage du renoncement domine. Cette tonalité doit alerter d’autant plus que, chez le sujet âgé, la dépression est parfois sous-diagnostiquée lorsqu’elle prend une forme ralentie, apathique ou somatisée.
Enfin, la possibilité d’une amélioration nette sous traitement antidépresseur, psychothérapeutique ou somatique renforce rétrospectivement l’hypothèse dépressive. Une reprise progressive de la toilette, de l’alimentation, du rangement et du recours aux soins après amélioration de l’humeur et de l’énergie est un scénario beaucoup plus attendu dans l’incurie dépressive que dans un syndrome de Diogène constitué.
Les zones de recouvrement et les pièges diagnostiques les plus fréquents
La difficulté diagnostique vient du fait que les deux tableaux appartiennent au vaste champ de la négligence de soi chez le sujet âgé. Les sources gériatriques listent comme signes d’alerte de la self-neglect la perte de poids, la dénutrition, la déshydratation, les pathologies non traitées, l’habitat insalubre, l’absence de nourriture, les services coupés, les escarres, la mauvaise hygiène, l’oubli des médicaments et parfois le delirium. Tous ces éléments peuvent apparaître autant dans un syndrome de Diogène que dans une dépression sévère. Ils signalent la gravité, mais pas l’étiologie à eux seuls.
Le premier piège est de conclure trop vite à un Diogène parce que le logement est sale. Une dépression sévère chez une personne âgée seule peut conduire en quelques semaines ou quelques mois à un niveau d’abandon très avancé. Le deuxième piège est inverse : penser “dépression” dès qu’il existe de l’isolement et de la négligence, alors que l’absence de honte, l’accumulation et la banalisation du squalor crient le Diogène.
Un troisième piège est l’oubli des troubles neurocognitifs. Les descriptions du syndrome de Diogène mentionnent son association possible à la démence frontotemporale. Or certaines atteintes frontales peuvent donner un profil fait d’indifférence, de désinhibition, de défaut de jugement, de perte des convenances sociales et de négligence massive, parfois avec peu de plainte dépressive. À l’inverse, une dépression chez la personne âgée peut elle aussi perturber la cognition, la mémoire et la décision. L’évaluation clinique doit donc rester large.
Un quatrième piège est de ne pas interroger le sens du refus d’aide. Un refus n’a pas la même signification selon qu’il traduit une défense territoriale, une banalisation du danger, une honte écrasante ou un désespoir. Sans cette lecture fine, les interventions peuvent être mal adaptées et aggraver la rupture de lien.
Un cinquième piège est moral. Les professionnels et les proches peuvent se sentir sidérés, en colère ou impuissants devant un logement extrême. Cette réaction émotionnelle pousse parfois à privilégier une lecture comportementale simple et à sous-estimer la souffrance dépressive, ou au contraire à psychologiser un Diogène avancé sans tenir compte des enjeux de sécurité publique et sanitaire. Une bonne distinction clinique protège de ces biais.
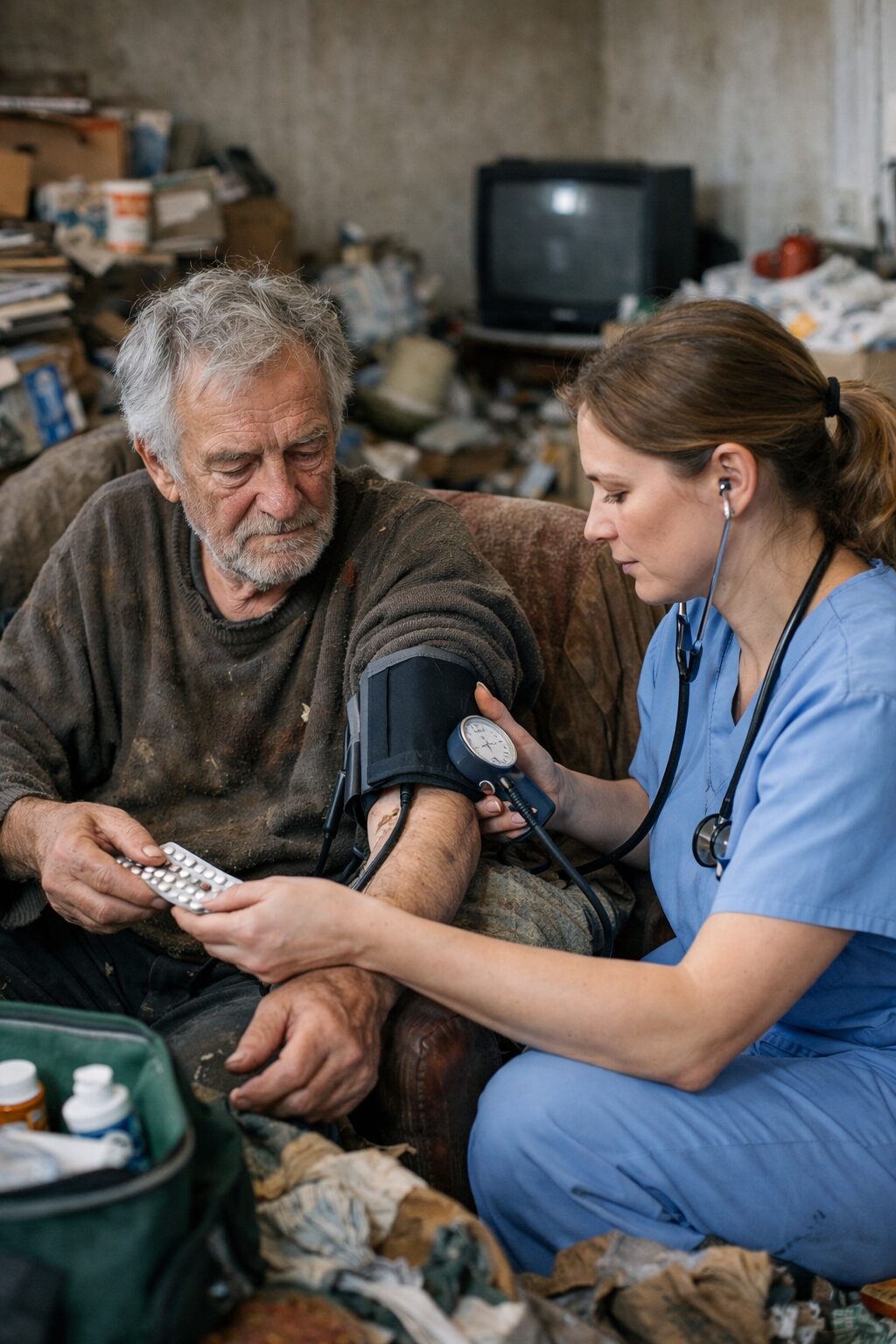
Comment mener l’évaluation clinique au domicile de façon concrète
Au domicile, l’évaluation doit être structurée autour de quelques axes simples. Premier axe : l’état du logement. On observe l’accessibilité des pièces, l’usage des sanitaires, la présence de déchets, l’odeur, la disponibilité de nourriture, l’état du réfrigérateur, les sources de chaleur, l’eau, l’électricité, les risques de chute, d’incendie ou d’infection. Ces éléments mesurent la gravité immédiate, mais ils aident aussi à qualifier la nature du trouble. Un logement saturé d’objets évoque plus volontiers le Diogène ; un logement simplement abandonné et non entretenu peut davantage évoquer une dépression sévère.
Deuxième axe : l’état de la personne. Il faut regarder l’hygiène, l’odeur corporelle, les vêtements, la perte de poids, les signes de dénutrition, les lésions cutanées, l’observance thérapeutique, la lucidité, l’orientation, le langage, la mobilité, la fatigue, le ralentissement, les signes de delirium ou de décompensation médicale. Là encore, il ne s’agit pas seulement de constater l’incurie, mais de voir si elle s’inscrit dans un effondrement dépressif, dans une indifférence pathologique au squalor, ou dans un trouble neurologique associé.
Troisième axe : l’entretien clinique. Quelques questions sont particulièrement utiles. “Comment vivez-vous en ce moment ?” “Depuis quand cela dure-t-il ?” “Avez-vous encore plaisir à quelque chose ?” “Comment dormez-vous ?” “Avez-vous perdu l’envie de vous occuper de vous ?” “Que pensez-vous de l’état de votre logement ?” “Qu’est-ce qui vous empêche de jeter ou de ranger ?” “Avez-vous parfois le sentiment que la vie ne vaut plus la peine ?” Les réponses orientent très vite entre souffrance dépressive et banalisation de type Diogène.
Quatrième axe : l’histoire. Il faut rechercher la chronologie exacte, les événements déclenchants, le fonctionnement antérieur, les habitudes anciennes, les relations familiales, l’apparition d’une accumulation, les antécédents psychiatriques, les antécédents cognitifs, les épisodes de manie, les deuils récents, les hospitalisations et la trajectoire du repli social. Un début après un événement de perte avec tristesse et ralentissement oriente vers la dépression ; une dérive plus ancienne avec accumulation, fermeture et faible honte oriente vers le Diogène.
Cinquième axe : la sécurité et l’urgence. Dans les deux tableaux, il faut évaluer immédiatement le risque suicidaire, le risque infectieux, la déshydratation, la dénutrition, l’absence de chauffage, les chutes, l’incendie, la présence d’animaux en détresse, les nuisibles, les escarres, l’arrêt des traitements et toute altération aiguë de l’état mental. La différenciation clinique ne doit jamais retarder la prise en charge d’une urgence vitale ou psychiatrique.
Ce que cette distinction change dans la prise en charge
Lorsqu’une incurie relève principalement d’une dépression sévère, l’objectif premier est de traiter le syndrome dépressif et de restaurer les fonctions de base. La prise en charge s’appuie sur une évaluation médicale complète, l’appréciation du risque suicidaire, le traitement antidépresseur ou psychothérapeutique approprié, la surveillance somatique, la remise en route de l’alimentation, des soins, du sommeil et des contacts. L’intervention sur le logement est importante, mais elle n’est pleinement efficace que si l’effondrement dépressif commence à se lever.
En présence d’un syndrome de Diogène, la stratégie est souvent plus complexe et moins rapidement réversible. Le problème n’est pas seulement l’épuisement, mais aussi le rapport pathologique à l’habitat, aux objets, aux normes d’hygiène et à l’intervention extérieure. Il faut alors conjuguer approche médicale, psychiatrique, sociale et parfois juridique, avec une attention particulière à la sécurité, au discernement et au consentement. Le tri massif du domicile sans alliance ni plan peut conduire à une rupture complète de la relation et à une reconstitution du trouble.
Cette différence explique pourquoi la même action pratique peut produire des effets opposés. Faire le ménage à la place d’une personne dépressive peut, sous certaines conditions, accompagner la remise en mouvement. Le faire brutalement chez une personne avec syndrome de Diogène peut être vécu comme une agression, déclencher une opposition sévère et compromettre l’accès futur au domicile. La clinique doit donc guider la temporalité autant que le contenu de l’intervention.
Repères synthétiques pour ne pas se tromper au moment du premier contact
Quand on doit aller vite, il est utile de retenir une grille mentale très simple. Si la personne dit surtout “je n’y arrive plus”, “je suis épuisé”, “je n’ai plus goût à rien”, “je me laisse mourir”, et si le logement apparaît comme abandonné plus qu’occupé par l’accumulation, la dépression sévère est au premier plan. Si la personne dit plutôt “ce n’est pas grave”, “laissez-moi tranquille”, “je vis comme je veux”, avec banalisation du squalor, accumulation importante et faible honte, le syndrome de Diogène est plus probable.
Autre raccourci utile : la dépression sévère effondre l’élan ; le syndrome de Diogène altère le rapport au désordre. Dans la dépression, la maison tombe parce que la personne tombe. Dans le Diogène, la maison devient le symptôme lui-même, avec une organisation pathologique du laisser-aller, de l’entassement et de la non-reconnaissance du danger. C’est cette différence de centre de gravité clinique qu’il faut garder en tête.
Aide-mémoire client pour identifier les indices les plus parlants
| Critère observé | Orientation plutôt syndrome de Diogène | Orientation plutôt incurie dépressive |
|---|---|---|
| Rapport à l’état du logement | Banalisation, faible honte, faible conscience du danger | Honte, souffrance, sentiment d’échec |
| Type de désordre | Accumulation envahissante, squalor, objets ou déchets conservés | Abandon passif des tâches, logement “laissé tomber” |
| Discours principal | “Ce n’est pas grave”, “on me dérange”, “je fais comme je veux” | “Je n’y arrive plus”, “je suis vidé”, “à quoi bon” |
| Affect dominant | Indifférence, irritabilité, méfiance, défense du territoire | Tristesse, vide, culpabilité, désespoir, ralentissement |
| Refus d’aide | Opposition, territorialité, minimisation | Découragement, honte, perte d’espoir |
| Histoire d’installation | Glissement progressif, isolement ancien, accumulation croissante | Rupture après deuil, maladie, perte ou épisode dépressif |
| Insight | Faible insight fréquent | Insight souvent conservé sur la souffrance |
| Idées de mort | Pas au premier plan dans la description typique | À rechercher systématiquement, souvent très importantes |
| Sens clinique du domicile | Le domicile fait partie du trouble | Le domicile reflète l’effondrement psychique |
| Priorité d’intervention | Sécurité, discernement, alliance progressive, évaluation neuropsychiatrique | Traitement de la dépression, évaluation du suicide, soutien fonctionnel et somatique |
FAQ utile pour les proches et les intervenants
La présence d’un logement très sale suffit-elle à parler de syndrome de Diogène ?
Non. Un logement très sale ne suffit pas. Il faut regarder l’ensemble du tableau : accumulation, insalubrité tolérée sans honte apparente, faible insight, isolement, banalisation du danger et refus d’aide à tonalité territoriale. Une dépression sévère peut produire une incurie très importante sans relever pour autant d’un syndrome de Diogène.
Une personne dépressive peut-elle refuser toute aide comme dans un syndrome de Diogène ?
Oui, mais le sens du refus n’est souvent pas le même. Dans la dépression sévère, le refus est fréquemment lié à la honte, au désespoir, à la fatigue extrême ou à l’idée que rien ne peut fonctionner. Dans le syndrome de Diogène, il est plus souvent lié à la banalisation de la situation, à la défense du domicile ou à un faible insight.
L’accumulation d’objets est-elle obligatoire dans le syndrome de Diogène ?
Elle est très évocatrice et classiquement associée au tableau, mais l’élément déterminant reste l’association entre incurie extrême, squalor, isolement et faible conscience du caractère pathologique de la situation. En pratique, plus l’accumulation est massive et assumée, plus l’orientation vers le Diogène se renforce.
Chez une personne âgée, comment repérer qu’il s’agit peut-être d’une dépression sévère plutôt que d’un simple laisser-aller ?
Il faut rechercher la perte d’intérêt, la fatigue intense, le ralentissement, la culpabilité, les troubles du sommeil, les modifications d’appétit, la difficulté à penser, le retrait relationnel et les idées de mort. Chez le sujet âgé, la dépression n’est pas toujours exprimée comme une tristesse franche ; elle peut prendre une forme plus ralentie, vide ou somatique.
Le syndrome de Diogène est-il lié à d’autres maladies ?
Oui. Les descriptions cliniques mentionnent des associations possibles avec la schizophrénie, la manie, certaines démences, notamment frontotemporales, et parfois des atteintes frontales. C’est pour cela qu’un tableau évocateur impose une évaluation globale et non un simple jugement sur l’état du logement.
Que faire en priorité si la personne vit seule et semble en danger immédiat ?
La priorité absolue est d’évaluer l’urgence : dénutrition, déshydratation, arrêt des traitements, risque suicidaire, confusion, infection, absence de chauffage, risque d’incendie ou chute, escarres, incapacité à se nourrir. La distinction entre Diogène et incurie dépressive est essentielle, mais elle ne doit jamais retarder une réponse à une menace vitale ou psychiatrique aiguë.
Peut-on avoir à la fois une dépression sévère et un syndrome de Diogène ?
Oui, des chevauchements sont possibles, notamment lorsqu’il existe une pathologie psychiatrique ou neurocognitive associée. C’est précisément pour cette raison qu’il faut raisonner en termes de moteur principal de l’incurie et non en opposant trop vite des catégories rigides.
Quel est le signe le plus utile lors de la première visite ?
Souvent, c’est la façon dont la personne parle de son logement. Si elle banalise fortement l’insalubrité et semble peu honteuse, le syndrome de Diogène monte dans la liste. Si elle dit qu’elle sait que la situation est catastrophique mais qu’elle n’a plus la force d’agir, l’incurie dépressive devient beaucoup plus probable.