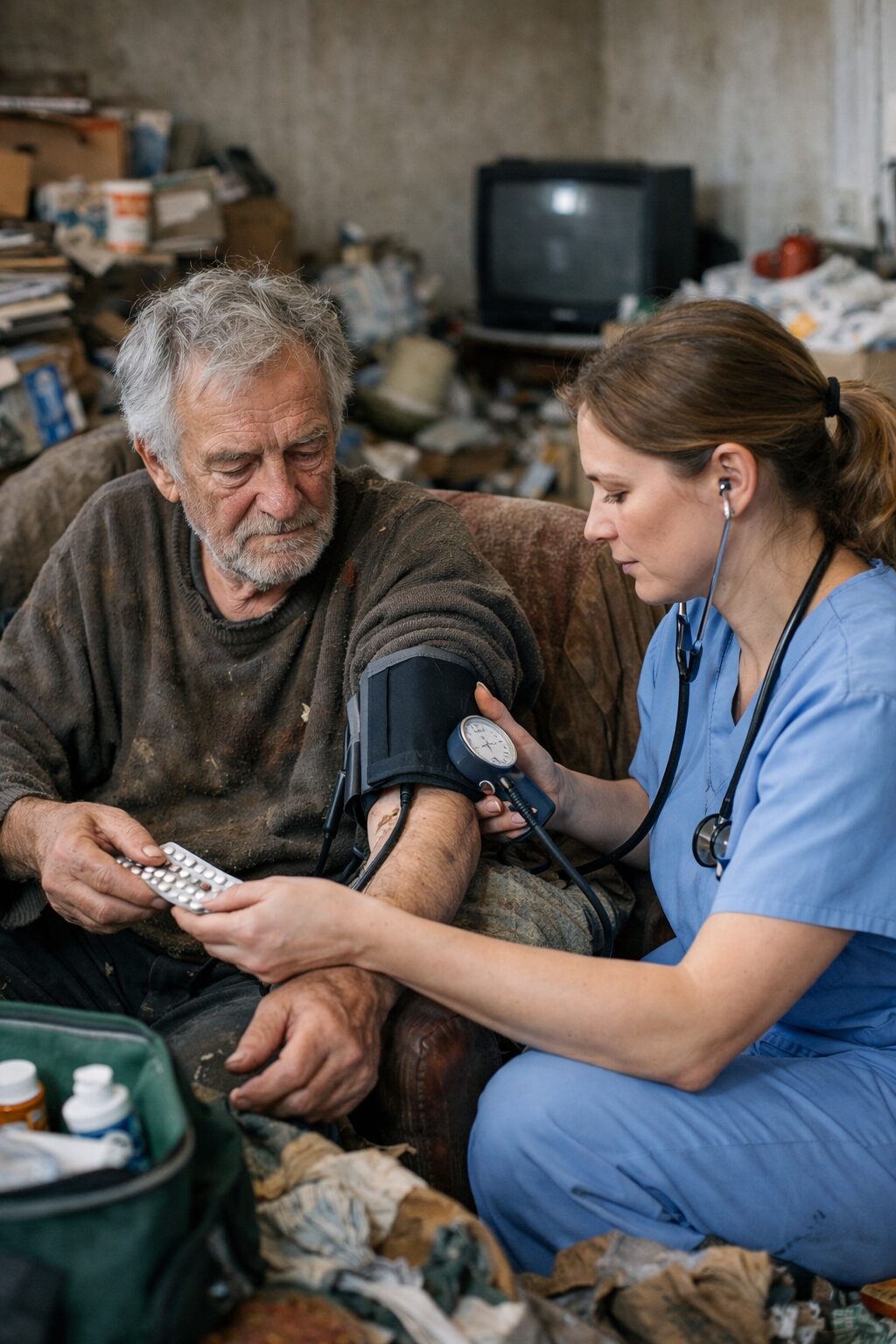
Une contradiction seulement apparente entre hygiène dégradée et apparence préservée
Dans les représentations communes, l’hygiène corporelle et l’apparence extérieure sont souvent confondues. Lorsqu’une personne semble coiffée, habillée correctement, sans odeur immédiatement perceptible et capable de se présenter dans un cadre social ordinaire, l’entourage tend à conclure que son hygiène personnelle est globalement satisfaisante. Pourtant, cette équivalence est trompeuse. Il est tout à fait possible qu’un patient présente une dégradation réelle, progressive et parfois avancée de son hygiène corporelle tout en conservant une image extérieure socialement acceptable. Cette coexistence n’a rien d’exceptionnel en pratique clinique, en accompagnement médico-social, en gériatrie, en psychiatrie, en soins à domicile ou dans le suivi du handicap.
Cette situation s’explique par plusieurs facteurs. D’abord, l’apparence visible en société ne donne accès qu’à une partie de la réalité corporelle. Des vêtements propres ou paraissant propres, une tenue cohérente, une posture maîtrisée ou quelques routines de présentation peuvent masquer des zones du corps insuffisamment lavées, des soins d’hygiène irréguliers, une toilette partielle, une usure des habitudes, une négligence des pieds, du cuir chevelu, des plis cutanés, de l’hygiène bucco-dentaire ou du change. Ensuite, le patient lui-même peut compenser consciemment ou inconsciemment la dégradation de son hygiène par des stratégies de maintien social : parfum, changement de vêtement superficiel, coiffure rapide, maquillage, évitement de la proximité, limitation des sorties à des moments précis ou sélection de situations où les défauts d’hygiène restent peu détectables.
La progression parallèle de ces deux phénomènes, détérioration d’un côté, maintien d’une façade acceptable de l’autre, tient aussi au caractère très gradué de la perte d’hygiène. Il ne s’agit pas toujours d’une rupture brutale. Souvent, on observe une réduction de la fréquence des soins, un renoncement à certains gestes jugés secondaires, une fatigue croissante, une perte d’initiative, une baisse du confort corporel toléré et une modification des priorités quotidiennes. Pendant un certain temps, ces changements restent invisibles pour l’entourage, en particulier si le patient vit seul, reçoit peu de visites ou a appris à protéger son intimité. La personne peut encore “tenir” socialement, parfois avec beaucoup d’efforts, alors même que la qualité réelle de l’hygiène corporelle se détériore.
Comprendre cette dissociation est essentiel pour les professionnels comme pour les proches. Elle évite de réduire l’évaluation du patient à une impression visuelle superficielle. Elle rappelle que l’hygiène n’est pas qu’une affaire d’image, mais un ensemble de soins corporels, de capacités fonctionnelles, de ressources cognitives, de motivation, de santé mentale, d’environnement matériel et de rapport à soi. L’enjeu n’est pas de juger une apparence, mais d’identifier des besoins parfois masqués derrière une présentation encore compatible avec les codes sociaux.
L’hygiène corporelle ne se résume pas à ce qui est immédiatement visible
Pour comprendre pourquoi une dégradation peut passer inaperçue, il faut distinguer l’hygiène corporelle réelle de la simple impression de propreté. L’hygiène corporelle comprend un ensemble de gestes et d’habitudes : lavage du corps, entretien des cheveux, soin des ongles, hygiène intime, hygiène bucco-dentaire, changement du linge, gestion de la transpiration, prévention des macérations, soin des pieds, surveillance cutanée, entretien des aides techniques et parfois gestion des protections. Une partie importante de ces éléments échappe au regard social ordinaire.
Dans la vie courante, l’évaluation sociale repose sur quelques indices rapides : la tenue vestimentaire, la coiffure, l’odeur perçue à distance, l’état général du visage, la capacité à se présenter dans un échange. Cela crée un biais puissant. Une personne peut avoir appris à maintenir précisément ces quelques marqueurs visibles, parce qu’ils conditionnent le regard des autres, l’accès aux relations, la préservation de la dignité ou la peur d’être stigmatisée. En revanche, d’autres dimensions moins visibles peuvent être négligées. Il n’est pas rare, par exemple, qu’un patient continue à porter des vêtements corrects tout en espaçant fortement les douches, en négligeant certaines zones corporelles difficiles d’accès, en oubliant le brossage des dents ou en conservant trop longtemps les mêmes sous-vêtements.
L’inverse est également vrai : certains patients ont une tenue modeste, froissée ou inadaptée, tout en gardant une hygiène corporelle plus rigoureuse qu’on ne le suppose. Cela montre bien que l’apparence et l’hygiène sont liées sans être superposables. Lorsque l’on dit qu’un patient “a l’air bien”, on décrit souvent une conformité sociale minimale, non une évaluation fiable de ses soins corporels. Cette confusion est encore renforcée dans les milieux où le temps manque pour une observation fine, ou lorsque la relation soignant-patient reste ponctuelle.
Cette distinction est capitale dans les situations de perte d’autonomie progressive. Au début, le patient choisit ce qu’il va préserver. Il peut donner la priorité à ce qui se voit le plus vite : se peigner, enfiler un haut propre, se parfumer, se raser rapidement, ajuster son col, essuyer son visage. En parallèle, les gestes plus fatigants, plus techniques, plus douloureux ou plus intimes sont repoussés : toilette complète, lavage du dos, entretien des pieds, hygiène intime approfondie, soin des prothèses dentaires, coupe des ongles, changement de literie. Le résultat est une apparence encore “tenable” alors que l’hygiène de fond se dégrade.
Ainsi, lorsqu’un patient paraît encore acceptable socialement, cela ne doit jamais suffire à exclure une difficulté. Au contraire, chez certaines personnes, la préservation apparente des signes visibles est précisément ce qui retarde le repérage de la vulnérabilité.
La présentation sociale repose souvent sur des codes simples faciles à maintenir plus longtemps
L’une des raisons majeures de cette dissociation tient au fait qu’une présentation extérieure socialement acceptable peut reposer sur un nombre limité d’actions, relativement simples ou ritualisées, que le patient parvient à conserver malgré une baisse plus générale de ses capacités. Pour être perçu comme “présentable”, il n’est pas nécessaire de remplir tous les critères d’une hygiène complète. Il suffit souvent de répondre à quelques attentes visibles du milieu social.
Par exemple, mettre des vêtements peu tachés, boutonner correctement une chemise, passer un peigne dans les cheveux, se laver rapidement le visage, utiliser un déodorant ou un parfum, changer de pull avant une visite ou avant de sortir peuvent suffire à neutraliser les premières alertes dans le regard des autres. Ces gestes de façade peuvent être maintenus bien après que d’autres soins plus complexes sont devenus difficiles. Cela est particulièrement vrai chez des patients qui ont longtemps accordé une grande importance à leur image, à la bienséance, à la retenue ou à la dignité sociale.
Les routines de présentation sont souvent plus résistantes que les routines d’hygiène profonde parce qu’elles sont courtes, familières, valorisantes et immédiatement efficaces sur le plan relationnel. Elles offrent un retour rapide : le patient se sent plus “montrable”, il évite les remarques, il protège son identité sociale. À l’inverse, la toilette complète demande du temps, une organisation séquentielle, parfois du matériel, de l’effort postural, de la tolérance à la fatigue, de la souplesse, de l’équilibre, de la mémoire, et parfois l’acceptation d’une aide extérieure. Plus les capacités diminuent, plus le patient tend à sélectionner les gestes ayant le meilleur rendement social au moindre coût physique ou psychique.
Il faut aussi souligner que la société lit très vite l’apparence mais très mal l’hygiène réelle. Dans de nombreuses interactions, personne n’examine l’état des pieds, la propreté des plis cutanés, l’haleine au plus près, l’état du cuir chevelu sous les cheveux coiffés, la fréquence réelle de changement du linge ou la qualité de la toilette intime. Un patient qui connaît les attentes de son entourage peut donc maintenir ce qui est nécessaire pour “passer” sans que ses difficultés soient immédiatement identifiées.
Cette logique de codes simples explique pourquoi certains patients paraissent longtemps autonomes. Ils savent encore activer les signes extérieurs de normalité, même si le reste de leur quotidien est en train de se fragiliser. L’erreur serait d’interpréter cette capacité résiduelle comme une preuve d’absence de problème. Elle peut au contraire traduire une stratégie d’adaptation à une perte d’autonomie déjà engagée.
La perte d’hygiène est souvent progressive, sélective et longtemps silencieuse
La dégradation de l’hygiène corporelle n’apparaît pas nécessairement sous une forme spectaculaire. Dans de nombreux cas, elle progresse lentement, par petites renonciations successives. C’est précisément cette progression discrète qui permet à l’apparence extérieure de rester, pendant un temps, compatible avec les attentes sociales.
Le processus commence parfois par un simple allongement de l’intervalle entre deux douches. Puis viennent l’abandon de certains gestes jugés moins prioritaires, la toilette “au lavabo” à la place d’une toilette complète, l’oubli de certaines zones du corps, la réduction du temps consacré aux soins, le port plus prolongé des mêmes vêtements, l’espacement du lavage des cheveux, ou le report répété du changement des draps. Chacun de ces glissements peut sembler minime pris isolément. Pourtant, leur accumulation modifie profondément l’état hygiénique du patient.
Cette évolution est qualifiée de sélective parce que tous les domaines ne sont pas atteints en même temps. Un patient peut encore se raser mais ne plus se laver les pieds correctement. Il peut changer de chemise mais garder trop longtemps le même sous-vêtement. Il peut nettoyer le visage mais négliger l’hygiène buccale. Il peut faire illusion lors d’une visite courte alors que les soins corporels les plus intimes sont largement insuffisants. Cette sélectivité empêche souvent un repérage précoce, car elle donne l’impression trompeuse d’une autonomie partielle satisfaisante.
Le caractère silencieux de la dégradation s’explique aussi par la pudeur. Beaucoup de patients n’expriment pas leurs difficultés spontanément. Ils craignent la honte, la dépendance, l’infantilisation ou la perte de contrôle. Ils minimisent, rationalisent, évitent les sujets intimes, ou répondent de manière générale à des questions trop larges du type “ça va pour la toilette ?”. Si l’évaluation n’est pas fine, contextualisée et respectueuse, les difficultés passent sous le radar.
Par ailleurs, l’entourage s’habitue progressivement. Lorsqu’une dégradation est lente, les proches ajustent inconsciemment leur seuil de tolérance. Ce qui aurait surpris il y a six mois paraît normal aujourd’hui. Le patient aussi s’adapte à un nouveau niveau de confort ou d’inconfort. Il tolère davantage les sensations de peau collante, de cheveux gras, d’haleine altérée, de linge moins frais ou de macération, soit parce qu’il n’a plus l’énergie d’y remédier, soit parce qu’il n’en perçoit plus bien les conséquences.
Cette progressivité silencieuse explique pourquoi une situation peut être déjà préoccupante alors que personne n’a encore “vu” de rupture évidente. La façade sociale tient, mais l’hygiène réelle a commencé à céder.
Le patient peut mettre en place des stratégies de compensation très efficaces
La présentation extérieure socialement acceptable n’est pas seulement le fruit du hasard. Dans bien des cas, elle résulte de stratégies de compensation, conscientes ou non, par lesquelles le patient tente de préserver son image et de masquer ses difficultés. Ces stratégies sont souvent sous-estimées, alors qu’elles constituent un élément central de compréhension.
Certaines compensations sont matérielles. Le patient choisit un vêtement ample pour cacher un manque de change, privilégie des matières foncées moins révélatrices de taches, remet toujours la même tenue “correcte” pour les sorties, vaporise du parfum ou du déodorant en quantité, lave rapidement les parties les plus visibles avant un rendez-vous, garde une veste pour maintenir une impression de tenue. D’autres compensations sont comportementales : éviter les embrassades, garder une certaine distance, écourter les visites, ne recevoir qu’après s’être “préparé”, refuser les aides susceptibles de révéler l’état réel du corps, ou organiser les interactions à des moments où la fatigue est moindre.
Il existe aussi des compensations relationnelles. Certains patients conservent une politesse impeccable, une bonne élocution, une posture digne ou un sens des convenances qui orientent fortement le jugement social en leur faveur. L’entourage est alors moins attentif aux signes corporels subtils, tant la personne continue à “tenir son rôle”. Chez d’autres, l’humour, la minimisation ou l’évitement servent à désamorcer toute question sur l’hygiène ou la perte d’autonomie.
Ces stratégies peuvent être très élaborées, surtout chez des personnes auparavant autonomes, exigeantes avec elles-mêmes ou soucieuses de ne pas devenir un poids. Elles traduisent souvent un effort considérable. Le maintien d’une façade acceptable n’est pas toujours le signe d’une situation bénigne ; il peut refléter au contraire une mobilisation importante de ressources limitées. Le patient concentre ce qu’il lui reste d’énergie sur les signes extérieurs de normalité, au détriment de l’ensemble de l’hygiène.
Il faut aussi comprendre que ces compensations ne sont pas forcément destinées à tromper. Elles servent d’abord à protéger l’estime de soi, la dignité, le sentiment d’identité et la place sociale. Dans le vécu du patient, rester présentable signifie souvent rester soi-même. La dégradation réelle de l’hygiène peut donc coexister avec un investissement fort dans tout ce qui permet encore de ne pas “basculer” dans l’image de la dépendance.
Pour les professionnels, repérer ces mécanismes est essentiel. Un patient qui se présente toujours correctement n’est pas nécessairement un patient sans difficulté. Il peut s’agir d’une personne qui lutte activement pour que ses difficultés ne soient pas visibles.
La fatigue physique altère d’abord les gestes les plus coûteux, pas forcément les plus visibles
La toilette complète demande une dépense physique importante. Elle suppose de se lever, se déshabiller, maintenir l’équilibre, atteindre certaines zones du corps, manipuler l’eau, gérer la température, s’essuyer, se rhabiller, changer éventuellement le linge, nettoyer le matériel ou la salle de bain. Chez un patient fatigué, douloureux, dyspnéique, fragile, dénutri ou atteint d’une pathologie chronique, ces gestes peuvent devenir très coûteux bien avant que l’apparence sociale ne se dégrade de façon visible.
La fatigue oriente alors les choix. Le patient conserve ce qui est rapide et immédiatement utile pour être vu : visage, cheveux, tenue apparente. Il renonce à ce qui demande plus de temps, d’amplitude articulaire, d’endurance ou de sécurité posturale. Se laver le dos, les jambes, les pieds, les zones intimes ou sécher correctement les plis cutanés devient plus difficile que de mettre un haut propre. Le coût énergétique n’est pas réparti de manière homogène entre les gestes ; il cible d’abord les actes les plus exigeants.
Cette logique est fréquente chez les personnes âgées, chez les patients en rééducation, chez ceux atteints d’insuffisance cardiaque, respiratoire ou neurologique, mais aussi chez des personnes plus jeunes vivant avec une fatigue chronique, des douleurs diffuses ou des séquelles fonctionnelles. Tant qu’une partie des gestes visibles reste réalisable, l’entourage peut surestimer le niveau global d’autonomie.
La fatigue a aussi un effet de cascade. Un patient qui sait qu’une douche l’épuise pour plusieurs heures peut la différer, l’abréger ou s’en tenir à une toilette minimale. Il peut également redouter la phase de récupération après l’effort plus encore que le geste lui-même. Ce calcul d’économie est souvent rationnel du point de vue du patient : préserver son souffle, réduire les douleurs, éviter une chute, garder de l’énergie pour préparer un repas ou sortir à un rendez-vous. Le problème n’est donc pas l’indifférence à l’hygiène, mais la hiérarchisation contrainte des priorités.
En pratique, une présentation encore correcte peut ainsi cohabiter avec un épuisement suffisamment important pour compromettre l’hygiène réelle. Plus la fatigue est installée, plus la personne choisit des gestes visibles à faible coût et abandonne les soins corporels complets à fort coût. C’est une mécanique de survie quotidienne, pas un simple manque de volonté.
Les douleurs et les limitations motrices favorisent une toilette incomplète mais un habillage encore correct
La douleur et la restriction des mouvements constituent un autre facteur majeur de dissociation entre hygiène corporelle et apparence. De nombreux patients peuvent encore s’habiller de manière acceptable, surtout s’ils choisissent des vêtements faciles à enfiler, alors qu’ils n’arrivent plus à réaliser une toilette complète et efficace.
La toilette sollicite des mouvements parfois très contraignants : lever les bras, se pencher, tourner le tronc, rester debout, franchir le rebord d’une douche, frotter certaines zones, manipuler une serviette, couper des ongles, atteindre les pieds ou le périnée. Les douleurs arthrosiques, rachidiennes, neuropathiques ou post-opératoires rendent ces gestes pénibles. Une personne peut parvenir à mettre un pull ou une robe de chambre, mais pas à se laver correctement les jambes ou les pieds. Elle peut tolérer quelques minutes devant un lavabo, mais pas la durée d’une douche complète.
Les limitations motrices favorisent alors les zones oubliées. Les parties du corps faciles d’accès sont entretenues ; les autres sont négligées. Cette incomplétude n’est pas toujours visible immédiatement, d’autant que les zones concernées sont souvent couvertes par les vêtements. L’hygiène intime peut aussi devenir insuffisante si le patient redoute la douleur lors des mouvements nécessaires. L’essuyage après la toilette ou après les éliminations peut être moins efficace, avec des conséquences progressives sur la peau, les odeurs ou le confort, sans que cela apparaisse dans une interaction sociale brève.
Par ailleurs, l’habillage bénéficie davantage de solutions compensatoires accessibles. On peut choisir des vêtements larges, sans bouton, à fermeture simple, faciles à superposer. Il existe moins de raccourcis pour une hygiène corporelle complète. Ainsi, un patient douloureux peut continuer à présenter une silhouette ordonnée tout en vivant une dégradation silencieuse de son état corporel.
La douleur entraîne aussi l’anticipation. La personne sait quels gestes vont faire mal ; elle les évite avant même de les essayer. Cette anticipation réduit progressivement le champ des soins corporels réalisés. Si personne n’explore concrètement ce qui pose problème, la difficulté reste masquée derrière un “je me débrouille”.
Dans l’accompagnement, il est donc essentiel de ne pas confondre capacité d’habillage et capacité de toilette. Les deux dimensions se recoupent partiellement, mais elles ne se substituent jamais l’une à l’autre. Une présentation correcte peut très bien coexister avec une toilette insuffisante liée à la douleur.
Les troubles cognitifs débutants laissent parfois intactes les routines sociales tout en fragilisant l’hygiène
Dans certaines situations, notamment au début des troubles cognitifs, la personne conserve longtemps des automatismes sociaux, des habitudes de politesse et une capacité à “se tenir” en présence d’autrui. Cette préservation relative peut faire illusion alors que l’organisation concrète de l’hygiène quotidienne se désorganise progressivement.
La toilette demande une suite d’actions coordonnées : préparer le matériel, se souvenir des différentes étapes, maintenir l’attention, gérer l’ordre des gestes, vérifier ce qui a été fait, changer le linge, ranger ensuite. Les troubles cognitifs débutants peuvent perturber cette séquence sans supprimer d’emblée l’allure générale. Le patient oublie certaines étapes, répète partiellement des gestes, confond linge propre et linge sale, néglige certaines zones, ne perçoit plus la fréquence réelle des soins, ou croit s’être lavé alors que la toilette a été très incomplète.
En parallèle, les routines sociales les plus enracinées restent souvent mieux conservées. Une personne ayant toujours veillé à bien se présenter devant les autres peut continuer à enfiler une tenue adaptée, à saluer avec correction, à tenir une conversation simple, à sourire ou à cacher ses incertitudes par des réponses générales. Cette dissociation est fréquente et trompeuse. L’entourage, rassuré par la qualité du contact, sous-estime parfois la désorganisation des actes de la vie quotidienne.
Les troubles cognitifs modifient aussi la capacité d’auto-évaluation. Le patient peut ne plus percevoir correctement l’insuffisance de son hygiène. Il peut répondre “oui, bien sûr” lorsqu’on lui demande s’il se lave, parce qu’il se réfère à une identité ancienne de personne soigneuse plutôt qu’à la réalité récente. Ce n’est pas forcément un mensonge ; c’est parfois l’expression d’une conscience partielle des difficultés.
Un autre élément fréquent est la persistance d’une forte pudeur. Même lorsque l’organisation du quotidien se dégrade, la personne peut encore refuser qu’on l’aide ou qu’on vérifie. Tant qu’elle parvient à sauver l’apparence extérieure, l’entourage hésite à insister. Le repérage des difficultés d’hygiène est alors retardé.
Chez ces patients, la présentation socialement acceptable ne constitue donc pas une preuve d’autonomie hygiénique. Elle peut au contraire être l’un des derniers remparts visibles alors que les routines complexes s’effritent. La vigilance doit porter sur les actes concrets, la fréquence, la cohérence des réponses, l’état du linge, l’environnement et les signes corporels indirects.
En psychiatrie, la façade sociale peut rester longtemps préservée malgré un retrait des soins corporels
Dans le champ psychiatrique, la coexistence entre dégradation de l’hygiène corporelle et présentation extérieure socialement acceptable est particulièrement importante à comprendre. Elle s’observe dans des contextes variés : dépression, troubles psychotiques stabilisés en apparence, troubles anxieux sévères, troubles de la personnalité, syndrome de Diogène débutant, états post-traumatiques, addictions ou troubles de l’humeur. La personne peut conserver une façade relationnelle correcte alors que son investissement dans les soins du corps diminue fortement.
La dépression en est un exemple classique. Le patient peut encore sortir, honorer certains rendez-vous, choisir une tenue convenable, se coiffer sommairement et donner le change pendant un temps limité. Pourtant, l’énergie psychique nécessaire à l’hygiène régulière peut s’être effondrée. La douche n’est plus un geste simple mais une tâche écrasante. Le changement de linge, le soin des cheveux, l’hygiène bucco-dentaire ou la gestion du linge sale deviennent des efforts disproportionnés. Comme la dépression s’accompagne souvent de honte et de ralentissement, le patient met en scène le minimum socialement attendu puis s’épuise.
Dans les troubles psychotiques, même lorsque le contact semble correct, des difficultés d’organisation, de motivation, de rapport au corps ou de priorisation peuvent altérer l’hygiène. Certains patients gardent des compétences de présentation très ciblées, surtout dans les contextes formels, alors que le soin corporel régulier est instable. Le maintien de quelques codes sociaux ne signifie pas que le rapport quotidien au corps est préservé.
L’anxiété sévère peut également jouer un rôle. Une personne anxieuse socialement investit parfois fortement ce qui est visible, justement pour éviter le rejet ou le jugement. Elle contrôle son apparence lors des sorties mais n’a plus la disponibilité mentale pour une hygiène corporelle complète et sereine. L’énergie est absorbée par l’anticipation du regard d’autrui, non par le soin de soi dans sa globalité.
Dans certaines personnalités très perfectionnistes, la façade peut même devenir plus rigide au moment où l’état intérieur se dégrade. Tant que la personne peut encore produire une image ordonnée, elle fait tout pour l’entretenir. Cela peut tromper les proches et les soignants, qui confondent contrôle de l’image et santé psychique réelle.
L’enseignement central est le suivant : en psychiatrie, l’apparence correcte peut relever de la défense, de l’adaptation ou du camouflage. Elle ne doit jamais faire oublier d’explorer le vécu du corps, la régularité des soins, les obstacles perçus, la fatigue, la honte et la réalité du quotidien.
La honte pousse souvent à sauver l’apparence avant de demander de l’aide
La honte constitue un moteur puissant dans le maintien d’une présentation extérieure acceptable. Lorsqu’un patient commence à perdre en autonomie ou à négliger son hygiène, il éprouve souvent une atteinte narcissique importante. Le corps devient le lieu visible de la dépendance, de la fatigue, du vieillissement, de la maladie ou de la désorganisation. Dans ce contexte, préserver l’apparence sociale minimale permet de retarder le moment où la difficulté sera nommée, vue, ou prise en charge par autrui.
Cette honte n’est pas anecdotique. Elle influence le comportement, les réponses aux questions et les choix quotidiens. Beaucoup de patients préfèrent sauver les apparences plutôt que d’avouer qu’ils n’arrivent plus à se doucher seuls, qu’ils ont peur de tomber, qu’ils oublient certains gestes, qu’ils ne changent pas assez souvent de linge ou qu’ils renoncent à l’hygiène intime. Ils craignent le regard des proches, la dévalorisation, la perte de respect, l’intrusion ou la réduction de leur identité à leur dépendance.
La honte agit aussi comme un frein à la demande d’aide. Tant que le patient parvient à être vu “correctement”, il garde l’illusion d’un contrôle suffisant. Reconnaître les difficultés reviendrait à franchir un seuil psychique douloureux. De ce fait, les stratégies de présentation sociale sont parfois intensifiées précisément au moment où les besoins d’aide augmentent. Le patient “s’arrange” avant chaque visite, fait illusion pendant un court instant, puis retombe dans un quotidien de plus en plus difficile.
Il faut noter que la honte peut exister même quand le patient ne formule pas explicitement son embarras. Elle se lit dans les évitements, dans les refus d’aide, dans les réponses rapides, dans le changement de sujet ou dans l’irritabilité face aux questions sur l’intime. Plus l’hygiène touche à des zones corporelles associées à l’intimité, au vieillissement ou aux fonctions d’élimination, plus la charge émotionnelle peut être forte.
Pour les proches, cette dynamique est déroutante. Ils peuvent croire que la personne “aurait demandé” si la situation était grave. Or la honte fait souvent précisément l’inverse : elle empêche de parler tant que la façade tient encore. Le repérage doit donc être actif, bienveillant et non humiliant.
Comprendre le rôle de la honte permet de sortir d’une lecture morale de la situation. Le patient ne “fait pas semblant” par manipulation ; il essaie de protéger ce qu’il peut encore de son intimité, de sa dignité et de son statut social.
L’isolement social réduit les occasions de repérage des troubles d’hygiène
Plus un patient est isolé, plus la détérioration de son hygiène a des chances de progresser sans être identifiée. L’isolement social agit à plusieurs niveaux. D’abord, il réduit la fréquence des regards extérieurs susceptibles de remarquer des changements subtils. Ensuite, il diminue la pression sociale quotidienne qui, sans être toujours positive, soutient parfois certaines routines de présentation et de soin. Enfin, il favorise l’installation d’un mode de vie dans lequel le patient n’a plus à se confronter souvent à des normes partagées de propreté, de confort ou de changement de linge.
Quand les visites sont rares, la personne peut concentrer ses efforts sur ces moments ponctuels. Elle se prépare avant l’arrivée d’un proche, d’une aide à domicile ou d’un soignant, ce qui donne une impression faussement rassurante. Entre deux visites, l’hygiène réelle peut être beaucoup plus altérée. Les proches qui voient le patient peu souvent disposent alors d’instantanés préparés plutôt que d’une vision continue du quotidien.
L’isolement affecte également le retour d’information. Dans la vie relationnelle ordinaire, certaines remarques, certaines habitudes partagées ou certains rythmes collectifs aident à maintenir des repères. Une personne seule peut perdre progressivement la mesure de ce qui a changé. Les jours se ressemblent, les routines se simplifient, la toilette passe après d’autres préoccupations plus urgentes ou plus accessibles. Sans témoin régulier, la dégradation peut devenir la nouvelle norme subjective.
Il existe aussi un lien fort entre isolement et dépression, entre isolement et troubles cognitifs, entre isolement et précarité, entre isolement et perte d’autonomie. Ces facteurs se renforcent mutuellement. La personne seule a moins de soutien pour le linge, moins d’aide pour les courses d’hygiène, moins de motivation à préparer sa salle de bain, moins de possibilités de verbaliser ses difficultés ou de demander une adaptation matérielle.
Dans certains cas, le patient entretient lui-même cet isolement pour éviter d’être vu dans sa vulnérabilité. Il refuse les visites improvisées, espace les rencontres ou choisit les contextes où l’examen de sa situation corporelle restera limité. La présentation acceptable lors de ces rares contacts suffit alors à maintenir l’illusion d’un fonctionnement encore correct.
L’isolement est donc un facteur de masquage majeur. Plus la vie sociale se raréfie, plus la détérioration de l’hygiène peut avancer derrière une façade encore socialement viable lors des moments exposés.
Le rôle des vêtements est central dans le maintien d’une image acceptable
Les vêtements jouent un rôle décisif dans cette dissociation entre hygiène réelle et apparence. Socialement, ils occupent une place disproportionnée dans la perception de la propreté. Une tenue convenable, ajustée au contexte, relativement propre en apparence, suffit souvent à susciter une impression favorable. Pourtant, le vêtement peut masquer une part considérable de la réalité corporelle.
Un patient peut choisir de conserver quelques tenues “présentables” et les utiliser prioritairement pour les sorties ou les visites. Même si le reste de la garde-robe est négligé, même si le changement du linge de corps est insuffisant, même si certaines pièces sont reportées trop souvent, l’effet visuel global reste acceptable. Le vêtement fonctionne alors comme un écran social. Il structure la silhouette, cache les zones non entretenues, limite l’exposition d’une peau mal soignée et détourne l’attention vers des signes de conformité.
Il faut aussi tenir compte du fait qu’un vêtement n’a pas besoin d’être réellement propre pour paraître correct. Un haut peu taché, porté sur une courte durée, peut donner une bonne impression. Des matières épaisses ou sombres masquent les défauts. Un manteau, un gilet ou une veste ajoutent encore une couche protectrice dans la construction de l’image sociale. La perception olfactive elle-même peut être réduite si le contact est bref ou si le patient compense par des produits parfumés.
En revanche, l’entretien du linge de corps, des sous-vêtements, du pyjama, des chaussettes ou de la literie reste beaucoup moins visible. C’est pourtant un aspect central de l’hygiène. Un patient qui semble bien habillé peut vivre dans un rythme de change insuffisant, avec des conséquences sur le confort, la peau, les infections, les macérations ou la dignité intime.
Les vêtements sont également plus faciles à déléguer ou à préparer à l’avance que l’hygiène corporelle elle-même. Un proche peut offrir des tenues, une aide peut les disposer, le patient peut réutiliser des habitudes anciennes de présentation. Cela contribue à maintenir l’apparence plus longtemps que les soins corporels profonds.
Pour cette raison, l’évaluation ne doit jamais s’arrêter au “il est bien habillé”. Cette observation peut être pertinente, mais elle n’informe que sur un pan de la présentation. Elle ne permet ni de conclure à une bonne hygiène, ni d’exclure une difficulté sérieuse.
L’odeur n’est pas un indicateur suffisant, car elle peut être retardée ou masquée
Beaucoup de personnes associent spontanément la mauvaise hygiène à une odeur forte et évidente. Or, en pratique, l’odeur n’est ni un indicateur précoce ni un critère fiable à elle seule. C’est une raison supplémentaire pour laquelle une dégradation de l’hygiène corporelle peut progresser tout en laissant une présentation extérieure socialement acceptable.
D’abord, certaines insuffisances d’hygiène produisent peu d’odeur au début, surtout dans un environnement tempéré, avec peu d’effort physique ou lorsque le patient sort peu. Ensuite, les odeurs corporelles sont très variables selon les individus, l’alimentation, les traitements, la transpiration, les textiles, l’aération du domicile et la présence d’autres odeurs ambiantes. Une personne peut se laver insuffisamment sans dégager immédiatement une odeur socialement frappante.
Ensuite, les odeurs peuvent être masquées. Déodorants, parfums, lessives odorantes, lingettes, aération ponctuelle, changement superficiel de vêtement ou simple limitation de la proximité corporelle suffisent parfois à neutraliser le signal olfactif dans les interactions ordinaires. Le patient peut aussi organiser les rencontres après un “rafraîchissement” ciblé. Les proches, gênés, n’osent pas toujours dire ce qu’ils perçoivent, ou finissent par ne plus remarquer une odeur progressive à force d’habituation.
Il faut aussi rappeler que certaines zones corporelles mal entretenues ne sont pas exposées dans les relations sociales courtes : pieds, plis, région intime, zones d’appui, cuir chevelu sous les cheveux, prothèses dentaires mal nettoyées. Les conséquences hygiéniques peuvent être déjà importantes avant d’être perceptibles de l’extérieur. Le risque est alors de croire que “puisqu’il n’y a pas d’odeur, il n’y a pas de problème”.
L’odeur est en outre un indicateur tardif pour certaines complications. Macérations, mycoses, irritation cutanée, plaques, accumulations de squames ou mauvaise hygiène bucco-dentaire peuvent exister avant d’atteindre un seuil olfactif notable. Chez certains patients, les soignants découvrent des difficultés importantes alors que l’entourage n’avait rien perçu de particulier.
Il est donc essentiel de dépasser ce repère simpliste. L’absence d’odeur marquée ne garantit pas une hygiène satisfaisante, pas plus que la présence d’une odeur ne renseigne à elle seule sur l’ensemble de la situation. Une présentation socialement acceptable peut parfaitement être compatible avec une hygiène corporelle déjà compromise.
L’hygiène intime, bucco-dentaire et podologique échappe particulièrement au regard social
Parmi les dimensions les plus fréquemment négligées alors même que l’apparence globale reste acceptable, trois domaines méritent une attention particulière : l’hygiène intime, l’hygiène bucco-dentaire et le soin des pieds. Ce sont des espaces corporels décisifs pour la santé, le confort et la dignité, mais ils échappent en grande partie à l’évaluation visuelle spontanée.
L’hygiène intime est souvent la première victime de la perte d’autonomie, de la douleur, de la honte ou du manque d’aide adaptée. Elle suppose des gestes précis, parfois difficiles, et touche à la sphère la plus sensible de l’intimité. Le patient peut en parler difficilement, surtout s’il craint d’être jugé ou intrusé. Pourtant, une hygiène intime insuffisante expose à des irritations, des infections, des odeurs, des lésions cutanées, un inconfort chronique, voire une altération majeure de la qualité de vie. Rien de tout cela n’est forcément visible lors d’une interaction sociale brève.
L’hygiène bucco-dentaire connaît le même paradoxe. Une personne peut sourire, parler normalement et sembler soignée, tout en se brossant très insuffisamment les dents, en entretenant mal une prothèse, en souffrant de sécheresse buccale, d’accumulation de plaque, d’inflammation gingivale ou de douleurs dentaires. Tant que l’ouverture de la bouche n’est pas observée de près, ou que le patient évite une trop grande proximité, la difficulté peut passer inaperçue. Pourtant, les conséquences sont importantes : douleur, risque infectieux, altération de l’alimentation, mauvaise haleine, perte de confiance en soi.
Le soin des pieds est enfin un domaine très souvent négligé. Se laver correctement les pieds, bien les sécher, surveiller l’état cutané, couper les ongles, repérer une mycose, une plaie ou une zone de frottement demande souplesse, vision, accès corporel et régularité. Beaucoup de patients conservent une apparence sociale correcte tout en ayant des pieds mal entretenus, parfois douloureux, macérés ou à risque. Les chaussures et les chaussettes masquent complètement cette réalité.
Ces trois dimensions rappellent que l’hygiène ne peut être évaluée depuis le seul visage ou la tenue. Un patient peut être socialement “présentable” tout en rencontrant des difficultés majeures dans des zones essentielles mais invisibles. La qualité du repérage dépend donc de questions concrètes, de l’observation clinique quand elle est possible, et d’une approche suffisamment délicate pour autoriser la parole.
Le maintien d’une apparence acceptable peut être soutenu par l’entourage sans résoudre le problème de fond
Il arrive fréquemment que l’entourage participe, parfois sans le savoir, au maintien d’une façade sociale acceptable. Ce soutien est souvent bien intentionné, mais il peut retarder l’identification d’une dégradation plus profonde de l’hygiène corporelle.
Un proche peut apporter des vêtements propres, faire une lessive, aider à choisir une tenue, rappeler un rendez-vous, coiffer rapidement la personne, ranger la salle de bain, acheter des produits d’hygiène ou encourager à “se préparer” avant une visite. Ces gestes permettent au patient d’apparaître correct à l’extérieur. Pourtant, ils ne garantissent pas que la toilette réelle soit suffisante ni que le patient retrouve une autonomie dans les soins du corps. Ils peuvent même, involontairement, masquer la gravité de la situation.
Cette dynamique s’observe souvent dans les familles qui souhaitent protéger l’image du proche malade. On l’aide à rester digne, à ne pas “se laisser aller”, à ne pas être jugé. Cela peut être précieux sur le plan affectif. Mais si cette aide se concentre surtout sur le visible, les difficultés invisibles persistent : toilette incomplète, hygiène intime insuffisante, soins bucco-dentaires négligés, linge de corps mal renouvelé, douche redoutée, fatigue non dite. Le patient paraît tenu, mais sa situation fonctionnelle reste fragile.
L’entourage peut également minimiser inconsciemment. Parce qu’il veut croire que “ça va encore”, il valorise les signes rassurants : une jolie tenue, une bonne mine ponctuelle, une capacité à se préparer quand on vient. Or ces indices ne suffisent pas à évaluer l’ensemble des besoins. De plus, certains proches n’osent pas aborder l’intime, surtout avec un parent âgé ou un conjoint fier de son autonomie.
Il existe enfin des cas où le patient accepte l’aide pour l’apparence mais refuse toute aide plus intrusive. La famille se retrouve alors cantonnée à ce qui se voit. Elle maintient la présentation extérieure, tandis que la dégradation de l’hygiène réelle suit son cours. Cette dissociation peut durer longtemps, jusqu’à ce qu’un événement aigu, chute, hospitalisation, infection, épuisement, mette en lumière le problème.
Le maintien de l’image par l’entourage ne doit donc pas être interprété comme une preuve de stabilité. Il peut au contraire signaler un effort compensatoire autour d’une autonomie déjà compromise.
Certaines aides techniques ou routines partielles entretiennent l’illusion d’une hygiène suffisante
Des solutions partielles peuvent contribuer à préserver une apparence socialement acceptable sans résoudre pleinement la question de l’hygiène corporelle. Il peut s’agir de lingettes, de toilette rapide au lavabo, de shampooings espacés compensés par une coiffure soignée, de produits parfumés, de change vestimentaire limité aux couches visibles ou encore de gestes de “rafraîchissement” avant les sorties.
Ces pratiques ne sont pas inutiles. Dans certaines situations, elles représentent même un compromis pertinent lorsqu’une toilette complète n’est pas immédiatement possible. Le problème apparaît lorsqu’elles deviennent le mode principal de gestion, sans évaluation du besoin réel ni adaptation suffisante de l’aide. Elles entretiennent alors une illusion de maîtrise. Le patient a l’impression de faire “ce qu’il faut”, l’entourage voit une personne encore présentable, et le besoin d’un soutien plus structuré est repoussé.
Les routines partielles sont séduisantes parce qu’elles sont réalisables. Une personne peut se laver le visage, les aisselles et les mains tous les jours mais ne pas réussir une douche complète. Elle peut changer de haut sans changer suffisamment le reste du linge. Elle peut refaire sa coiffure mais négliger le cuir chevelu. Elle peut utiliser un bain de bouche sans assurer un brossage dentaire correct. Chacune de ces adaptations maintient quelque chose, mais ne suffit pas nécessairement.
Ce phénomène est encore plus fréquent lorsque les professionnels demandent des réponses globales : “vous arrivez à faire votre toilette ?” Beaucoup de patients répondent oui parce qu’ils réalisent effectivement une forme de toilette, même partielle. Le détail des gestes, de leur fréquence, des zones oubliées, des difficultés et du coût de ces routines reste alors dans l’ombre.
L’existence d’aides techniques simples, siège de douche, barre d’appui, brosse à long manche, pince de préhension, peut améliorer la situation, mais seulement si elles sont adaptées et réellement utilisées. Sans accompagnement, certaines restent inutilisées ou ne compensent qu’une partie des difficultés. Là encore, la présentation correcte lors des rencontres peut faire croire que les aménagements suffisent.
Il est donc nécessaire d’interroger la qualité et l’exhaustivité des soins, pas seulement leur existence. Une routine partielle peut être préférable à rien, mais elle peut aussi masquer une dégradation progressive si elle n’est pas replacée dans une évaluation globale du patient.
Le patient peut hiérarchiser ses priorités de façon rationnelle en sacrifiant l’hygiène complète
Il est tentant d’interpréter une hygiène dégradée comme un simple relâchement ou une négligence. Pourtant, chez de nombreux patients, la réduction des soins corporels résulte d’un arbitrage rationnel sous contrainte. Le temps, l’énergie, l’attention, la douleur tolérable et les ressources disponibles sont limités. Dans ce contexte, la personne hiérarchise ses priorités, et l’hygiène complète n’arrive pas toujours en tête.
Le patient peut choisir de préserver le repas plutôt que la douche, la sortie médicale plutôt que le shampooing, la gestion administrative plutôt que le changement des draps, le repos indispensable plutôt qu’une toilette longue et fatigante. Il peut également privilégier les gestes ayant une rentabilité sociale immédiate : être présentable pour recevoir un professionnel, éviter les remarques des proches, conserver une image maîtrisée. Ce choix n’est pas absurde ; il répond à des contraintes concrètes.
Cette hiérarchisation est particulièrement visible dans les maladies chroniques, les handicaps, les situations de précarité ou les états de grande fatigue psychique. Le patient ne renonce pas forcément à l’hygiène parce qu’elle n’a plus d’importance à ses yeux, mais parce qu’elle entre en concurrence avec d’autres tâches vitales ou perçues comme plus urgentes. L’arbitrage peut se faire en silence, sans que l’entourage en ait conscience.
De plus, certains soins d’hygiène n’apportent pas de bénéfice immédiatement ressenti lorsque la personne est très fatiguée ou déprimée. L’effort demandé semble immense pour un gain psychologique faible. À l’inverse, mettre un vêtement propre ou se coiffer un instant permet d’obtenir un résultat visible immédiat. Le patient privilégie alors ce qui produit un effet rapide et contrôlable.
Reconnaître ce caractère rationnel est fondamental pour éviter les jugements moraux. Cela permet de comprendre que la dégradation de l’hygiène n’est pas toujours due à un défaut de compréhension ou de volonté. Elle peut être la conséquence logique d’un quotidien déjà saturé de contraintes. Dès lors, l’accompagnement doit chercher à réduire le coût des soins, adapter l’environnement, simplifier les étapes, proposer une aide respectueuse et réaliste, plutôt qu’exiger un retour abstrait à une norme complète.
Une apparence encore acceptable peut donc être le résultat d’un arbitrage intelligent mais défensif : le patient sauve ce qui lui permet encore de tenir socialement, pendant que d’autres dimensions du soin de soi reculent.
Les normes sociales de “présentabilité” sont plus faibles que les exigences réelles de santé
Une autre clé de compréhension tient au décalage entre ce que la société considère comme “acceptable” et ce que la santé exige réellement en matière d’hygiène. Les normes de présentabilité sont relativement minimalistes. Elles concernent surtout la non-transgression visible des codes sociaux : ne pas sentir fortement, ne pas porter de vêtements manifestement sales, ne pas avoir une apparence extrêmement négligée, être plus ou moins conforme au contexte relationnel.
À l’inverse, les exigences réelles d’une bonne hygiène corporelle sont plus étendues et plus précises. Elles concernent la prévention des lésions cutanées, des macérations, des infections, des douleurs, des atteintes bucco-dentaires, des complications podologiques, de l’inconfort intime, ainsi que le maintien de l’estime de soi et du confort quotidien. Une personne peut répondre aux normes sociales minimales tout en étant déjà en difficulté sur plusieurs de ces plans.
Ce décalage explique pourquoi la présentation socialement acceptable ne protège pas contre la dégradation réelle. La société tolère beaucoup plus que ce qu’un suivi de santé attentif considérerait comme satisfaisant. Tant que la personne reste dans une zone de non-rupture sociale, sa vulnérabilité peut rester invisible. En d’autres termes, il est plus facile de paraître acceptable que d’être réellement bien soigné.
Cette différence de seuil est importante pour les professionnels intervenant à domicile ou en consultation. S’ils adoptent sans y prendre garde la même lecture que l’entourage, ils risquent de sous-estimer les besoins. Le patient “présente bien”, donc on suppose que la toilette va bien. Or cette inférence est fragile. Il faut toujours revenir aux gestes concrets, aux difficultés, à la fréquence, au coût pour le patient et aux éventuelles complications déjà présentes.
Le décalage entre norme sociale et norme de santé a aussi un impact sur le vécu du patient. Celui-ci peut considérer qu’il “s’en sort encore”, puisqu’il n’est pas remarqué ou stigmatisé. Ce sentiment n’est pas absurde ; il reflète simplement la différence entre une adaptation sociale minimale et un véritable maintien de l’hygiène. C’est pourquoi l’évaluation doit rester pédagogique et non culpabilisante.
En résumé, le fait qu’un patient soit encore socialement acceptable ne dit pas qu’il est dans une situation satisfaisante sur le plan de l’hygiène. Cela dit seulement qu’il n’a pas franchi le seuil visible de l’exclusion ou du jugement immédiat.
Les professionnels peuvent eux-mêmes être trompés par une impression clinique trop rapide
La dissociation entre hygiène dégradée et apparence acceptable ne piège pas seulement la famille ou l’entourage. Les professionnels eux-mêmes peuvent être influencés par une première impression clinique rassurante. Dans un contexte de temps limité, de charge de travail importante ou de contacts ponctuels, il est facile de conclure trop vite qu’un patient “prend soin de lui” parce qu’il semble ordonné, poli et habillé correctement.
Ce biais d’impression globale est bien connu. L’allure générale colore le jugement sur les autres dimensions de l’autonomie. Une personne qui parle bien, répond avec cohérence apparente et semble correctement vêtue bénéficie d’un crédit spontané. À l’inverse, un patient très visiblement négligé alerte immédiatement. Or, entre les deux, existe une vaste zone grise où les difficultés peuvent être significatives sans être immédiatement évidentes.
Les soignants peuvent aussi être freinés par la pudeur institutionnelle. On n’ose pas toujours poser des questions précises sur l’hygiène intime, la fréquence des douches, les difficultés de change ou le brossage des dents. Les formulations restent vagues, et les réponses le sont aussi. Si l’examen clinique n’exige pas une exposition corporelle plus large, certaines atteintes passent inaperçues. Cela est fréquent en consultation externe, en psychiatrie, en médecine générale ou lors de visites à domicile centrées sur un autre motif.
Le risque est majoré lorsque le patient est socialement compétent et soucieux de paraître “comme il faut”. Le professionnel peut alors prendre cette présentation comme un gage de fiabilité globale, sans mesurer l’effort qu’elle représente ni ce qu’elle masque. La relation de soin doit justement permettre de dépasser cette lecture superficielle, à condition de disposer du temps, de la confiance et des bonnes questions.
Une évaluation plus fine repose sur des indices simples : demander comment se passe concrètement la toilette, à quelle fréquence, ce qui est le plus difficile, si certaines zones sont devenues compliquées à atteindre, comment se fait le change du linge, si la salle de bain est sécurisée, si le patient a déjà renoncé à certains gestes, s’il existe de la fatigue après la douche, s’il a besoin d’aide mais n’ose pas la demander. Ces questions transforment l’impression générale en exploration réelle des besoins.
Autrement dit, ce n’est pas parce qu’un patient “présente bien” qu’il faut clore l’évaluation. Au contraire, c’est parfois chez ces patients que la difficulté est la plus silencieuse.
La dégradation de l’hygiène peut être un signal précoce de fragilité globale
Même lorsqu’elle reste masquée par une apparence correcte, la détérioration de l’hygiène corporelle n’est pas un détail. Elle constitue souvent un signal précoce de fragilité globale. Elle indique que quelque chose, dans l’équilibre physique, psychique, cognitif, fonctionnel, social ou environnemental, commence à se rompre.
L’hygiène mobilise en effet de nombreuses capacités simultanées : énergie, motivation, planification, équilibre, motricité fine, douleur tolérable, accès matériel, estime de soi, perception sensorielle et sens du rythme quotidien. Lorsqu’un patient n’arrive plus à maintenir ses soins corporels comme auparavant, cela signifie rarement que seule l’hygiène est touchée. C’est souvent tout un ensemble de compétences ou de ressources qui s’effrite.
Ce signal est particulièrement utile parce qu’il apparaît parfois avant des complications plus visibles. Une baisse de l’hygiène peut précéder la dénutrition, l’aggravation de l’isolement, la chute, le repli social, l’infection, l’épuisement de l’aidant, la décompensation psychiatrique ou l’entrée dans une dépendance plus marquée. En ce sens, elle constitue un indicateur d’alerte, même si le patient reste encore “présentable”.
Le problème est que cet indicateur est facilement raté lorsque l’on se fie trop à l’image sociale. Or c’est précisément la période où la façade tient encore qui offre la meilleure fenêtre d’intervention. À ce stade, le patient peut souvent encore participer à la mise en place de solutions, exprimer ses préférences, accepter des aménagements progressifs et éviter une rupture plus brutale. Attendre l’effondrement visible de l’apparence, c’est souvent intervenir plus tard, dans un contexte déjà dégradé.
Il est donc important de lire la dégradation de l’hygiène non comme un défaut secondaire, mais comme un symptôme fonctionnel riche d’informations. Lorsqu’elle progresse parallèlement à une présentation acceptable, cela signifie souvent que le patient compense encore, mais au prix d’un effort, d’un déni partiel, d’un isolement ou d’un arbitrage coûteux. Cette phase appelle une vigilance accrue, non un rassurement hâtif.
En pratique, l’enjeu n’est pas de traquer la moindre imperfection, mais d’identifier à temps les situations où l’apparence sociale ne reflète plus fidèlement l’état réel de la personne.
L’évaluation doit porter sur les gestes réels, leur fréquence, leur coût et leur qualité
Pour comprendre si l’hygiène corporelle se dégrade derrière une apparence encore acceptable, l’évaluation doit quitter le terrain des impressions pour aller vers le concret. Quatre dimensions sont particulièrement utiles : les gestes réellement effectués, leur fréquence, le coût qu’ils représentent pour le patient et leur qualité effective.
Les gestes réels d’abord. Il ne suffit pas de demander si le patient “fait sa toilette”. Il faut explorer ce que cela signifie concrètement. S’agit-il d’une douche complète ? D’une toilette partielle au lavabo ? Quelles zones sont lavées chaque jour ? Les cheveux sont-ils entretenus ? Les dents ou prothèses sont-elles nettoyées ? Les pieds sont-ils accessibles ? L’hygiène intime est-elle confortable ou devenue compliquée ? Le linge de corps est-il changé régulièrement ?
La fréquence ensuite. Une toilette complète réalisée très ponctuellement n’a pas la même signification qu’une routine régulière adaptée. De même, le lavage des cheveux, le change des vêtements, le renouvellement des sous-vêtements ou l’entretien de la literie donnent des indications précieuses. Là encore, une apparence correcte lors d’une visite ne renseigne pas sur la cadence habituelle.
Le coût constitue une troisième dimension essentielle. Combien de fatigue la toilette provoque-t-elle ? Y a-t-il des douleurs ? Une peur de tomber ? Un essoufflement ? Faut-il ensuite plusieurs heures de récupération ? Le patient renonce-t-il à autre chose quand il se lave ? Ce coût permet de comprendre pourquoi la personne réduit ou sélectionne certains gestes. Sans cette question, on risque de moraliser une difficulté qui relève en réalité de contraintes physiques ou psychiques majeures.
Enfin, la qualité des soins doit être interrogée sans brutalité. Le patient atteint-il toutes les zones ? Dispose-t-il du matériel adapté ? L’essuyage est-il complet ? Le rinçage est-il correct ? Les ongles, les plis, les pieds, la bouche et les zones intimes sont-ils réellement entretenus ? Une toilette rapidement faite peut exister sans être suffisante.
Cette approche fine permet d’éviter les erreurs de lecture liées à la façade sociale. Elle replace le patient dans sa réalité quotidienne et ouvre la voie à des réponses personnalisées : aide ponctuelle, adaptation du matériel, sécurisation de la salle de bain, éducation, soutien psychologique, aide à domicile, soins infirmiers, consultation spécialisée, travail avec les aidants. C’est en revenant au concret que l’on peut comprendre pourquoi l’hygiène se détériore alors que l’apparence reste encore acceptable.
Il faut repérer les signaux faibles plutôt que d’attendre la rupture visible
Lorsque l’apparence sociale du patient reste correcte, l’enjeu principal est le repérage des signaux faibles. Ce sont eux qui révèlent la dégradation en cours avant qu’elle ne devienne spectaculaire. Attendre une rupture visible revient souvent à attendre que les difficultés se soient aggravées.
Ces signaux faibles peuvent être variés. Le patient dit qu’il “fait au plus simple” sans autre précision. Il semble fatigué avant ou après la toilette. Il évite les questions sur la salle de bain. Il change fréquemment de sujet lorsqu’on évoque l’aide nécessaire. Il porte toujours les mêmes tenues “correctes”. Ses cheveux sont plus souvent attachés, coiffés de façon à masquer un entretien irrégulier. Il y a une légère altération de l’haleine, une pudeur inhabituelle, une diminution des sorties non préparées, une gêne pour se pencher ou se déchausser. Parfois, les signaux sont environnementaux : salle de bain peu sécurisée, linge accumulé, produits d’hygiène peu utilisés, absence de serviettes disponibles, machine à laver non accessible.
Le repérage des signaux faibles demande une posture particulière. Il ne s’agit pas de soupçonner ou d’humilier, mais de rester attentif à ce qui ne colle pas complètement entre le discours, l’apparence et la réalité fonctionnelle. Une personne peut très bien être sincère tout en minimisant. Le professionnel doit alors ouvrir un espace de parole où les difficultés deviennent dicibles sans honte.
Les aidants ont aussi un rôle crucial. Souvent, ils sentent que “quelque chose a changé” sans pouvoir le formuler. Leur intuition ne doit pas être disqualifiée au motif que le patient paraît encore correct en face-à-face. Les micro-changements, espacement des douches, refus d’aide, linge moins souvent renouvelé, plus grande préparation avant les visites, méritent d’être entendus.
Le repérage précoce permet d’agir de manière proportionnée. Une adaptation simple à ce stade peut suffire : siège de douche, aide partielle, intervention podologique, soutien psychologique, réorganisation des temps de toilette, traitement de la douleur, bilan cognitif, travail sur l’acceptation de l’aide. Si l’on attend que la présentation devienne socialement inacceptable, les solutions seront souvent plus lourdes et la souffrance plus importante.
L’apparence encore acceptable ne doit donc pas endormir la vigilance. Elle doit au contraire inciter à rechercher calmement les indices discrets d’une fragilité en train de s’installer.
Les conséquences cliniques peuvent être importantes malgré une façade encore correcte
Le danger principal de cette dissociation est de sous-estimer les conséquences cliniques de la dégradation de l’hygiène. Or celles-ci peuvent être significatives bien avant que l’apparence extérieure ne s’effondre. Une façade socialement acceptable ne protège ni la peau, ni la bouche, ni les pieds, ni le confort intime, ni la dignité au quotidien.
Sur le plan cutané, une toilette insuffisante ou incomplète favorise macérations, irritations, prurit, mycoses, lésions dans les plis, aggravation de certaines dermatoses ou difficultés de cicatrisation. Chez les personnes fragiles, alitées ou peu mobiles, le défaut de soin corporel peut participer à une altération plus générale de l’état cutané. Sur le plan intime, l’insuffisance d’hygiène peut majorer l’inconfort, les infections urinaires ou les irritations chroniques, notamment chez les personnes utilisant des protections.
L’hygiène bucco-dentaire insuffisante expose à des douleurs, à des gingivites, à des difficultés d’alimentation, à une moins bonne observance de certains traitements, à une altération de la qualité de vie et, dans certains contextes, à des complications infectieuses. Les pieds mal entretenus, quant à eux, peuvent devenir une source de douleur, de déséquilibre, de plaies ou de limitation supplémentaire de la mobilité, particulièrement chez les patients diabétiques ou vasculaires.
Les conséquences psychologiques sont tout aussi importantes. Se sentir moins propre, moins confortable, moins maître de son corps, même si cela reste caché socialement, altère l’estime de soi. Le patient peut se replier davantage, craindre la proximité, éviter les rendez-vous, se sentir honteux ou perdre le goût de certaines activités. Une apparence correcte en surface n’annule pas cette souffrance intérieure.
Enfin, le maintien de la façade peut retarder la mise en place des aides nécessaires. Le patient s’épuise, l’entourage compense de plus en plus, et la situation se tend jusqu’à la rupture. Lorsqu’un événement aigu survient, hospitalisation, infection, chute, décompensation, la découverte des difficultés d’hygiène surprend alors tout le monde.
Ces conséquences rappellent que l’hygiène n’est pas un simple sujet de convenance. C’est une composante du soin, de la prévention, du confort et de la dignité. Le fait qu’un patient reste encore socialement acceptable ne doit jamais faire oublier l’évaluation des risques réels.
L’accompagnement doit être respectueux, précis et centré sur la dignité du patient
Face à ce type de situation, la réponse ne peut pas être intrusive, moralisatrice ou purement normative. Plus le patient tient à son apparence sociale pour protéger sa dignité, plus il est nécessaire d’aborder l’hygiène avec délicatesse, précision et respect. L’objectif n’est pas de démasquer la personne, mais de comprendre ce qui devient difficile et de proposer des solutions qui préservent au mieux son autonomie et son intimité.
La première étape consiste à valider l’effort déjà fourni. Beaucoup de patients se battent pour rester présentables. Reconnaître cet effort permet de créer une alliance plutôt que de susciter la honte. Ensuite, il faut déplacer la conversation du registre moral vers le registre fonctionnel : qu’est-ce qui est devenu compliqué ? Est-ce la fatigue, la douleur, la peur de tomber, l’oubli, le manque d’envie, le manque d’aide, la salle de bain, la lessive, les pieds, les dents, l’hygiène intime ? Cette précision ouvre un espace de solution.
L’accompagnement doit aussi être gradué. Tout patient n’a pas besoin du même niveau d’aide. Parfois, une adaptation matérielle suffit. Parfois, il faut une aide humaine partielle, limitée aux gestes les plus difficiles. Parfois encore, c’est la prise en charge d’une dépression, d’une douleur ou d’un trouble cognitif qui améliorera indirectement l’hygiène. Dans d’autres cas, une intervention plus structurée est nécessaire, notamment si des complications sont déjà présentes.
La dignité suppose également de laisser au patient un pouvoir de décision. On peut proposer des horaires, des modalités, un intervenant préféré, une fréquence progressive, des gestes que la personne souhaite garder seule. Plus le patient participe, plus l’aide a des chances d’être acceptée. L’erreur serait de réduire la personne à un “problème d’hygiène” alors que cette question engage en réalité son identité, son rapport au corps, sa pudeur et sa place dans le monde social.
Enfin, l’accompagnement doit inclure les aidants lorsqu’ils sont présents. Eux aussi ont besoin de repères pour distinguer ce qui relève d’une adaptation normale, d’un signal d’alerte, d’une honte à entendre ou d’un besoin d’aide concrète. Mieux comprendre cette dissociation entre apparence et hygiène permet d’éviter les jugements, les conflits et les interventions trop tardives.
En somme, ce n’est pas parce qu’un patient reste montrable qu’il faut attendre. C’est justement à ce moment-là qu’un accompagnement respectueux peut être le plus utile.
Repères essentiels pour comprendre et agir
| Situation observée | Ce que cela peut signifier | Risque d’erreur fréquent | Réponse utile pour le patient |
|---|---|---|---|
| Le patient paraît bien habillé et coiffé | Il préserve les signes visibles de présentation sociale | Penser que toute l’hygiène est satisfaisante | Vérifier concrètement la toilette, le change, les zones difficiles |
| Il utilise parfum ou déodorant avant les visites | Stratégie de compensation pour rester présentable | Confondre odeur masquée et bonne hygiène | Explorer les habitudes réelles sans jugement |
| Il dit “je me débrouille” mais reste vague | Pudeur, minimisation ou perte partielle d’auto-évaluation | Clore l’évaluation sur une réponse générale | Poser des questions précises sur les gestes et leur fréquence |
| Il reporte les douches mais garde une tenue correcte | Fatigue, douleur, peur de tomber, coût énergétique trop élevé | Interpréter cela comme un manque de volonté | Rechercher les obstacles et adapter l’environnement |
| Les cheveux et le visage sont entretenus, mais pas le reste | Sélection des gestes les plus visibles | Surestimer l’autonomie globale | Évaluer l’accès aux pieds, au dos, à l’hygiène intime et bucco-dentaire |
| Le patient accepte de l’aide pour les vêtements mais pas pour la toilette | Besoin de préserver la pudeur et le contrôle | Croire que l’aide déjà apportée suffit | Travailler l’acceptation progressive d’une aide ciblée |
| Les proches disent “il fait bonne figure” | Le patient compense fortement lors des rencontres | Se fier aux moments préparés | Croiser l’impression sociale avec le quotidien réel |
| Il existe une fatigue importante après la toilette | La dépense physique est devenue excessive | Sous-estimer le coût de l’hygiène | Fractionner les soins, proposer aides techniques ou humaines |
| L’haleine, les pieds ou l’hygiène intime ne sont jamais abordés | Zones souvent invisibles et sensibles | Évaluer uniquement ce qui se voit | Ouvrir un échange respectueux sur les zones à risque |
| La présentation reste acceptable malgré un isolement important | Peu d’occasions de repérage, façade maintenue lors des visites | Conclure à une stabilité globale | Renforcer le suivi, observer les signaux faibles, anticiper les besoins |
FAQ
Pourquoi un patient peut-il sembler propre sans avoir une hygiène corporelle réellement satisfaisante ?
Parce que la perception sociale repose surtout sur quelques signes visibles : vêtements, coiffure, posture, odeur immédiate. Or l’hygiène réelle comprend aussi la toilette complète, l’hygiène intime, les soins bucco-dentaires, le change du linge, l’entretien des pieds et la surveillance de la peau. Une personne peut maintenir les marqueurs visibles tout en négligeant des dimensions moins observables.
La bonne présentation d’un patient est-elle un signe fiable d’autonomie ?
Non. Elle peut indiquer que certaines routines sont encore conservées, mais elle ne prouve pas que l’ensemble des soins corporels est assuré. Il faut distinguer la capacité à se montrer socialement acceptable de la capacité à réaliser régulièrement une hygiène complète et adaptée.
Quels patients sont particulièrement concernés par cette dissociation entre apparence et hygiène ?
Cette situation peut concerner les personnes âgées, les patients douloureux, fatigués ou essoufflés, les personnes souffrant de dépression, de troubles cognitifs débutants, de pathologies chroniques, de handicap moteur, d’isolement social ou de troubles psychiatriques. Elle peut aussi toucher des patients très soucieux de leur image et de leur dignité.
Pourquoi la fatigue joue-t-elle un rôle aussi important ?
Parce qu’une toilette complète demande beaucoup plus d’énergie qu’on ne l’imagine. Se doucher, se sécher, se rhabiller, changer le linge et gérer l’après-toilette peuvent devenir épuisants. Le patient garde alors les gestes les plus visibles et abandonne progressivement les actes plus coûteux.
La honte peut-elle empêcher un patient de demander de l’aide ?
Oui, très souvent. La honte liée au corps, à la dépendance, à l’intimité ou au vieillissement pousse parfois le patient à sauver les apparences plutôt qu’à verbaliser ses difficultés. Tant qu’il peut rester présentable, il retarde la demande d’aide par peur du jugement ou de la perte de dignité.
Pourquoi l’entourage ne remarque-t-il pas toujours la dégradation de l’hygiène ?
Parce que la dégradation est souvent progressive, sélective et discrète. De plus, le patient peut se préparer avant les visites. Les proches voient alors une version “tenue” de la personne, pas forcément son quotidien réel. Ils peuvent aussi s’habituer progressivement aux changements.
Quels sont les domaines d’hygiène les plus souvent négligés sans être visibles ?
L’hygiène intime, l’hygiène bucco-dentaire, le soin des pieds, les plis cutanés, le change des sous-vêtements et parfois la literie. Ce sont des dimensions essentielles pour la santé et le confort, mais elles échappent facilement à l’observation sociale ordinaire.
Comment poser la question de l’hygiène sans mettre le patient mal à l’aise ?
Il est préférable de parler en termes concrets et fonctionnels plutôt qu’en termes moraux. Par exemple : “Qu’est-ce qui est devenu difficile dans la toilette ?”, “Y a-t-il des gestes qui vous fatiguent ou vous font mal ?”, “Avez-vous besoin d’aide pour certaines zones du corps ?”. Cette approche limite la culpabilisation et favorise la confiance.
À partir de quand faut-il s’inquiéter ?
Il faut être attentif dès que l’on observe un espacement des soins, une fatigue importante liée à la toilette, une gêne à parler de l’hygiène, une préparation excessive avant les visites, une répétition des mêmes vêtements, des signes cutanés, une mauvaise haleine persistante, une douleur des pieds ou un isolement croissant. Il n’est pas nécessaire d’attendre une apparence très dégradée pour agir.
Que faire si le patient refuse l’aide alors que des signes de dégradation apparaissent ?
Il faut essayer de comprendre la raison du refus : honte, peur de la dépendance, douleur, mauvaise expérience antérieure, besoin de préserver la pudeur, méconnaissance du problème. Une aide progressive, ciblée, choisie avec le patient, est souvent mieux acceptée qu’une intervention brutale ou globale.
La présentation correcte d’un patient peut-elle être une forme de compensation ?
Oui. Beaucoup de patients concentrent leurs efforts sur ce qui se voit : vêtements, coiffure, déodorant, visage. Ce sont des stratégies de compensation destinées à protéger leur image, leur statut social et leur dignité. Cela ne signifie pas qu’ils vont bien, mais qu’ils tentent de tenir malgré leurs difficultés.
Pourquoi est-il important de repérer cette situation tôt ?
Parce qu’une dégradation de l’hygiène peut annoncer une fragilité plus globale : perte d’autonomie, dépression, trouble cognitif, douleur mal contrôlée, épuisement, risque de chute ou complication cutanée. Plus le repérage est précoce, plus les réponses peuvent être simples, respectueuses et efficaces.
Comment les professionnels doivent-ils évaluer l’hygiène réelle ?
Ils doivent interroger les gestes concrets, la fréquence, le coût physique ou psychique, la qualité des soins et les obstacles rencontrés. Il faut également tenir compte de l’environnement, de la salle de bain, de la lessive, du linge, des aides techniques, du soutien familial et des zones souvent oubliées.
Peut-on améliorer la situation sans retirer au patient sa dignité ?
Oui, à condition d’adopter une approche centrée sur la personne. Il s’agit de reconnaître ses efforts, de respecter sa pudeur, de proposer des solutions adaptées, de préserver au maximum ce qu’elle souhaite encore faire seule et d’introduire l’aide progressivement. La dignité ne s’oppose pas à l’aide ; elle dépend souvent de la manière dont cette aide est proposée.
Pourquoi cette question est-elle importante dans les soins et l’accompagnement ?
Parce qu’elle montre qu’une apparence rassurante ne suffit pas à évaluer la réalité du besoin. Comprendre cette dissociation permet de mieux repérer les vulnérabilités, de prévenir des complications, d’ajuster l’aide et de respecter plus finement la réalité vécue par le patient.