Comprendre la question clinique sans réduire la personne à son logement
Le syndrome de Diogène est souvent évoqué trop vite, parfois à partir d’images frappantes du domicile, d’un récit inquiet de l’entourage ou d’un signalement social. Pourtant, pour un médecin traitant, la difficulté est précisément là : repérer des comportements observables suffisamment évocateurs pour justifier une vigilance clinique, sans transformer une situation complexe en étiquette hâtive. Le domicile peut montrer des signes marquants, parfois choquants, mais il ne parle jamais seul. Il donne des indices. Il ne remplace ni l’examen clinique, ni l’anamnèse, ni l’évaluation du contexte psychique, cognitif, social et fonctionnel.
La question posée est donc centrale en médecine générale : à partir de quels comportements observables au domicile un médecin traitant peut-il raisonnablement suspecter un syndrome de Diogène sans banaliser la situation ? Il ne s’agit pas de dresser une liste spectaculaire d’images extrêmes. Il s’agit d’identifier des manifestations concrètes, répétées, cohérentes entre elles, qui traduisent une rupture durable avec les normes habituelles de soin de soi, d’entretien du cadre de vie, de gestion des objets, de sécurité et de relation à l’aide. Autrement dit, le médecin ne suspecte pas ce syndrome parce qu’un logement est sale un jour donné, mais parce qu’il observe ou fait observer un ensemble de comportements qui s’inscrivent dans le temps, altèrent gravement les conditions de vie et exposent la personne à des risques.
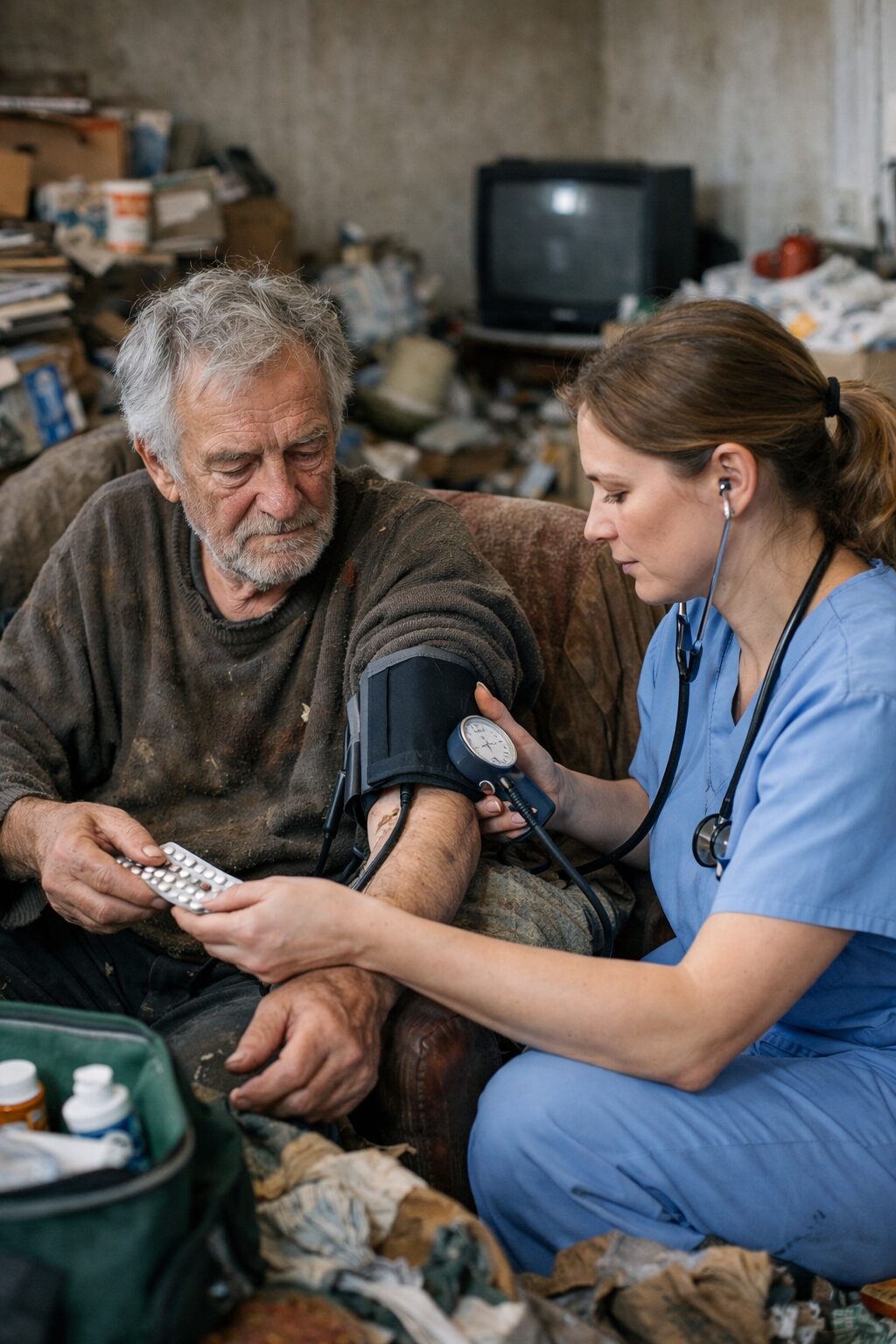
Dans la pratique, le domicile constitue souvent un révélateur. Là où la consultation peut lisser les apparences, l’environnement quotidien montre le niveau réel de désorganisation, la manière dont la personne investit son espace, sa capacité à maintenir des routines élémentaires, son rapport aux objets, son niveau d’isolement et sa réaction face aux propositions d’aide. C’est pourquoi la visite à domicile, quand elle est possible, a une valeur clinique majeure. Elle permet de ne pas se contenter d’un discours indirect. Elle évite aussi deux pièges opposés : d’un côté, banaliser des signes sévères au motif que “certaines personnes vivent comme elles veulent” ; de l’autre, pathologiser immédiatement toute forme de désordre, de précarité ou d’habitat atypique.
Le syndrome de Diogène n’est pas un simple “manque de rangement”. Il renvoie à une désorganisation profonde des conditions de vie, fréquemment associée à un refus d’aide, à une négligence extrême de l’hygiène domestique et parfois corporelle, à une accumulation massive d’objets ou de déchets, à une réduction de l’espace habitable, à un déni du danger ou à une faible conscience de la gravité de la situation. Il peut s’inscrire dans des contextes très différents : troubles neurocognitifs, pathologies psychiatriques, personnalité pathologique, dépression sévère, psychose, syndrome frontal, addictions, isolement ancien, traumatisme de vie, deuil, précarisation, ou combinaisons de plusieurs facteurs.
Ce qui importe pour le médecin traitant, c’est moins de “poser” seul le diagnostic que de reconnaître un faisceau de comportements observables au domicile qui justifie une évaluation approfondie et coordonnée. Le mot suspecter est important. Il autorise la prudence. Il rappelle que l’observation clinique doit ouvrir une démarche, pas fermer un jugement. En ce sens, ne pas banaliser la situation signifie prendre au sérieux ce que l’on voit, mesurer le niveau de risque, ne pas réduire ces manifestations à une simple excentricité ou à un “choix de vie” sans avoir interrogé la liberté réelle de ce choix, la capacité de discernement de la personne et les dangers encourus.
Pourquoi l’observation du domicile est déterminante pour le médecin traitant
Le domicile est le lieu où les comportements s’expriment sans mise en scène médicale. Dans un cabinet, un patient peut venir lavé, habillé correctement, tenir une conversation cohérente et minimiser ses difficultés. Chez lui, la réalité fonctionnelle apparaît plus directement : comment il circule, où il dort, ce qu’il mange, comment il stocke les aliments, l’état des sanitaires, la présence d’odeurs, la gestion des déchets, l’accessibilité des pièces, le niveau d’encombrement, les risques électriques, thermiques ou infectieux, la place occupée par les animaux, la réaction à l’intervention d’un tiers. Le domicile donne donc accès à des comportements observables qui, pris ensemble, peuvent faire émerger une suspicion légitime.
L’intérêt de cette observation est d’autant plus grand que le syndrome de Diogène se caractérise souvent par un décalage entre le discours du patient et l’état réel de son environnement. Certaines personnes disent aller bien, affirment que tout est “sous contrôle”, promettent de faire le nécessaire “plus tard”, ou présentent l’encombrement comme temporaire alors même que l’organisation du lieu montre une atteinte ancienne, massive et structurée. Le médecin traitant, en visitant ou en recueillant des descriptions concordantes et précises, peut alors percevoir ce décalage comme un élément clinique à part entière.
L’observation du domicile permet aussi d’éviter les erreurs d’interprétation fondées sur des catégories abstraites. Un logement pauvre n’est pas nécessairement un logement abandonné. Un logement encombré n’est pas forcément un lieu dangereux. Un logement atypique n’est pas automatiquement pathologique. Mais lorsque l’environnement révèle une perte d’usage des pièces, une accumulation empêchant les gestes de la vie quotidienne, un effondrement de l’hygiène, des denrées en décomposition, des infestations, un couchage inadapté ou inaccessible, une impossibilité d’utiliser les toilettes, une fermeture à toute aide malgré un danger évident, alors l’observation sort du registre esthétique ou social pour entrer dans celui de la santé.
Pour le médecin généraliste, le domicile joue également un rôle de contexte. Il permet de mieux comprendre certains symptômes ou certains manques d’efficacité thérapeutique. Une dénutrition peut être liée à l’absence de cuisine praticable. Des infections cutanées peuvent être favorisées par l’insalubrité. Une mauvaise observance peut s’expliquer par des médicaments introuvables ou stockés de façon incohérente. Des chutes peuvent être rendues presque inévitables par des couloirs obstrués. Une fatigue chronique peut s’aggraver dans un logement sans couchage digne de ce nom, surchauffé ou glacial, saturé d’objets ou envahi par les nuisibles.
Enfin, l’observation du domicile permet de distinguer la gravité réelle de la situation et d’ajuster le niveau de réponse. Tous les environnements dégradés ne relèvent pas de la même urgence. Mais lorsqu’un ensemble de comportements observables expose à un risque immédiat, le médecin doit changer de posture : il ne s’agit plus seulement de conseiller, mais d’évaluer la capacité de la personne à consentir à l’aide, de mobiliser l’entourage s’il existe, d’alerter les partenaires sociaux ou sanitaires compétents, voire d’organiser une protection plus forte si la situation le justifie.
Ce que signifie “suspecter sans banaliser”
Suspecter sans banaliser, c’est tenir ensemble deux exigences : la prudence diagnostique et la gravité clinique. La prudence diagnostique consiste à ne pas confondre un état du logement avec un diagnostic psychiatrique ou gériatrique. Le syndrome de Diogène ne devrait pas être posé sur la seule base d’un intérieur très sale ou encombré. Il suppose une compréhension plus globale de la situation : durée, niveau de négligence, altération du fonctionnement, réaction à l’aide, conscience du trouble, contexte psychique, atteinte cognitive éventuelle, conséquences sanitaires et sociales. Mais la gravité clinique impose de ne pas relativiser des signes majeurs sous prétexte que le terme diagnostique n’est pas encore certain.
Banaliser serait dire, explicitement ou implicitement, que “ce n’est qu’un peu de bazar”, que “certaines personnes vivent autrement”, que “tant qu’il ne demande rien, il n’y a pas lieu d’intervenir”, ou encore que “ce n’est pas au médecin de s’occuper de ça”. Une telle posture méconnaît le fait que des comportements observables au domicile peuvent témoigner d’une rupture profonde de l’autonormalisation. La personne ne mesure plus toujours ce qui met sa santé, sa sécurité ou sa dignité en danger. Le rôle du médecin n’est pas de moraliser, mais de reconnaître cette rupture lorsqu’elle devient cliniquement évidente.
Suspecter sans banaliser, c’est aussi ne pas attendre l’effondrement total. Beaucoup de situations évoluent lentement. Un médecin qui repère précocement certains signaux peut encore agir dans un cadre de confiance, avant qu’une hospitalisation contrainte, un incendie, une chute grave, une décompensation infectieuse, une expulsion ou une rupture familiale ne surviennent. À l’inverse, lorsque tout a été minimisé pendant des mois ou des années, la marge de manœuvre se réduit considérablement.
Cette attitude suppose une écoute active du contexte. Le patient peut exprimer de la honte, de la colère, de la méfiance ou du déni. Les proches peuvent dramatiser, exagérer ou, au contraire, ne plus voir l’ampleur du problème tant ils s’y sont habitués. Le médecin doit donc croiser les sources, observer sans humilier, nommer les risques sans brutaliser, et garder une question directrice : ce que j’observe traduit-il une perte durable de capacité à maintenir un cadre de vie compatible avec la santé et la sécurité, associée à une relation perturbée à l’aide ou à la réalité du danger ?
Le premier grand signal : la négligence extrême et durable de l’hygiène du logement
Parmi les comportements les plus évocateurs, la négligence de l’hygiène du logement occupe une place centrale. Il ne s’agit pas d’un ménage imparfait ou d’une période ponctuelle de laisser-aller. Le médecin traitant peut suspecter un syndrome de Diogène lorsque l’entretien du domicile est abandonné de façon durable, malgré des conditions rendant l’espace franchement insalubre. Cela se traduit par des sols collants ou recouverts de détritus, des surfaces souillées, des sanitaires inutilisables, des amas de linge sale, des odeurs d’urine, de moisissure ou de putréfaction, une cuisine encrassée au point de ne plus pouvoir préparer les repas, des aliments périmés ouverts ou en décomposition, et parfois des traces biologiques non nettoyées.
Ce qui compte cliniquement, c’est le caractère stable et massif de cette négligence. Un épisode dépressif transitoire, une convalescence difficile, un post-partum compliqué ou un deuil récent peuvent provoquer une baisse temporaire de l’entretien. Le syndrome de Diogène se suspecte plutôt quand l’abandon dépasse la crise ponctuelle, quand il envahit l’ensemble du domicile, et surtout quand la personne ne semble plus percevoir le niveau de dégradation comme problématique. Le logement n’est plus seulement mal tenu : il devient un milieu défaillant, parfois incompatible avec des fonctions basiques comme cuisiner, se laver, dormir, recevoir ou circuler.
Pour un médecin, ce type de négligence est d’autant plus signifiant si elle est associée à des justifications minimisantes ou à l’absence de réaction émotionnelle adaptée. Quand une personne vit au milieu d’odeurs fortes, de déchets accumulés et de sanitaires inutilisables sans exprimer d’inconfort ni projet crédible de remise en état, le comportement observable dépasse largement le simple désordre. Il suggère une altération du jugement, de la conscience de la situation, de l’initiation de l’action ou de l’acceptation de l’aide.
Le domicile peut également montrer une sélection étrange des priorités. Par exemple, une personne peut conserver certains rituels très spécifiques tout en abandonnant des besoins élémentaires : collectionner méthodiquement des papiers mais ne plus nettoyer les toilettes ; fermer soigneusement certains cartons tout en dormant sur une chaise ; payer certains abonnements mais laisser la nourriture pourrir ; entretenir une apparence verbale de maîtrise tout en vivant dans un environnement objectivement très dégradé. Cette dissociation entre micro-contrôle et abandon global est parfois particulièrement parlante.
La négligence extrême de l’hygiène du logement doit toujours être rapportée au niveau de capacité de la personne. Si elle est physiquement empêchée, il faut chercher pourquoi l’aide n’a pas été mobilisée, refusée ou interrompue. Si elle est cognitivement ou psychiquement altérée, l’insalubrité peut être le symptôme visible d’un trouble plus large. Dans tous les cas, le médecin ne doit pas banaliser un environnement devenu nocif. Il doit se demander : la personne vit-elle dans un lieu qu’elle n’est plus en capacité réelle de maintenir à un niveau compatible avec sa santé ?
Le deuxième signal majeur : l’accumulation envahissante d’objets, de papiers, d’emballages ou de déchets
L’accumulation est l’un des comportements observables les plus fréquemment associés à la suspicion d’un syndrome de Diogène, mais elle demande de la nuance. Toutes les accumulations ne se valent pas. Il existe des personnes collectionneuses, des logements surchargés par manque d’espace, des périodes de désorganisation temporaire ou des difficultés de tri liées à un contexte de déménagement ou de succession. Ce qui alerte le médecin traitant, ce n’est pas simplement la quantité d’objets, mais la logique de leur accumulation, son caractère envahissant, la perte de fonctionnalité des espaces, l’absence de tri opérant et la présence d’éléments sans utilité réelle conservés au même titre que les biens importants.
Les comportements évocateurs incluent la conservation massive de journaux anciens, prospectus, cartons, boîtes vides, sacs, emballages, vêtements usés, appareils hors d’usage, objets cassés, denrées non consommables, déchets ménagers, contenants souillés ou rebuts divers. Dans certaines situations, le patient ne jette presque rien. Dans d’autres, il rentre régulièrement de nouveaux objets alors que l’espace est saturé. L’accumulation devient pathologique lorsqu’elle réduit ou annule l’usage normal des pièces : canapé inaccessible, lit recouvert, table inutilisable, évier bouché par des empilements, couloirs transformés en passages étroits, pièces condamnées par les amas.
Pour le médecin, l’observation la plus parlante n’est pas seulement la présence d’objets, mais la transformation du logement en système d’entassement. L’espace n’est plus organisé autour des fonctions de vie quotidienne ; il est organisé autour du stockage. La circulation devient difficile. Les gestes simples demandent des contournements. Les ouvertures peuvent être partiellement bloquées. La personne semble vivre dans les interstices laissés entre les piles d’objets. Cette réduction de l’espace vital est un signal d’alerte fort, surtout lorsqu’elle est ancienne et acceptée comme normale.
Là encore, la réaction de la personne compte énormément. Si elle reconnaît le problème, formule une demande d’aide, parvient à jeter certaines choses et distingue ce qui est utile de ce qui ne l’est pas, la situation est différente de celle d’un sujet qui justifie la conservation de tout, s’oppose à toute évacuation et attribue une valeur équivalente à des objets sans usage, souillés ou manifestement inutilisables. Dans le syndrome de Diogène, il peut exister une forme de rapport altéré aux objets, mêlant besoin de maîtrise, angoisse de séparation, indifférenciation entre précieux et rebut, ou incapacité à décider.
L’accumulation de déchets est particulièrement préoccupante. Elle fait sortir la situation du registre de l’encombrement domestique pour entrer dans celui de l’insalubrité active. Des sacs d’ordures conservés à l’intérieur, des restes alimentaires non jetés, des bouteilles souillées, des excrétas animaux ou humains, des emballages graisseux, des contenants moisis, des denrées pourries ou des objets contaminés signalent un effacement des limites minimales entre espace de vie et espace de rebut. Quand cette frontière disparaît, la suspicion doit être forte.
La réduction ou la perte d’usage des pièces comme indicateur clinique central
Un domicile peut paraître moins alarmant si l’on se contente de juger sa propreté globale. En revanche, la perte d’usage des pièces est un critère très concret, souvent plus pertinent. Le médecin traitant peut suspecter un syndrome de Diogène lorsque le logement n’est plus habité selon sa fonction ordinaire. La cuisine n’est plus utilisable pour cuisiner. La salle de bain ne permet plus la toilette. Les toilettes sont obstruées, encombrées ou évitées. Le lit n’est plus accessible. Le salon n’est plus un espace de séjour mais un lieu de stockage. Une ou plusieurs pièces sont totalement condamnées.
Cette perte de fonctionnalité est un comportement observable indirect, mais très révélateur. Elle indique que la personne a progressivement accepté une dégradation pratique de son quotidien. Elle ne peut plus exécuter normalement des gestes élémentaires sans adaptation majeure, ou bien elle les abandonne. Manger peut se résumer à ouvrir des aliments emballés dans un coin de pièce. Dormir peut se faire sur un fauteuil ou sur un bord de matelas. Se laver peut devenir exceptionnel. Aller aux toilettes peut nécessiter des stratégies inquiétantes. La vie quotidienne se rétrécit.
Ce phénomène est particulièrement important parce qu’il relie l’état du domicile aux conséquences fonctionnelles. Le syndrome de Diogène ne se réduit pas à l’esthétique du chaos ; il altère les actes de la vie. Un médecin qui observe que la personne ne dispose plus d’une table pour manger, d’un lit pour dormir, d’un accès libre à la douche ou d’un coin pour préparer ses traitements doit considérer que le logement n’est plus seulement désordonné. Il est devenu un environnement pathogène.
Le caractère progressif de cette perte d’usage est souvent notable. La personne s’adapte en permanence. Elle déplace son mode de vie dans des zones de plus en plus réduites. Elle mange debout, dort assise, lave une petite casserole dans la baignoire, utilise des objets à usage unique faute de pouvoir nettoyer, renonce à certaines pièces, laisse des portes fermées qu’elle n’ouvre plus. Le danger est que cette adaptation donne l’illusion d’une stabilité. En réalité, elle témoigne d’une renonciation silencieuse à des fonctions de base.
Pour le médecin traitant, un point d’attention particulier concerne les personnes âgées vivant seules. La perte d’usage d’une pièce peut être mise sur le compte d’une fatigue ou de douleurs articulaires. Mais si l’obstacle principal n’est pas moteur mais environnemental, et surtout si aucune aide n’est acceptée, il faut penser à une désorganisation plus profonde. Les comportements ne sont pas seulement contraints par le corps ; ils sont modelés par un rapport altéré au domicile et à sa dégradation.
Les signes d’insalubrité active : nuisibles, moisissures, aliments altérés, déchets organiques
Lorsque le domicile présente des signes d’insalubrité active, la suspicion ne doit jamais être minimisée. La présence de cafards, de mouches en nombre, de rongeurs, de puces, de punaises, d’asticots ou d’autres nuisibles n’est pas un détail secondaire. Elle traduit généralement une rupture avancée dans la gestion des déchets, de l’humidité, des denrées et de la propreté minimale. De même, des moisissures étendues, une humidité stagnante, des infiltrations non traitées, des odeurs persistantes de fermentation, d’urine, de matières organiques ou de putréfaction doivent alerter fortement.
Pour le médecin traitant, ces éléments sont objectivables et difficilement réductibles à une simple préférence de mode de vie. Ils entraînent des risques sanitaires directs : infections, aggravation de maladies respiratoires, dénutrition, intoxications, troubles cutanés, infestations, plaies qui cicatrisent mal, aggravation de la fragilité immunitaire, désorientation, troubles du sommeil. Ils peuvent également signaler que la personne ne gère plus les chaînes élémentaires de sécurité alimentaire et d’élimination des déchets.
L’observation d’aliments périmés depuis longtemps, de réfrigérateurs contenant des produits liquéfiés, de restes alimentaires à l’air libre, de vaisselle non lavée depuis une longue durée, de casseroles anciennes avec résidus, de congélateurs encombrés de denrées non identifiables ou de zones de cuisine impraticables doit être intégrée à l’évaluation. Ce n’est pas seulement le reflet d’un manque de ménage ; c’est souvent le signe que la nutrition elle-même est altérée. Le patient peut manger peu, mal, de manière répétitive, inadaptée ou dangereuse, parfois sans plus distinguer ce qui est consommable de ce qui ne l’est pas.
Les déchets organiques sont encore plus préoccupants. Leur maintien dans l’espace de vie, sans évacuation régulière, crée une proximité constante entre la personne et la décomposition. Cette tolérance anormale à un environnement biologiquement dégradé est un indice fort de rupture avec les normes de protection de soi. Elle peut être liée à un déni, à une désensibilisation progressive, à des troubles cognitifs, à une détresse psychique ou à une incapacité exécutive majeure. Le médecin ne doit pas banaliser cette adaptation. Le fait que la personne “s’habitue” à l’odeur ou au désordre ne réduit pas le danger ; au contraire, cela peut constituer l’un des signes du trouble.
Dans certaines situations, l’insalubrité active coexiste avec des animaux en nombre excessif ou insuffisamment soignés. Cela augmente encore le risque infectieux et la charge du domicile. Le médecin doit alors observer la qualité de la cohabitation : litières débordantes, excréments au sol, nourriture animale avariée, odeurs massives, blessures non traitées chez les animaux, reproduction non contrôlée. Là aussi, il ne s’agit pas de juger l’affection portée aux animaux, mais de constater que le cadre de vie devient délétère pour tous ses occupants.
Le refus d’aide, la fermeture du domicile et l’hostilité aux interventions extérieures
Un comportement clé dans la suspicion d’un syndrome de Diogène est la relation à l’aide. Beaucoup de personnes en difficulté à domicile éprouvent de la honte mais acceptent, au moins partiellement, une intervention ménagère, un accompagnement social, un soutien familial, des soins infirmiers, un passage d’ergothérapeute, une aide au tri ou une médiation. Dans le syndrome de Diogène, le refus d’aide est souvent massif, persistant ou paradoxal. La personne rejette les solutions alors même que le danger est patent. Elle peut minimiser, nier, différer indéfiniment, fermer sa porte, annuler les visites, rompre avec les proches, dissimuler certaines zones du logement ou se montrer agressive dès qu’il est question de nettoyage, de tri ou de changement.
Ce refus d’aide n’est pas toujours frontal. Il peut prendre des formes plus subtiles : promesses répétées non suivies d’effet, reports constants, acceptation de principe mais impossibilité concrète de laisser intervenir quelqu’un, restriction de l’accès à une seule pièce, mise en scène partielle du domicile, tri dérisoire destiné à faire cesser les sollicitations. Pour le médecin traitant, ces comportements sont très informatifs. Ils montrent que le problème n’est pas seulement logistique. Il touche au rapport psychique à l’espace, au contrôle, à la honte, à l’intrusion ou au déni.
Le domicile peut lui-même matérialiser cette fermeture. Volets toujours clos, porte rarement ouverte, boîte aux lettres saturée, voisinage n’entrant jamais, impossibilité pour l’aide à domicile de circuler, accès limité à certaines pièces, rendez-vous systématiquement annulés au dernier moment. Quand cette fermeture s’accompagne d’une dégradation importante du lieu, elle renforce la suspicion. La personne ne protège pas seulement son intimité ; elle protège un système de vie désorganisé dont elle ne supporte pas la remise en question.
Il faut cependant distinguer le refus défensif secondaire à la honte du refus rigide associé à une faible conscience du trouble. Une personne qui dit “je suis trop embarrassée pour laisser entrer quelqu’un” n’est pas dans la même position qu’une personne qui affirme sincèrement qu’il n’y a aucun problème alors que le domicile est objectivement dangereux. Dans le premier cas, une alliance thérapeutique progressive peut parfois ouvrir des portes. Dans le second, la résistance peut être plus ancrée, voire relever d’un trouble du jugement ou de fonctions exécutives sévèrement altérées.
Pour le médecin traitant, l’enjeu est pratique. Un logement gravement dégradé avec refus d’aide change la balance du risque. La présence de dangers objectifs combinée à l’absence d’adhésion aux mesures correctrices doit conduire à renforcer l’évaluation, à documenter précisément les faits observés et à coordonner plus activement les intervenants. Banaliser ce refus sous l’idée que “c’est son choix” serait passer à côté de la question fondamentale : la personne a-t-elle réellement la capacité de mesurer ce qu’elle refuse ?
Le déni, la minimisation et l’écart entre le discours et la réalité du domicile
Le déni n’est pas simplement le fait de ne pas aimer qu’on critique son intérieur. C’est, pour le médecin traitant, un élément clinique qui prend du poids lorsqu’il existe un écart marqué entre le discours du patient et la réalité observable. Une personne peut décrire son logement comme “un peu chargé”, “pas rangé en ce moment”, “comme tout le monde”, alors que la visite révèle une insalubrité avancée, des pièces impraticables et des risques majeurs. Elle peut affirmer pouvoir tout gérer seule sans que rien, dans le domicile, ne confirme cette maîtrise. Elle peut considérer des conditions de vie objectivement indignes comme ordinaires.
Cet écart est particulièrement important parce qu’il renseigne sur la conscience de la situation. Le syndrome de Diogène est fréquemment associé à une faible perception du danger ou à une rationalisation persistante. La personne trouve des explications à tout : les sacs sont là “temporairement”, les denrées “seront mangées”, la salle de bain “fonctionne encore”, les papiers “servent tous”, les déchets “seront triés plus tard”, les voisins “exagèrent”, la famille “veut prendre le contrôle”. Aucune justification isolée n’est décisive. Mais leur répétition face à l’évidence matérielle doit alerter.
Le médecin doit prêter attention à la tonalité de cette minimisation. Est-elle anxieuse, honteuse, revendicative, persécutée, indifférente, désorganisée ? Une minimisation teintée de honte peut cacher une conscience douloureuse du problème. Une minimisation froide ou catégorique peut évoquer un défaut d’insight plus important. Une minimisation chargée de méfiance peut orienter vers une lecture psychotique, paranoïaque ou une personnalité très défensive. Une minimisation dispersée et incohérente peut faire penser à un trouble neurocognitif ou exécutif.
Le déni se manifeste aussi dans l’absence de hiérarchisation des problèmes. La personne peut insister sur un détail mineur tout en ignorant un danger majeur. Elle peut se plaindre du regard du voisin mais pas de l’état des toilettes. Elle peut vouloir garder tous ses papiers administratifs sans savoir où sont ses traitements. Elle peut se dire offensée qu’on parle d’odeur alors qu’elle vit sans accès normal à la cuisine. Cette désorganisation des priorités est souvent très parlante pour le clinicien.
Ne pas banaliser ce déni est essentiel. Il ne s’agit pas de confronter brutalement la personne en lui disant qu’elle ne voit pas la réalité. Il s’agit de reconnaître qu’une discordance persistante entre la perception subjective et la situation objectivable constitue un signe clinique. Elle doit être intégrée à l’évaluation globale, au même titre que l’état du logement lui-même.
L’altération des routines essentielles : manger, dormir, se laver, éliminer, se soigner
Le médecin traitant peut suspecter un syndrome de Diogène quand les comportements observables au domicile montrent que les routines essentielles de la vie quotidienne sont profondément altérées par l’état du lieu ou par la manière dont la personne y vit. Ce repérage est capital, car il permet de passer de l’observation de l’environnement à l’évaluation du retentissement fonctionnel.
Manger d’abord. Le domicile peut montrer que la préparation des repas n’est plus possible : plaques inaccessibles, évier saturé, réfrigérateur inutilisable, table absente, vaisselle impraticable, denrées avariées, poubelles débordantes, plans de travail envahis. Le patient peut alors se nourrir exclusivement de produits prêts à consommer, sauter des repas, manger froid, consommer des aliments périmés, ou dépendre de stratégies improvisées et pauvres sur le plan nutritionnel. Pour un sujet âgé, fragile ou polymédiqué, cela peut être lourd de conséquences.
Dormir ensuite. Un logement très encombré ou souillé peut rendre le lit inaccessible, impropre ou envahi d’objets. La personne dort alors sur un fauteuil, un coin de canapé, un matelas dégradé, parfois même dans une position qui augmente le risque de chute ou d’escarres. Ce comportement observable est particulièrement significatif : renoncer à un couchage normal sans chercher d’aide ou sans sembler mesurer l’anomalie est un signe de désadaptation sévère.
Se laver est une autre routine cruciale. Salle de bain inutilisable, baignoire remplie d’objets, douche inaccessible, absence de linge propre, eau coupée ou non utilisée, sanitaires souillés : autant d’indices qu’une hygiène corporelle régulière est compromise. Le médecin ne doit pas s’arrêter à la question “le patient est-il sale en consultation ?” Une personne peut se laver avant un rendez-vous important tout en vivant le reste du temps dans des conditions ne permettant plus une toilette régulière.
Éliminer représente un point souvent sous-estimé, mais extrêmement important. Toilettes bouchées, encombrées, impropres, odeurs massives d’urine, présence de contenants servant à uriner, protections souillées stockées, excrétas non éliminés : ces observations signalent une atteinte grave du quotidien. Elles posent des risques infectieux, cutanés, psychosociaux et indiquent une rupture des seuils d’acceptabilité habituels.
Enfin, se soigner. Le domicile peut montrer des médicaments dispersés, périmés, mélangés, introuvables, placés dans des endroits inappropriés, sans logique ni accessibilité. Les ordonnances peuvent être ensevelies sous des papiers. Le patient peut ne plus retrouver ses lunettes, son tensiomètre, ses bas de contention, ses pansements ou tout autre matériel nécessaire. Cette désorganisation domestique a un impact direct sur l’observance et la sécurité thérapeutique.
Quand plusieurs de ces routines essentielles sont altérées en même temps, la suspicion de syndrome de Diogène devient nettement plus forte. Le médecin n’observe pas simplement un intérieur “mal tenu” : il constate que le cadre de vie ne soutient plus les fonctions vitales ordinaires.
L’isolement social visible à travers le domicile
Le domicile peut aussi refléter un isolement relationnel majeur. Un médecin traitant ne suspectera pas un syndrome de Diogène sur le seul critère de la solitude, mais l’isolement constitue souvent un terrain aggravant ou révélateur. Certains comportements observables y renvoient directement : absence d’accueil de proches depuis longtemps, fermeture quasi totale du logement aux visites, courrier accumulé sans traitement, voisinage signalant qu’on ne voit plus personne entrer, absence de place pour recevoir, sonnette débranchée, téléphone inaccessible ou perdu, rupture avec les services déjà proposés.
Cet isolement n’est pas qu’un fait social ; il modifie profondément la trajectoire clinique. Quand personne ne voit le domicile, la dégradation peut avancer loin avant d’être repérée. Quand plus personne n’entre, les seuils de tolérance se déplacent. La personne s’adapte à son propre environnement sans confrontation extérieure. Elle perd les micro-régulations apportées par la visite d’un proche, d’un auxiliaire de vie, d’un voisin ou d’un professionnel. L’isolement permet donc l’aggravation silencieuse.
Le médecin peut être alerté par des indices concrets : boîte aux lettres débordante, rendez-vous manqués sans explication, difficultés à joindre le patient, refus systématique de faire entrer quiconque, méfiance à l’égard de tous les intervenants, plaintes répétées contre l’extérieur. Parfois, l’intérieur du domicile montre l’effacement des interactions : pas d’espace de convivialité, pas de chaise disponible pour un visiteur, pas de table débarrassée, téléphone perdu sous les objets, documents administratifs non ouverts, avis de passage non traités.
Il faut aussi considérer le lien entre isolement et honte. Certaines personnes cessent d’inviter ou d’ouvrir leur porte parce qu’elles savent que le logement est devenu imprésentable. Cet évitement aggrave alors la situation, puisqu’il réduit encore les occasions d’aide. D’autres ont une relation plus défensive ou persécutive à autrui, et le domicile devient une forteresse encombrée. Dans les deux cas, le comportement observable pour le médecin reste pertinent : le logement est à la fois le symptôme et le vecteur d’un retrait social profond.
Ne pas banaliser l’isolement signifie ne pas le considérer comme un simple trait de caractère. Chez une personne dont le domicile est très dégradé, il augmente le risque de décompensation aiguë, de retard aux soins, de chute non secourue, de dénutrition, d’aggravation cognitive et de décès à domicile dans l’indifférence générale. Le médecin traitant a donc intérêt à le repérer tôt et à l’inscrire dans l’évaluation globale du danger.
Le rapport inhabituel aux objets : tout garder, ne rien distinguer, ne rien jeter
L’un des comportements les plus parlants au domicile n’est pas uniquement l’accumulation, mais la manière dont la personne pense et traite les objets. Le médecin traitant peut suspecter un syndrome de Diogène lorsque le patient semble ne plus établir de hiérarchie claire entre utile, inutile, propre, sale, fonctionnel, cassé, précieux, banal, recyclable, périmé ou franchement rebut. Tous les objets coexistent sur un même plan de valeur. Un document important peut être noyé parmi des prospectus souillés. Un vêtement propre peut côtoyer des tissus moisis. Une boîte vide peut être conservée avec autant d’attention qu’un appareil nécessaire.
Cette indifférenciation est importante parce qu’elle traduit autre chose qu’un simple attachement sentimental. Elle peut révéler une difficulté sévère de tri, de décision, de projection dans l’action et de renoncement. Jeter suppose de choisir, de hiérarchiser, de supporter une perte, de croire en la possibilité d’un ordre. Quand tout semble devoir être gardé, c’est parfois que ces opérations mentales sont devenues extrêmement coûteuses ou menaçantes.
Le domicile rend cette relation visible. Les objets ne sont pas seulement nombreux ; ils sont mêlés, non catégorisés, parfois entassés sans logique apparente. Les circulations contournent des piles dont la personne connaît parfois très précisément l’existence, tout en étant incapable d’en modifier l’agencement. On observe souvent une impossibilité pratique à jeter ce qui est manifestement sans usage : emballages vides, papiers sans valeur, appareils hors service depuis longtemps, restes d’achats, vêtements irrécupérables, denrées périmées, contenants souillés. Le médecin n’a pas besoin de psychologiser trop vite ; le simple constat comportemental est déjà parlant.
Ce rapport aux objets peut s’accompagner d’un discours de nécessité absolue : “ça peut servir”, “je dois tout vérifier avant”, “on ne sait jamais”, “ce n’est pas le moment”, “je vais m’en occuper”, “c’est trop important pour jeter”, sans que ces propos débouchent sur un véritable tri. Le problème n’est pas seulement la phrase ; c’est sa répétition inchangée au fil du temps, alors que l’environnement s’aggrave.
Dans certaines situations, la personne protège plus ses objets que sa propre sécurité. Elle refuse qu’on dégage un passage, qu’on jette des déchets, qu’on nettoie une zone ou qu’on ouvre une pièce. Cette priorité donnée au maintien des amas sur la préservation des fonctions vitales doit alerter le médecin. Elle montre que la relation aux objets organise la vie quotidienne de manière pathologique.
Les troubles de sécurité domestique : incendie, chute, intoxication, infection, rupture des équipements
Le syndrome de Diogène doit être suspecté avec d’autant plus de sérieux que les comportements observables au domicile créent des risques de sécurité majeurs. L’environnement peut devenir combustible, instable, contaminé ou techniquement défaillant. Le médecin traitant n’est pas un expert en bâtiment, mais il peut repérer de nombreux signaux : plaques de cuisson encombrées ou laissées allumées, radiateurs entourés de papiers, multiprises saturées sous des amas, bougies utilisées dans un environnement chargé, passages trop étroits pour évacuer, escaliers obstrués, sols glissants, humidité majeure, ventilation absente, bouteilles ou produits dangereux mal stockés.
La chute est un risque classique. Dans un logement envahi, la personne doit enjamber, se faufiler, avancer sur des sols instables ou irréguliers. Si elle est âgée, malvoyante, douloureuse, sous psychotropes ou affaiblie, le danger est considérable. Le médecin doit particulièrement s’inquiéter si le patient vit seul et que les voies d’accès à la porte, au téléphone ou à la salle d’eau sont entravées.
Le risque incendie est lui aussi majeur. Des piles de papiers près d’une source de chaleur, des appareils branchés de manière anarchique, des objets posés sur des plaques, des mégots, des bougies, des tissus proches d’un chauffage, des circuits électriques anciens et non surveillés constituent une combinaison hautement dangereuse. La personne peut pourtant minimiser ce risque, ou affirmer qu’il “n’y a jamais eu de problème”. Ce n’est pas rassurant : l’absence d’accident passé n’annule pas le niveau de danger présent.
L’intoxication et l’infection doivent également être considérées. Produits ménagers ou médicamenteux mal stockés, aliments avariés consommés, eau impropre, moisissures, déchets organiques, excrétas, nuisibles, piqûres, contaminations croisées : autant de menaces qui peuvent expliquer ou aggraver des symptômes. Un médecin confronté à des épisodes infectieux répétés, à une dénutrition inexpliquée, à des troubles digestifs, respiratoires ou cutanés doit toujours relier ces éléments à l’environnement de vie si celui-ci est connu comme très dégradé.
Enfin, les équipements essentiels peuvent être rompus ou non utilisés : eau, électricité, chauffage, réfrigération, sanitaires, machine à laver, lit, téléphone. La personne peut vivre avec des pannes anciennes sans avoir engagé de réparation, soit par négligence, soit parce que l’intervention technique est rendue impossible par l’état du logement, soit par refus d’accès. Là encore, le comportement observable n’est pas seulement la panne, mais l’acceptation prolongée de ses conséquences sans mobilisation d’aide proportionnée.
L’hygiène corporelle et la présentation du patient : indice utile, mais jamais suffisant seul
Le médecin traitant peut être tenté d’associer immédiatement syndrome de Diogène et hygiène corporelle négligée. Cet indice existe, bien sûr, mais il doit être manié avec discernement. Une apparence sale, des vêtements très souillés, une odeur corporelle forte, des ongles très longs ou encrassés, des cheveux non entretenus, des lésions cutanées négligées, une mauvaise haleine persistante ou des protections non changées peuvent renforcer la suspicion, surtout si elles s’accordent avec l’état du domicile. En revanche, leur absence n’exclut en rien le problème.
Certaines personnes conservent une présentation socialement acceptable lorsqu’elles sortent ou consultent. Elles peuvent se laver avant un rendez-vous, choisir des vêtements relativement corrects ou faire un effort ciblé. Le domicile reste alors beaucoup plus informatif que l’apparence ponctuelle en consultation. C’est pourquoi le médecin ne doit pas se laisser rassurer trop vite par une présentation correcte, surtout si des tiers signalent des difficultés à domicile ou si d’autres indices existent.
Inversement, une négligence corporelle isolée ne suffit pas à évoquer spécifiquement un syndrome de Diogène. Elle peut relever d’une dépression, d’une précarité, d’une perte d’autonomie physique, d’un trouble psychotique, d’une démence, d’addictions ou d’un épisode de grande fatigue. Ce qui oriente ici, c’est la cohérence d’ensemble : hygiène corporelle altérée, domicile très dégradé, accumulation, refus d’aide, perte d’usage des pièces, déni, risques environnementaux.
L’intérêt clinique de l’hygiène corporelle est surtout qu’elle montre comment la personne se traite elle-même. Dans certaines situations, on observe une dissociation : logement très sale mais personne encore relativement soignée ; dans d’autres, l’abandon touche à la fois le lieu et le corps. Cette extension de la négligence peut signaler un niveau de désorganisation plus avancé. Le médecin doit alors être particulièrement attentif à la dénutrition, à la déshydratation, aux plaies, à l’état bucco-dentaire, aux mycoses, aux escarres, aux troubles du sommeil et à l’adhésion thérapeutique.
Ne pas banaliser signifie ici ne pas réduire la situation à “il ne se lave plus” ou “elle est un peu négligée”. La question pertinente est : l’état corporel observé s’inscrit-il dans une désorganisation globale du cadre de vie et du soin de soi, avec perte de jugement ou refus d’aide ?
Les comportements d’évitement administratif visibles au domicile
Le syndrome de Diogène ne se manifeste pas seulement par l’état matériel des lieux. Il peut aussi transparaître dans la gestion du quotidien administratif. Le domicile peut montrer des piles de courriers non ouverts, des relances accumulées, des factures impayées mêlées à des publicités, des ordonnances perdues, des documents d’assurance ou de bail introuvables, des papiers d’identité rangés dans des amas inaccessibles, des échéanciers périmés, des rendez-vous manqués faute d’avoir traité le courrier. Ces comportements ne sont pas spécifiques à eux seuls, mais ils complètent utilement le tableau.
Pour le médecin traitant, la valeur clinique de ces indices tient à ce qu’ils révèlent des fonctions exécutives, de l’organisation mentale et de la capacité à gérer les exigences ordinaires de la vie. Le patient peut vivre entouré de papiers sans jamais traiter les documents importants. Il peut tout conserver mais ne rien classer. Il peut perdre les informations nécessaires à son suivi médical, à ses droits sociaux, à son paiement de charges ou à la maintenance du logement. Ce chaos administratif n’est pas anodin. Il favorise la rupture de soins, la dégradation des conditions de vie et parfois des procédures judiciaires ou locatives qui aggravent la vulnérabilité.
L’accumulation de courrier non ouvert est particulièrement parlante quand elle est massive et ancienne. Elle peut signaler un évitement lié à l’angoisse, à la honte, à l’incapacité de décider ou à la désorganisation cognitive. Si le médecin trouve des ordonnances, résultats biologiques, convocations ou factures sous des piles de déchets ou d’objets sans usage, cela illustre concrètement la perte de hiérarchie entre ce qui est vital et ce qui ne l’est pas.
Il faut néanmoins éviter l’amalgame avec la simple difficulté administrative fréquente chez des personnes précaires, peu alphabétisées, isolées ou débordées. Ce qui fait suspecter un syndrome de Diogène, c’est l’insertion de ces comportements dans un ensemble plus large de négligence, d’encombrement, d’insalubrité et de refus d’aide. Le courrier non ouvert n’est alors pas un problème séparé ; il est une facette de la désorganisation globale du rapport au réel et au quotidien.
Les animaux au domicile : attachement, accumulation, négligence et signal d’alerte
La présence d’animaux n’a évidemment rien de pathologique en soi. Mais dans certaines situations, elle devient un indicateur important. Un médecin traitant peut être alerté lorsque des animaux sont présents dans un contexte de logement déjà dégradé, avec soins insuffisants, odeurs marquées, excréments accumulés, nourriture animale mal gérée, reproduction non contrôlée, espaces saturés ou cohabitation entraînant un risque sanitaire manifeste.
Le comportement observable le plus significatif n’est pas seulement le nombre d’animaux, mais la discordance entre l’attachement affiché et la capacité réelle à s’en occuper correctement. La personne peut dire aimer profondément ses animaux tout en les laissant vivre dans des conditions insalubres, sans soins vétérinaires, avec litières débordantes, plaies non traitées ou alimentation inadaptée. Le domicile reflète alors un double phénomène : extension de l’insalubrité et difficulté à reconnaître l’atteinte portée à des êtres dépendants.
Dans certains cas, l’accumulation d’animaux s’ajoute à l’accumulation d’objets. Le logement devient presque impraticable. Les surfaces sont souillées. L’air est saturé d’odeurs. Les risques allergiques, infectieux, parasitaires et respiratoires augmentent. Là encore, le médecin ne doit pas banaliser la situation en la réduisant à une “personne qui aime trop les animaux”. Le problème n’est pas l’affection ; c’est la perte des conditions minimales de soin et d’habitabilité.
Pour le clinicien, ce type d’observation est aussi précieux parce qu’il met en évidence le degré de conscience du trouble. Si la personne ne perçoit pas la souffrance animale, la contamination du lieu ou la dangerosité de la cohabitation, il faut redoubler de vigilance sur son discernement global. La prise en charge, dans ces cas, nécessite souvent une coordination étroite avec les services sociaux, voire d’autres acteurs compétents selon le niveau de mise en danger.
Quand les proches ou les voisins alertent : ce qu’il faut entendre derrière leurs mots
Souvent, le médecin traitant n’observe pas d’emblée le domicile lui-même. Il est alerté par un proche, un voisin, un gardien, un aide à domicile, un pharmacien, un infirmier, parfois le facteur. Ces alertes utilisent des mots variables : “ça devient invivable”, “elle garde tout”, “il ne laisse plus entrer personne”, “ça sent très fort”, “on ne peut plus passer”, “les poubelles restent chez elle”, “il dort dans un fauteuil”, “la cuisine est inutilisable”, “il y a des bêtes”, “elle dit que tout va bien”. Derrière ces formulations parfois émotionnelles, le médecin doit chercher des comportements observables précis.
Le premier travail consiste à reformuler en éléments objectivables. Qu’est-ce qui est accumulé ? Depuis quand ? Combien de pièces sont touchées ? Le patient accepte-t-il de jeter quelque chose ? Les toilettes sont-elles utilisables ? Y a-t-il des odeurs permanentes ? De la nourriture avariée ? Des animaux ? Le lit est-il accessible ? Les risques électriques sont-ils visibles ? L’aide a-t-elle déjà été refusée ? Les proches peuvent-ils entrer ? Le patient vit-il seul ? A-t-il chuté ? Mange-t-il normalement ? Garde-t-il ses traitements à portée ?
Ce passage du récit émotionnel à l’indice clinique est crucial. Il permet d’éviter deux écueils : prendre au pied de la lettre un signalement exagéré ou, à l’inverse, minimiser une alerte parce qu’elle paraît dramatique. Le syndrome de Diogène étant souvent associé à la honte et au secret, les proches sont parfois les premiers témoins de la gravité. Le médecin ne doit donc pas disqualifier leur inquiétude trop vite.
Les voisins, quant à eux, remarquent surtout les conséquences visibles : odeurs dans les parties communes, nuisibles, encombrement, isolement, comportement de fermeture. Leurs signalements peuvent être motivés par une gêne réelle, mais ils révèlent parfois une situation déjà avancée. Là aussi, le praticien doit extraire les faits observables sans se laisser entraîner dans un registre moral ou conflictuel. La bonne question n’est pas : “les voisins ont-ils raison de se plaindre ?” mais : “ce qu’ils décrivent correspond-il à une dégradation du domicile et à une mise en danger du patient ou d’autrui ?”
Le recueil de ces alertes est également utile pour apprécier l’évolution. Une aggravation progressive, décrite par plusieurs témoins, renforce la suspicion. Un logement autrefois normal devenu très dégradé après un deuil, une retraite, une hospitalisation, une séparation ou l’apparition de troubles cognitifs appelle une attention particulière.
Les contextes qui doivent rendre le médecin encore plus vigilant
Le domicile ne s’interprète jamais hors contexte. Certains terrains doivent accroître la vigilance du médecin lorsqu’il observe des comportements compatibles avec un syndrome de Diogène. Le grand âge en fait partie, surtout s’il existe un déclin fonctionnel discret, des oublis, une désorientation légère, des difficultés de gestion, des chutes, une dénutrition ou une perte de poids. Chez ces patients, la dégradation du domicile peut être un marqueur précoce de trouble neurocognitif ou de syndrome dysexécutif.
Les antécédents psychiatriques sont un autre contexte de vigilance : dépression sévère, trouble psychotique, trouble bipolaire, troubles anxieux sévères, personnalité pathologique, traumatismes anciens, conduites addictives. La personne peut avoir longtemps maintenu un équilibre précaire qui se rompt brutalement après un événement de vie. L’environnement domestique devient alors le lieu où se cristallise la désorganisation.
Le deuil, la séparation, la perte d’emploi, le départ des proches, l’épuisement d’un aidant, la retraite mal vécue ou la précarisation peuvent jouer un rôle déclenchant ou aggravant. Il ne faut pas pour autant réduire la situation à une simple réaction psychologique. Si le domicile devient gravement dégradé, c’est que la souffrance ou la désorganisation a franchi un seuil qui appelle une réponse clinique.
L’isolement ancien est également un facteur important. Une personne vivant seule depuis longtemps, coupée de ses relations, sans visite régulière, avec peu de liens de confiance, peut laisser s’installer progressivement des comportements de négligence et d’accumulation sans régulation extérieure. Le médecin traitant est parfois l’un des seuls professionnels encore en position de repérage.
Enfin, certains signes physiques associés doivent renforcer l’alerte : amaigrissement, plaies sales, mycoses, confusion, refus de soins, mauvaise observance, infections répétées, chute récente, fausses routes, état dépressif, épuisement. Quand ils coexistent avec des comportements observables au domicile évoquant un syndrome de Diogène, l’évaluation doit être rapide et structurée.
Ce qui ne doit pas être confondu avec un syndrome de Diogène
Pour suspecter sans banaliser, il faut aussi savoir ne pas surinterpréter. Tous les logements atypiques, pauvres, encombrés ou mal tenus ne relèvent pas d’un syndrome de Diogène. La précarité matérielle, à elle seule, peut produire un habitat dégradé. Une personne en incapacité physique temporaire peut laisser son logement se détériorer sans présenter le rapport particulier aux objets, le déni ou le refus d’aide caractéristiques. Une dépression sévère peut entraîner un abandon du domicile, mais avec une conscience douloureuse du problème et parfois une demande d’aide très explicite. Un trouble de thésaurisation peut exister avec accumulation massive sans niveau d’insalubrité aussi marqué ni négligence globale de soi équivalente. Certaines personnes vivent de manière non conventionnelle sans danger majeur ni désorganisation profonde.
Le médecin doit donc garder plusieurs critères de distinction. D’abord, la durée et l’intensité. Ensuite, l’ampleur du retentissement fonctionnel. Puis le niveau d’insalubrité et de danger. Enfin, la conscience du trouble et la relation à l’aide. Plus ces éléments convergent, plus la suspicion est légitime.
L’erreur serait de qualifier de syndrome de Diogène tout intérieur très encombré ou très sale. L’autre erreur, inverse, serait de refuser d’envisager cette hypothèse tant qu’un psychiatre ou un gériatre ne l’a pas formalisée. En médecine générale, le bon niveau se situe dans le repérage argumenté : observer, décrire, évaluer, coordonner.
Comment le médecin traitant peut documenter ses soupçons de manière clinique et non stigmatisante
Lorsqu’il observe ou recueille des éléments évocateurs, le médecin traitant a intérêt à les documenter de façon factuelle. Cela évite la stigmatisation et permet une meilleure coordination avec les autres intervenants. Il est préférable de noter des faits observables plutôt que des jugements de valeur. Par exemple : “couloir réduit à un passage de 20 à 30 cm entre piles d’objets”, “toilettes non accessibles”, “odeur forte d’urine dans l’entrée”, “présence visible de denrées périmées ouvertes et de déchets alimentaires”, “patient dort dans un fauteuil car lit recouvert d’objets”, “refus répété de l’intervention de l’aide à domicile malgré proposition concrète”, “patient affirme que le logement est normal malgré impossibilité d’utiliser la cuisine”.
Cette manière de documenter est précieuse pour plusieurs raisons. Elle permet de suivre l’évolution dans le temps. Elle aide à objectiver la gravité. Elle facilite le dialogue avec les services sociaux, infirmiers, gériatriques ou psychiatriques. Elle protège aussi le médecin d’une écriture trop impressionniste. Écrire “syndrome de Diogène certain” après une première alerte vague est moins utile que décrire précisément les comportements observables qui conduisent à le suspecter.
Le ton doit rester clinique et respectueux. Il ne s’agit pas de rédiger un portrait humiliant du patient, mais d’identifier des éléments ayant un impact sur la santé, la sécurité et l’autonomie. Ce positionnement est essentiel pour maintenir l’alliance thérapeutique. Même lorsqu’il est très préoccupé, le médecin doit éviter les formulations moralistes ou disqualifiantes.
Quelle posture adopter face au patient quand la suspicion apparaît
Le repérage n’est utile que s’il débouche sur une posture adaptée. Devant des comportements observables au domicile évoquant un syndrome de Diogène, le médecin traitant gagne à adopter une attitude ferme sur les risques, mais non humiliante. L’objectif initial n’est pas de convaincre la personne qu’elle a un “syndrome”, mais d’ouvrir un espace où les faits concrets peuvent être nommés. Parler de sécurité, d’accès aux soins, de sommeil, d’alimentation, d’hygiène, de chute, de respiration, de fatigue, de douleur ou de circulation dans le logement est souvent plus acceptable que de parler d’emblée de saleté ou d’abandon.
Il est utile de partir de ce qui est observable et partageable. “Je vois que vous n’avez plus accès facilement à votre lit.” “Je m’inquiète du fait que les toilettes ne soient plus vraiment utilisables.” “Je vois que la cuisine est trop encombrée pour préparer des repas.” “Je suis préoccupé par le risque de chute et d’infection.” Ces formulations évitent le jugement global et ciblent les conséquences concrètes.
La posture doit aussi tenir compte du niveau de conscience du trouble. Si la personne éprouve de la honte, l’écoute et la progressivité sont indispensables. Si elle est dans le déni, il faut rester factuel, cohérent et répétitif sans entrer dans une lutte frontale. Si elle refuse tout, le médecin doit néanmoins continuer à évaluer le niveau de risque, la capacité de discernement et les leviers possibles de coordination.
Les seuils à partir desquels la suspicion doit conduire à une action plus appuyée
La suspicion de syndrome de Diogène devient particulièrement préoccupante lorsque plusieurs comportements observables coexistent : insalubrité marquée, accumulation envahissante, perte d’usage des pièces, refus d’aide, déni, altération des routines essentielles, isolement, risques de sécurité. Plus le faisceau est dense, moins il est possible de banaliser. Le médecin traitant doit alors considérer qu’il ne s’agit plus seulement d’un repérage, mais d’une situation potentiellement grave nécessitant une réponse coordonnée.
Les seuils d’action renforcée incluent notamment : impossibilité d’utiliser les sanitaires, impossibilité de cuisiner ou de se nourrir correctement, couchage inadapté, risque de chute élevé, risque incendie manifeste, présence de nuisibles ou de déchets organiques, état corporel dégradé, refus persistant de toute aide malgré danger évident, altération cognitive suspectée, patient vulnérable vivant seul, menace locative ou administrative liée à l’état du logement, mise en danger d’autrui ou des animaux.
Dans ces situations, la banalisation serait particulièrement dommageable. Attendre une demande explicite du patient peut être irréaliste. Le rôle du médecin est alors d’activer les ressources pertinentes selon le contexte : évaluation gériatrique, psychiatrie, soins infirmiers, services sociaux, entourage, protection juridique si nécessaire, dispositifs locaux d’habitat ou de vulnérabilité. La stratégie exacte dépend des possibilités et du cadre, mais le principe reste le même : le domicile observé a fourni des signes suffisamment graves pour justifier une action.
Repères pratiques pour différencier désordre, négligence ponctuelle et suspicion sérieuse
Pour un médecin traitant, il peut être utile de raisonner par niveaux de gravité. Un désordre domestique simple correspond à un logement encombré ou peu entretenu, mais où les pièces restent utilisables, les routines essentielles préservées, l’hygiène globalement correcte et l’aide acceptable. Une négligence ponctuelle correspond à une dégradation transitoire liée à une maladie, un épuisement, une crise de vie ou une incapacité temporaire, avec conscience du problème et possibilité de reprise ou d’assistance.
La suspicion sérieuse de syndrome de Diogène apparaît lorsque l’on retrouve une combinaison de plusieurs éléments : durée, insalubrité, accumulation massive, perte d’usage des pièces, réduction de l’espace vital, déchets conservés, déni ou minimisation, refus d’aide, atteinte des routines essentielles, danger concret et souvent isolement. C’est la convergence qui fait la force du signal, davantage qu’un signe isolé.
Points d’attention éthiques : respecter la personne sans renoncer à voir le danger
Le domicile est un espace intime. Toute observation engage une dimension éthique. Le médecin doit garder à l’esprit que l’objectif n’est jamais de normaliser un style de vie, mais d’évaluer si la personne vit dans des conditions compatibles avec sa santé, sa sécurité et sa dignité. Le respect de l’autonomie ne signifie pas l’aveuglement face au danger. Mais l’inquiétude clinique ne justifie pas non plus l’humiliation, la contrainte abusive ou la brutalité verbale.
L’enjeu est de reconnaître que certaines situations dépassent la simple préférence personnelle. Quand une personne vit dans des déchets, ne peut plus utiliser ses sanitaires, se nourrit mal faute de cuisine praticable, dort dans des conditions précaires et refuse toute aide en minimisant le danger, le problème n’est plus seulement son “choix”. La liberté n’est cliniquement pertinente que si elle peut s’exercer avec discernement et sans effondrement majeur des conditions de vie.
Le médecin traitant est souvent le professionnel le mieux placé pour tenir cet équilibre. Il connaît la personne dans le temps. Il peut percevoir les changements progressifs. Il peut faire le lien entre le corps, le psychisme, le contexte social et l’environnement domestique. Son regard est donc précieux, à condition qu’il reste précis, nuancé et courageux.
Synthèse opérationnelle des comportements observables les plus évocateurs
Au terme de cette analyse, certains comportements observables au domicile apparaissent particulièrement évocateurs pour un médecin traitant : abandon durable de l’hygiène du logement ; accumulation massive d’objets, papiers, emballages ou déchets ; perte d’usage de la cuisine, de la salle de bain, des toilettes ou du lit ; acceptation apparente d’un niveau d’insalubrité majeur ; présence de nuisibles, d’aliments altérés, de déchets organiques ou d’odeurs intenses ; refus répété de l’aide malgré danger évident ; fermeture du domicile et isolement relationnel ; déni ou minimisation très marqués ; altération des routines de manger, dormir, se laver, éliminer et se soigner ; risques de chute, d’incendie, d’infection ou d’intoxication ; rapport indifférencié aux objets empêchant tout tri ; désorganisation administrative majeure visible dans l’habitat.
Le médecin ne doit pas attendre que tous ces éléments soient réunis pour s’inquiéter. Mais plus ils sont nombreux, anciens, cohérents et dangereux, plus la suspicion de syndrome de Diogène devient pertinente. L’essentiel est de ne pas réduire ces signes à un simple mode de vie marginal ou à une excentricité sans conséquence. Lorsqu’ils altèrent gravement les fonctions essentielles et exposent la personne à des risques réels, ils appellent une réponse clinique, humaine et structurée.
Repères concrets pour évaluer rapidement la situation au domicile
| Domaine observé | Comportements concrets à repérer | Pourquoi cela alerte le médecin | Niveau d’attention |
|---|---|---|---|
| Hygiène du logement | Sols souillés, sanitaires inutilisables, odeurs fortes, linge sale accumulé, cuisine très encrassée | Signale une négligence durable avec risque infectieux et retentissement fonctionnel | Élevé |
| Accumulation | Piles d’objets, papiers, emballages, appareils cassés, sacs entassés, déchets conservés | Témoigne d’une perte de tri, d’une réduction de l’espace vital et parfois d’un rapport pathologique aux objets | Élevé |
| Fonction des pièces | Lit inaccessible, table inutilisable, douche encombrée, cuisine impraticable, pièces condamnées | Montre que le logement ne soutient plus les actes de base de la vie quotidienne | Très élevé |
| Déchets et insalubrité active | Restes alimentaires, moisissures, nuisibles, déchets organiques, excrétas, odeur de putréfaction | Augmente les risques sanitaires immédiats et objective la gravité | Très élevé |
| Relation à l’aide | Refus de laisser entrer, promesses non suivies d’effet, opposition au tri, rejet de l’aide à domicile | Oriente vers un déni, une faible conscience du danger ou une rigidité problématique | Très élevé |
| Discours du patient | Minimisation, déni, banalisation, justification de tout, discordance avec l’état réel du logement | Renseigne sur l’insight et le jugement face à la situation | Élevé |
| Routines essentielles | Difficulté à manger, dormir, se laver, aller aux toilettes, prendre ses traitements | Met en évidence le retentissement direct sur la santé et l’autonomie | Très élevé |
| Sécurité domestique | Passages étroits, risque de chute, multiprises saturées, objets près de sources de chaleur | Expose à des accidents graves, parfois imminents | Très élevé |
| Isolement | Domicile fermé, absence de visites, courrier accumulé, rupture avec les proches ou les services | Favorise l’aggravation silencieuse et le retard de prise en charge | Élevé |
| Gestion administrative visible | Courriers non ouverts, factures, ordonnances perdues dans les amas | Signe une désorganisation globale pouvant compromettre les soins et les droits | Modéré à élevé |
FAQ utile pour un lecteur en recherche de repères concrets
Un logement sale suffit-il à faire suspecter un syndrome de Diogène ?
Non. Un logement sale, à lui seul, ne suffit pas. Le médecin traitant s’oriente plutôt vers une suspicion quand la saleté s’inscrit dans une négligence durable, importante, avec insalubrité, perte d’usage des pièces, altération des routines essentielles, déni ou refus d’aide.
Quelle différence entre syndrome de Diogène et simple accumulation d’objets ?
L’accumulation simple peut exister sans insalubrité majeure ni abandon global de soi. Dans une suspicion de syndrome de Diogène, l’accumulation envahit le logement, gêne la circulation, supprime l’usage normal des pièces, s’accompagne souvent de déchets, de négligence domestique et d’un rapport perturbé à l’aide.
Le refus d’aide est-il un signe important ?
Oui, c’est souvent un signe majeur. Refuser l’aide malgré des dangers évidents, ou l’accepter en paroles sans jamais laisser intervenir réellement, renforce la suspicion. Cela peut traduire de la honte, du déni, une rigidité défensive ou une altération du jugement.
Le médecin doit-il attendre de voir le logement lui-même ?
Voir le domicile est très utile, mais le médecin peut déjà être alerté par des descriptions concordantes de proches, de voisins ou de professionnels. L’idéal est de transformer ces alertes en faits précis : accès au lit, état des sanitaires, présence de déchets, odeurs, risques de chute, refus d’aide, etc.
Une personne qui se présente correctement en consultation peut-elle malgré tout vivre dans un logement très dégradé ?
Oui. Une apparence correcte en consultation n’exclut pas du tout un domicile gravement altéré. Certaines personnes font un effort ciblé pour sortir ou recevoir leur médecin, tandis que leur environnement quotidien reste très dégradé.
Quels sont les comportements les plus préoccupants pour la sécurité immédiate ?
Les plus inquiétants sont l’impossibilité d’utiliser les toilettes, l’absence de couchage correct, la cuisine inutilisable, les passages obstrués, les risques d’incendie, la présence de nuisibles, les déchets organiques, l’alimentation altérée et le refus de toute aide malgré ces dangers.
Le syndrome de Diogène concerne-t-il seulement les personnes âgées ?
Non. Il est plus souvent repéré chez des personnes âgées isolées, mais il peut concerner des adultes plus jeunes. Chez le sujet âgé, il faut particulièrement rechercher un trouble neurocognitif, une perte d’autonomie ou un syndrome dysexécutif.
Comment ne pas banaliser sans stigmatiser ?
En décrivant des faits concrets plutôt qu’en portant des jugements. Dire qu’un patient dort dans un fauteuil parce que son lit est inaccessible, ou que les toilettes ne sont plus utilisables, est plus utile et plus respectueux que de qualifier globalement la personne. L’enjeu est clinique, pas moral.
Le déni du patient est-il fréquent ?
Oui, il est fréquent qu’il existe une minimisation de la gravité, parfois très marquée. Plus l’écart entre le discours et l’état réel du domicile est important, plus le médecin doit considérer cet écart comme un élément clinique significatif.
Que doit retenir en priorité un lecteur non médecin ?
Qu’un possible syndrome de Diogène ne se résume pas au désordre. Ce qui doit alerter, c’est l’association entre insalubrité, accumulation envahissante, perte d’usage des pièces, mise en danger, refus d’aide et absence de prise de conscience proportionnée.