Comprendre ce que recouvre réellement le syndrome de Diogène
Le syndrome de Diogène ne correspond pas à une maladie unique, simple et parfaitement délimitée. Dans la pratique clinique, il désigne plutôt un tableau de rupture marqué par plusieurs éléments qui tendent à s’associer : négligence extrême de l’hygiène corporelle, dégradation importante du logement, accumulation d’objets ou de déchets, isolement social, refus d’aide, faible conscience de la gravité de la situation, et arrivée souvent tardive des professionnels dans le parcours. Les cliniciens soulignent justement qu’il ne faut pas le réduire à “une personne sale qui entasse” : il s’agit souvent d’une désorganisation plus profonde du rapport à soi, aux autres, au domicile et aux soins.
Cette précision est importante pour répondre correctement à la question posée. Un adulte jusque-là autonome ne “passe” généralement pas d’un fonctionnement ordonné à un tableau sévère en quelques jours sans terrain préalable. La bascule se produit le plus souvent quand un ou plusieurs événements récents viennent déséquilibrer un système de compensation qui tenait encore : routines, liens sociaux, rôle familial, équilibre psychique, capacités cognitives, mobilité, ressources financières ou capacité à demander de l’aide. Les travaux sur le syndrome de Diogène et, plus largement, sur l’auto-négligence sévère chez la personne âgée ou vulnérable montrent que cette rupture apparaît à l’intersection du psychique, du social, du cognitif et du somatique.
Autrement dit, l’événement de vie n’agit pas comme une cause mécanique isolée. Il agit comme un révélateur, un accélérateur ou un facteur de décompensation. Chez certaines personnes, la perte d’un conjoint déclenche surtout un épisode de tristesse et un besoin accru de soutien ; chez d’autres, le même deuil entraîne une désorganisation profonde des gestes de base, puis un repli, puis un abandon progressif du logement. Chez certaines, une hospitalisation n’est qu’un épisode transitoire ; chez d’autres, elle marque le point où l’autonomie quotidienne n’est plus retrouvée et où la personne commence à se laisser glisser hors des circuits ordinaires de soin et de sociabilité.
Il faut aussi rappeler que la littérature décrit fréquemment des troubles sous-jacents associés : démences, notamment frontotemporales plus souvent qu’Alzheimer dans certaines descriptions, psychoses tardives, troubles de l’humeur, chronicisation maniaque, traits de personnalité rigides ou méfiants, et parfois alcoolisation ou autres facteurs aggravants. Dans une étude rétrospective de 10 ans sur des personnes âgées isolées avec besoins complexes en santé mentale et en aide sociale, le syndrome de Diogène était associé au fait de vivre seul, à une démence avancée et à une réduction des activités de base de la vie quotidienne, avec en plus un risque plus élevé de décès précoce.
La bonne question n’est donc pas seulement “quel événement déclenche ?”, mais “quel événement récent enlève à cette personne les appuis qui lui permettaient jusque-là de rester autonome ?”. C’est sous cet angle qu’on peut identifier les situations à haut risque, celles où la vigilance doit devenir concrète, rapide et coordonnée.
Le deuil d’un conjoint ou d’un proche central reste l’événement de vie le plus déstabilisant
Parmi les événements récents les plus souvent évoqués dans les trajectoires de bascule, le deuil occupe une place majeure. L’OMS rappelle que les personnes âgées sont plus exposées à des événements défavorables comme le veuvage, et que ces pertes pèsent fortement sur la santé mentale. Les sources gériatriques plus anciennes sur le syndrome de Diogène citaient déjà le deuil parmi les facteurs importants de causation, aux côtés de l’isolement et de certains traits de personnalité. Cela ne signifie pas qu’un veuvage mène automatiquement à un syndrome de Diogène, mais qu’il constitue l’un des chocs les plus susceptibles de rompre l’organisation du quotidien chez une personne jusque-là “tenante”, parfois de manière invisible au début.
Concrètement, la perte du conjoint retire souvent bien plus qu’une présence affective. Elle enlève un co-régulateur quotidien. Dans beaucoup de couples, même très autonomes, les tâches sont distribuées : l’un gère les courses, l’autre le ménage ; l’un planifie les rendez-vous, l’autre garde le lien avec les enfants ; l’un veille à l’hygiène domestique, l’autre à la paperasse. Après un décès, la personne survivante se retrouve soudain seule avec l’ensemble du système à faire tourner. Quand cette surcharge rencontre une sidération du deuil, une fatigue majeure, une dépression débutante ou un déclin cognitif léger jusque-là compensé par le couple, le risque de désorganisation monte très vite.
Le danger est d’autant plus élevé que le conjoint disparu jouait un rôle de filtre social. C’est souvent lui qui répondait au téléphone, accueillait la famille, remarquait les oublis, relançait sur la douche, le changement de vêtements, les rendez-vous médicaux ou la gestion des déchets. Après le décès, plus personne n’observe la dérive en temps réel. Le logement peut se dégrader pendant des semaines avant que l’entourage perçoive que la tristesse initiale a laissé place à autre chose : retrait, laisser-aller, refus d’ouvrir, accumulation, défaut d’entretien, parfois odeurs et insalubrité.
Le deuil agit aussi sur le sens. L’OMS souligne que la santé mentale à un âge avancé dépend non seulement de l’environnement physique et social mais aussi des pertes de capacité et des stress spécifiques du vieillissement. Après la mort du partenaire, certains adultes perdent à la fois leur principal lien affectif, leur rythme de vie, leur rôle, leur sentiment d’utilité et leur motivation à maintenir un cadre. Le problème n’est alors pas seulement la tristesse, mais l’effondrement des raisons pratiques de “tenir la maison” et de “tenir soi-même”.
Dans la réalité du terrain, plusieurs signes post-deuil doivent alerter rapidement : volets toujours fermés, vêtements souillés, raréfaction brutale des sorties, frigo vide ou au contraire rempli d’aliments périmés, courrier qui s’accumule, incapacité à gérer les démarches administratives liées au décès, oubli des traitements, absence aux rendez-vous habituels, agressivité défensive envers toute proposition d’aide. Le syndrome de Diogène n’est pas encore installé à ce stade, mais la trajectoire peut commencer précisément là.
La rupture conjugale, familiale ou relationnelle peut jouer le même rôle qu’un deuil
Même sans décès, une séparation tardive, un divorce, une mise à distance familiale ou une rupture sévère avec les enfants peut provoquer une désorganisation comparable. Les échelles de stress de la personne âgée utilisées en recherche incluent d’ailleurs parmi les événements de vie significatifs le divorce, les changements majeurs de résidence, les difficultés financières et la détérioration de l’état de santé. Ces événements n’ont pas tous le même poids, mais ils partagent un point commun : ils défont des structures de soutien et augmentent la charge émotionnelle et cognitive.
Chez un adulte autonome, la séparation relationnelle agit souvent par cascade. D’abord, elle entame la stabilité émotionnelle. Ensuite, elle modifie l’organisation du domicile. Puis elle raréfie les visites, les rappels et les regards extérieurs. Enfin, elle peut faire naître un mélange de honte, colère, rancœur ou méfiance qui rend l’aide extérieure moins acceptable. Or le refus d’aide et l’absence de demande de soins font précisément partie des caractéristiques cliniques régulièrement associées au syndrome de Diogène.
La rupture familiale a un effet encore plus net quand elle prive la personne d’aides discrètes mais essentielles. Beaucoup de personnes âgées ou fragilisées restent officiellement “autonomes” parce qu’un enfant passe chaque semaine, qu’un voisin porte les courses, qu’un frère gère les papiers, qu’une sœur surveille le ménage. Une dispute familiale, un déménagement des proches ou une coupure relationnelle peut faire tomber cette autonomie de façade. La personne continue de dire “ça va”, mais le système d’appui réel a disparu.
Il faut aussi considérer l’impact psychique des conflits prolongés. L’adulte peut se sentir trahi, humilié ou jugé. Plus l’entourage critique l’état du logement ou du corps, plus la personne se replie et protège son territoire domestique. Certaines descriptions cliniques du syndrome insistent sur ce rapport défensif à l’espace de vie : l’intérieur devient à la fois refuge, rempart et preuve paradoxale d’indépendance. Dans cette logique, laisser entrer quelqu’un pour “aider” peut être ressenti comme une intrusion, voire comme une dépossession.
La séparation relationnelle récente augmente donc le risque lorsqu’elle s’accompagne de trois éléments : baisse des contrôles sociaux ordinaires, perte de soutien concret et montée de la défiance. C’est la combinaison qui compte. Une simple dispute n’explique pas tout. Une rupture qui isole, désorganise et raidit la personne, oui, peut devenir un facteur de bascule très concret.
Le passage brutal à la solitude quotidienne constitue un tournant à haut risque
Vivre seul n’est pas en soi pathologique. Beaucoup d’adultes vivent seuls de façon stable, organisée et socialement riche. Mais la littérature sur le syndrome de Diogène et sur l’auto-négligence montre que la solitude résidentielle devient problématique lorsqu’elle s’associe à l’isolement social, à la fragilité cognitive, à la baisse fonctionnelle ou à la dépression. Dans l’étude rétrospective japonaise citée plus haut, vivre seul faisait partie des facteurs associés au syndrome de Diogène.
Le risque augmente particulièrement quand la personne vient juste de se retrouver seule. Le conjoint entre en institution, part en hospitalisation longue, décède, ou le proche aidant déménage. Tant que quelqu’un partageait l’espace, les routines de base tenaient plus ou moins. Dès que la solitude s’installe, il n’y a plus de témoin, plus de rappel, plus de rythme commun. L’heure du lever se décale, les repas deviennent aléatoires, le linge reste, les poubelles s’entassent, les démarches sont repoussées. Au début, tout cela ressemble à du relâchement. En réalité, c’est parfois le premier étage d’un glissement plus grave.
Les données du NIA rappellent que l’isolement social et la solitude ont des effets sur la santé physique et mentale des personnes âgées, y compris chez celles qui ont une fragilité cognitive. Johns Hopkins rapporte qu’une étude sur neuf ans a trouvé un risque de démence 27 % plus élevé chez les personnes âgées socialement isolées que chez celles qui ne l’étaient pas. Plus récemment, le NIA a relayé une analyse à grande échelle selon laquelle la solitude augmente de 31 % le risque de démence, avec des hausses spécifiques pour Alzheimer, la démence vasculaire et le trouble cognitif sans démence. Ces chiffres ne prouvent pas un chemin automatique vers le syndrome de Diogène, mais ils montrent que l’isolement récent fragilise précisément les fonctions qui permettent de rester autonome.
La solitude récente modifie aussi la perception de la norme. Quand personne ne vient plus, le logement peut se dégrader sans contradiction externe. Des sacs s’accumulent dans l’entrée, puis deviennent “pas gênants”. La vaisselle sale reste plusieurs jours, puis devient “supportable”. Le bain saute une fois, puis deux, puis une semaine. Sans regard tiers, le seuil d’acceptabilité se déplace. C’est un mécanisme très concret, souvent sous-estimé, qui contribue à la banalisation de l’insalubrité.
Enfin, la solitude récente s’accompagne souvent d’un appauvrissement de l’activité. Or moins on sort, moins on est stimulé ; moins on est stimulé, plus la cognition et l’initiative peuvent fléchir ; plus elles fléchissent, plus le domicile devient le seul monde restant. Ce cercle est particulièrement dangereux lorsqu’un événement de vie l’a enclenché brutalement.
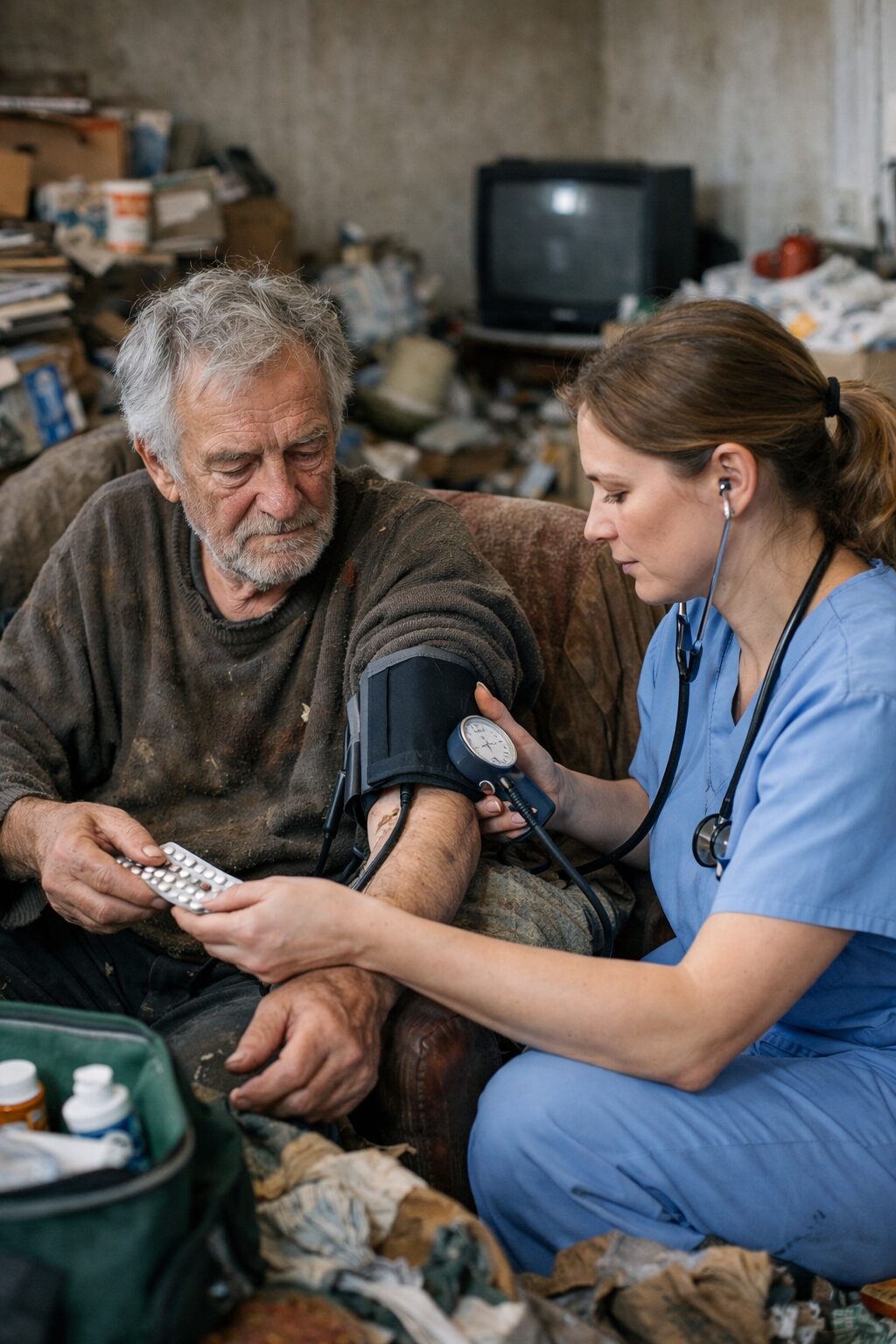
Une hospitalisation récente ou un retour à domicile mal préparé peut précipiter la désorganisation
L’hospitalisation représente souvent un moment de rupture bien plus important qu’on ne l’imagine. La HAS rappelle que l’hospitalisation expose les personnes âgées à un risque de perte d’autonomie. Ce risque ne se limite pas à la marche ou à la toilette : il concerne aussi l’organisation du quotidien, la continuité des soins, la capacité à suivre un traitement, à cuisiner, à gérer le logement et à reprendre ses routines antérieures. Chez une personne jusque-là autonome, le retour à domicile après une hospitalisation peut devenir le début d’une dérive silencieuse si l’évaluation du besoin réel d’aide est insuffisante.
Le scénario typique est le suivant : la personne sort “médicalement stabilisée”, mais avec plus de fatigue, moins de mobilité, parfois un état confusionnel récent, un appétit réduit, des douleurs, une peur de tomber, des prescriptions plus complexes et une moindre tolérance à l’effort. Elle n’arrive plus à descendre les poubelles, reporte le ménage, oublie les lessives, renonce aux courses, accumule les emballages, néglige la toilette car se laver devient coûteux physiquement. Si personne n’intervient vite, le logement s’encombre et la personne s’enfonce dans un mode de survie domestique.
Le retour à domicile peut aussi fragiliser psychiquement. Beaucoup de patients reviennent avec un sentiment de vulnérabilité inédit : “Je ne suis plus comme avant.” Cette prise de conscience peut entraîner anxiété, honte, évitement des contacts et refus de montrer les difficultés. Une personne qui ne veut pas “déranger” peut minimiser massivement son incapacité réelle. Le logement devient alors l’endroit où la perte de capacité se cache. Plus l’entourage tarde à voir, plus le risque de bascule augmente.
Certaines situations sont particulièrement à risque après hospitalisation : sortie après AVC, fracture, cancer, infection sévère, décompensation cardiaque, épisode confusionnel, chirurgie lourde, ou hospitalisation en psychiatrie. Le NIA souligne que des affections médicales comme l’AVC ou le cancer, le stress, l’isolement social, les limitations fonctionnelles et les troubles du sommeil sont liés à un risque accru de dépression chez les personnes âgées. Or dépression, ralentissement, perte d’initiative et baisse d’autosoins forment une constellation redoutable pour la tenue du domicile.
Le point clé est simple : l’hospitalisation n’est pas seulement un épisode médical ; c’est souvent un événement biographique qui casse l’élan d’autonomie. Si la personne vit seule, avec peu de soutien, des fragilités cognitives débutantes ou une forte réticence à l’aide, ce moment peut devenir l’un des déclencheurs les plus concrets d’une trajectoire vers le syndrome de Diogène.
L’annonce d’une maladie grave ou chronique agit comme un facteur déclenchant par épuisement psychique et pratique
L’annonce d’un diagnostic sérieux n’a pas seulement un impact médical. Elle réorganise l’existence. Le NIA précise que certaines personnes développent une dépression après un grand événement de vie comme un diagnostic médical préoccupant ou la mort d’un proche. L’OMS rappelle aussi que les maladies chroniques, les affections neurologiques et les troubles liés à l’usage de substances augmentent le risque de souffrance psychique chez les personnes âgées. Quand la personne avait jusque-là une autonomie correcte, l’annonce d’une maladie grave peut suffire à faire basculer son équilibre quotidien.
Le mécanisme est multiple. D’abord, la maladie mobilise une grande quantité d’énergie mentale. Comprendre les examens, gérer les rendez-vous, suivre les traitements, supporter l’angoisse pronostique : tout cela prend la place des routines ménagères et sociales. Ensuite, le corps devient moins disponible. Fatigue, douleur, essoufflement, nausées, troubles moteurs, baisse de vision ou de force rendent chaque tâche plus coûteuse. Enfin, l’identité est touchée. Certaines personnes se sentent “diminuées”, “finies”, “à part”, et réduisent volontairement les contacts sociaux.
Cette dynamique est particulièrement dangereuse quand la personne était organisée grâce à une forte discipline personnelle. Tant que la santé suivait, tout tenait. Une fois la maladie installée, la discipline s’effondre d’un bloc : vaisselle laissée, linge non changé, courrier non ouvert, traitements mal pris, rendez-vous manqués, déchets conservés “pour plus tard”. Le domicile cesse d’être entretenu non pas d’emblée par indifférence, mais par débordement. C’est ensuite que peuvent apparaître le déni, la rationalisation et le refus d’aide.
Les maladies neurologiques demandent une vigilance particulière. Les descriptions cliniques du syndrome de Diogène mentionnent fréquemment la démence, notamment frontotemporale, parmi les étiologies ou diagnostics associés. Cela veut dire qu’un événement de vie récent apparemment banal, comme l’annonce d’une “simple” fragilité cognitive, peut en réalité correspondre au moment où un trouble cérébral déjà débutant cesse d’être compensé. La personne ne bascule pas uniquement à cause du choc émotionnel ; elle bascule parce que l’événement révèle que les fonctions exécutives nécessaires à l’autonomie vacillent déjà.
Un diagnostic somatique lourd ne doit donc jamais être pensé isolément. Il faut immédiatement se demander : qui aide au quotidien ? qui vérifie l’alimentation ? qui remarque l’état du domicile ? qui peut constater une baisse d’hygiène ? qui revoit la personne dans la semaine ? Sans cette grille très concrète, le passage d’une maladie à une auto-négligence sévère peut être remarquablement rapide.
Les premières atteintes cognitives récentes sont un accélérateur majeur, souvent masqué par l’apparence d’autonomie
Beaucoup de bascules vers des situations de type Diogène surviennent alors que l’entourage continue à dire : “Pourtant, il était encore autonome.” Cette phrase est souvent vraie en apparence et fausse en profondeur. Les troubles cognitifs débutants, surtout les atteintes exécutives, peuvent longtemps être compensés par les habitudes, le conjoint, le voisinage ou une personnalité très ritualisée. Tant que rien ne change, tout semble tenir. Mais un événement récent suffit à faire céder l’édifice.
Les troubles exécutifs n’apparaissent pas toujours comme de “gros trous de mémoire”. Ils se traduisent souvent par une difficulté croissante à planifier, trier, jeter, hiérarchiser, passer d’une tâche à l’autre, décider, initier une action, ou reprendre une activité interrompue. Dans un logement, cela donne vite un tableau typique : piles d’objets non classés, emballages conservés, évier saturé, linge propre mélangé au sale, pièces inutilisables car “en cours de rangement”, denrées périmées conservées faute de tri, et incapacité à reprendre le contrôle malgré la conscience floue du problème.
La recherche relayée par Johns Hopkins et le NIA sur l’isolement, la solitude et le risque de démence montre que le retrait social n’est pas seulement une conséquence possible de la fragilité cognitive ; il peut aussi l’aggraver ou révéler plus tôt ses effets. Quand une personne souffre déjà d’un début de déclin cognitif, la disparition d’un conjoint, la retraite, un déménagement ou une maladie réduisent les stimulations, les rappels et les occasions de corriger ses erreurs. Le déficit jusque-là discret devient alors fonctionnellement visible.
Dans l’étude rétrospective de Tokyo, la démence avancée était associée au syndrome de Diogène. Des textes cliniques français précisent également que le tableau peut relever de plusieurs pathologies neurologiques, la démence frontotemporale étant souvent citée. Ce point est central : un événement de vie récent augmente concrètement le risque de bascule surtout quand il supprime les béquilles qui compensaient des troubles déjà présents.
Il faut être particulièrement attentif quand l’événement récent s’accompagne de petits signaux comme la désorganisation des papiers, des achats incohérents, une irritabilité défensive, des oublis de paiement, une difficulté à jeter, des vêtements inadaptés à la saison, un frigo chaotique ou des explications confuses sur l’état du logement. À ce stade, parler seulement de “laisser-aller” est souvent une erreur. Le risque réel est celui d’une perte du gouvernement quotidien de soi.
La dépression récente, surtout après un choc de vie, transforme vite l’autonomie en survie minimale
La dépression n’est pas un simple manque de moral. Chez l’adulte vieillissant ou fragilisé, elle peut désorganiser en profondeur l’énergie, la motivation, l’initiative, l’attention, le sommeil, l’appétit et la capacité à accomplir les actes ordinaires. Le CDC rappelle que la dépression n’est pas une part normale du vieillissement, qu’elle est traitable, mais que les personnes âgées affrontent souvent des problèmes de santé et des changements de vie qui augmentent leur risque. Le NIA ajoute que la mort d’un proche, un diagnostic préoccupant, le stress de l’aide à un proche malade, l’isolement et les limitations fonctionnelles font partie des facteurs liés au risque de dépression.
Pourquoi la dépression augmente-t-elle concrètement le risque de bascule vers un syndrome de Diogène ? Parce qu’elle attaque exactement les fonctions qui maintiennent le cadre : se lever, se laver, sortir, jeter, appeler, payer, ranger, cuisiner, anticiper. La personne ne cesse pas forcément de comprendre ce qu’il faudrait faire ; elle cesse progressivement de pouvoir le mettre en route. Le domicile devient alors le miroir direct de l’anhédonie et du ralentissement. Les tâches se transforment en montagnes ; tout est reporté ; le “je ferai demain” s’installe, puis s’accumule.
Le risque grimpe encore quand la dépression s’associe à la honte. Beaucoup de personnes âgées ne demandent pas d’aide parce qu’elles pensent que leurs symptômes sont “normaux”, qu’elles devraient “tenir”, ou qu’elles ne veulent pas être jugées. Le CDC souligne précisément que les personnes âgées ne cherchent souvent pas les soins dont elles ont besoin pour dépression, par banalisation, stigma ou méconnaissance des possibilités de traitement. Cette non-demande de soins recoupe l’un des problèmes majeurs du syndrome de Diogène : le repérage tardif.
Après un choc de vie récent, la dépression peut aussi modifier le rapport aux objets. Jeter devient douloureux, ranger devient inutile, nettoyer paraît absurde. Les courriers s’empilent parce qu’ils rappellent les démarches à faire. Les vêtements sales restent parce qu’il faut trier, lancer une machine, étendre, ranger. Les aliments périment parce qu’il n’y a plus d’appétit. Ces micro-renoncements domestiques, lorsqu’ils persistent plusieurs semaines, constituent un terrain très concret pour une trajectoire de type Diogène.
La question pratique à se poser après un deuil, une séparation, une maladie ou une hospitalisation n’est donc pas seulement : “Est-il triste ?” mais “Est-il encore capable de faire, seul et régulièrement, les gestes ordinaires qui rendent un logement habitable ?” Si la réponse devient incertaine, le risque de bascule est réel.
La perte récente de mobilité, la peur de tomber et les limitations fonctionnelles créent un terrain très concret de laisser-aller
Il est tentant de penser le syndrome de Diogène surtout sous l’angle psychiatrique. Pourtant, les limitations fonctionnelles jouent un rôle extrêmement concret. Le NIA cite les limitations rendant difficiles les activités de la vie quotidienne parmi les facteurs liés au risque de dépression chez les personnes âgées, et les modèles de l’auto-négligence soulignent l’importance des déficits physiques, sociaux et médicaux. Dans l’étude japonaise, la réduction des activités de base de la vie quotidienne était associée au syndrome de Diogène.
Dans la vie réelle, beaucoup de dégradations du logement commencent parce que la personne n’arrive plus physiquement à faire ce qu’elle faisait avant. Sortir les poubelles demande des escaliers. Nettoyer une salle de bain nécessite de se pencher. Changer les draps fatigue. Porter le linge est douloureux. Aller à la laverie ou au local poubelle fait peur. Une personne qui chute, souffre d’arthrose sévère, d’essoufflement, de vertiges ou d’un déficit visuel peut rester intellectuellement intacte tout en glissant vers une forme d’auto-abandon domestique.
Le problème s’aggrave quand la personne a honte de cette baisse fonctionnelle. Elle préfère dire qu’elle “n’a pas eu le temps”, “n’a pas vu passer les jours”, “gère à sa manière”, plutôt que d’admettre qu’elle n’arrive plus à nettoyer ou à sortir. Plus la situation se dégrade, plus inviter quelqu’un devient difficile, donc plus l’isolement s’installe. Ce verrou psychologique est central : la limitation physique produit du désordre, le désordre produit de la honte, la honte produit de l’isolement, l’isolement aggrave le désordre.
La peur de tomber est un facteur sous-estimé. Une personne peut cesser de se doucher parce qu’elle ne se sent plus en sécurité dans la baignoire. Elle peut limiter les déplacements nocturnes et donc ne plus sortir les déchets. Elle peut éviter la buanderie, renoncer à changer les draps, ou laisser s’accumuler des objets à portée de main pour réduire les mouvements, ce qui encombre encore davantage le logement. Très vite, l’espace de vie est réorganisé autour de la réduction d’effort, pas autour de l’habitabilité.
Quand une limitation fonctionnelle récente survient chez une personne vivant seule, méfiante à l’égard de l’aide et déjà socialement peu entourée, elle augmente concrètement le risque de bascule. Le syndrome de Diogène n’apparaît pas parce que la personne “choisit le désordre”, mais parfois parce que son monde rétrécit au point que la survie immédiate remplace l’entretien de soi et du domicile.
La retraite récente ou la perte d’un rôle social structurant peut désorganiser plus qu’on ne l’imagine
L’OMS mentionne explicitement la baisse de revenus et la réduction du sentiment d’utilité avec la retraite parmi les événements susceptibles d’affecter la santé mentale des personnes âgées. Cette remarque est importante pour comprendre certaines bascules chez des adultes qui semblaient parfaitement autonomes tant qu’ils étaient pris dans une structure quotidienne forte. La retraite, le chômage tardif, la fermeture d’un commerce, la fin d’un mandat associatif ou l’arrêt forcé d’une activité peuvent retirer en même temps rythme, identité, sociabilité et sentiment d’efficacité.
Chez certaines personnes, le travail ou l’activité structurante faisait tout tenir : lever à heure fixe, douche, vêtements propres, sorties régulières, interactions, tâches planifiées, échéances, contacts humains. Quand cette armature disparaît, le temps se dilate. Les jours se ressemblent. Les raisons de “se présenter” au monde s’amenuisent. La maison devient le seul territoire, et l’exigence de tenue baisse. Là encore, la bascule n’est pas immédiate ; elle passe par une érosion des routines. Mais c’est précisément cette érosion qui ouvre la voie à l’auto-négligence.
La retraite récente est plus risquée quand elle se cumule avec un autre choc : deuil, déménagement, douleurs chroniques, départ des enfants, isolement numérique, difficultés financières ou début de déclin cognitif. Une personne très investie dans son travail peut vivre l’arrêt comme une désaffiliation brutale. Sans nouveaux repères, elle s’enferme, inverse le rythme veille-sommeil, réduit les sorties et perd le contact avec les normes sociales ordinaires. C’est dans cet espace que peuvent apparaître désordre, négligence corporelle et accumulation.
La perte de rôle social touche aussi les aidants devenus “inutiles” après le décès ou l’institutionnalisation d’un proche dépendant. Une personne qui vivait depuis dix ans dans une mission de soin peut s’effondrer lorsqu’elle n’a plus personne à aider. Le paradoxe clinique est connu : certains adultes s’occupent mieux des autres qu’eux-mêmes. Quand le rôle s’arrête, le vide apparaît, puis parfois l’abandon de soi.
Dans un repérage précoce, il faut donc prendre au sérieux toute perte récente de cadre social, même si la personne semble encore “tenir une conversation normale”. L’autonomie ne se mesure pas seulement à la parole ou à l’apparence lors d’une visite ponctuelle ; elle se mesure à la capacité de maintenir dans la durée un environnement vivable et des routines de base.
Les difficultés financières soudaines ou la précarisation accélèrent l’abandon du domicile
La baisse de revenus fait partie des stress liés au vieillissement mentionnés par l’OMS. Les instruments de mesure du stress chez les adultes âgés incluent également les difficultés financières et les changements de résidence parmi les événements de vie importants. Là encore, ce n’est pas la pauvreté en soi qui explique tout, puisque des descriptions cliniques du syndrome de Diogène rapportent des personnes de niveaux socioéconomiques variés. En revanche, une précarisation récente peut concrètement enclencher ou accélérer la dégradation du cadre de vie.
Quand les ressources baissent brusquement, certaines dépenses deviennent impossibles ou anxiogènes : produits d’entretien, réparation d’électroménager, aide-ménagère, pressing, désinsectisation, débarras, transport, connexion Internet, téléphone, chauffage suffisant. La personne réduit d’abord les “extras”, puis renonce à des postes essentiels. Un lave-linge en panne n’est pas remplacé. Des sacs restent faute de véhicule ou de force pour les évacuer. Un dégât des eaux n’est pas signalé. Un logement déjà fragile bascule alors dans l’insalubrité.
La précarisation récente agit aussi sur le psychisme. Elle nourrit le sentiment de déclassement, la honte, la peur des démarches, l’évitement des contacts et parfois des conduites de conservation excessives : on garde “au cas où”, on jette moins, on entasse ce qui pourrait servir, on conserve des papiers, contenants, vêtements, objets cassés ou aliments. Cette logique n’est pas toujours un trouble de l’accumulation au sens strict ; elle peut être une stratégie de survie devenue envahissante. Mais dans un contexte de fatigue, d’isolement et de déclin des capacités de tri, elle prépare un environnement de plus en plus impraticable.
Il faut enfin tenir compte de la charge administrative. Une baisse récente de revenus s’accompagne souvent de dossiers, justificatifs, relances, impayés, appels et formulaires. Pour une personne déjà vulnérable, cette complexité peut faire effondrer l’organisation domestique. Les papiers s’accumulent, les réponses tardent, les courriers deviennent menaçants, et le logement se transforme peu à peu en archive non maîtrisée. L’accumulation d’objets et l’accumulation de dettes symboliques ou administratives se renforcent alors mutuellement.
Une précarisation récente n’est donc pas seulement un facteur social ; c’est un puissant désorganisateur pratique. Plus elle survient chez une personne seule, fière de son autonomie, réticente à l’aide et déjà épuisée, plus le risque de glissement est concret.
Le déménagement, le changement forcé de logement ou l’entrée dans un habitat inadéquat peuvent tout déséquilibrer
Parmi les événements de vie stressants chez les adultes âgés figurent les changements de résidence. On sous-estime souvent la charge cognitive, affective et logistique d’un déménagement, surtout lorsqu’il est subi : vente imposée, décès du conjoint, expulsion, travaux lourds, inaccessibilité du logement, relogement social, rapprochement familial non désiré, ou retour d’hospitalisation dans un domicile devenu inadapté. Pour une personne jusque-là autonome, ce changement peut constituer un véritable point de rupture.
Le déménagement met à l’épreuve des fonctions essentielles à l’autonomie : trier, jeter, hiérarchiser, décider, emballer, s’orienter, réorganiser l’espace, changer ses routines, reprendre des habitudes nouvelles. Or ce sont précisément les fonctions qui fléchissent tôt en cas de trouble exécutif, de dépression, de deuil ou d’épuisement. Une personne qui gérait très bien un environnement connu peut perdre ses repères dans un lieu neuf. Le logement n’est plus un support de mémoire ; il devient une contrainte cognitive supplémentaire.
Le changement de logement peut aussi déclencher ou aggraver l’accumulation. Soit la personne conserve “tout” pour ne pas perdre encore davantage après une séparation ou un deuil, soit elle ne parvient pas à trier et les cartons restent indéfiniment, soit le nouveau lieu est plus petit et devient vite saturé. Dans les deux cas, l’environnement se charge. Quand les cartons non ouverts cohabitent avec une baisse d’hygiène, des déchets et des tâches ménagères abandonnées, la trajectoire vers un tableau de type Diogène s’accélère.
Un habitat inadéquat après un événement de vie récent peut faire le reste : étage sans ascenseur, salle de bain dangereuse, absence de local poubelle accessible, quartier mal desservi, logement trop grand pour une personne seule, ou au contraire trop petit pour les possessions conservées. La personne limite alors ses mouvements, réduit ses sorties, évite certaines pièces et concentre sa vie dans un espace de plus en plus restreint. C’est souvent à ce moment que le désordre cesse d’être ponctuel pour devenir structurel.
Quand un déménagement est récent, la bonne vigilance ne consiste pas seulement à demander “ça se passe bien ?”, mais à vérifier très concrètement si la personne dort dans un lit, utilise sa cuisine, lave son linge, jette ses déchets, sait où sont ses papiers, et accepte qu’un proche ou un professionnel voie l’état réel du logement. Sans cela, la désorganisation peut rester longtemps invisible.
L’épuisement d’un aidant ou la fin brutale d’un rôle d’aide peut faire basculer celui qui aidait et celui qui était aidé
L’OMS rappelle que de nombreuses personnes âgées s’occupent d’un conjoint atteint d’une maladie chronique comme la démence, et que cette responsabilité peut être écrasante pour la santé mentale de l’aidant. Le NIA souligne également que le stress de l’aide à un proche gravement malade est lié au risque de dépression. Or l’épuisement d’un aidant est un terrain classique d’auto-abandon : pendant longtemps, toute l’énergie va vers l’autre, au prix d’une négligence croissante de soi-même et parfois du logement.
Le moment critique n’est pas seulement la phase d’aide intense, mais souvent l’après : décès du proche, entrée en institution, hospitalisation longue, ou aggravation telle que l’aidant perd soudain son rôle quotidien. Ce qui tenait encore par nécessité s’effondre. Le conjoint ou parent aidant, resté des mois ou des années dans un mode d’urgence, n’a plus de structure. Le vide psychique, la fatigue accumulée, la dépression masquée et parfois les problèmes physiques jusque-là mis de côté se dévoilent ensemble.
L’épuisement d’aidant augmente le risque de bascule de deux façons. D’abord chez l’aidant lui-même : il ne se nourrit plus correctement, reporte ses soins, laisse le logement se dégrader, dort mal, s’isole et finit par ne plus pouvoir reprendre la main. Ensuite chez la personne aidée, si l’aidant principal tombe malade, décède ou s’éloigne. Une autonomie apparente peut alors s’effondrer du jour au lendemain, car elle reposait en réalité sur le soutien invisible d’un tiers.
Dans le repérage, il faut donc se méfier des formules comme “elle a toujours tout géré” ou “il était autonome chez lui”. Il faut demander : qui préparait réellement les repas ? qui s’occupait des poubelles ? qui commandait les médicaments ? qui nettoyait ? qui répondait aux appels ? La fin d’un rôle d’aide révèle souvent que l’autonomie était déjà partagée.
Chez l’aidant épuisé, les signes d’alerte sont souvent minimisés parce qu’ils paraissent “compréhensibles” : fatigue, repli, logement moins tenu. Mais lorsque l’événement récent survient et que personne ne prend le relais, cette fatigue compréhensible peut rapidement se transformer en installation durable de l’auto-négligence.
La consommation problématique d’alcool ou d’autres substances après un choc de vie complique fortement le tableau
Les descriptions historiques du syndrome de Diogène mentionnent l’alcoolisme parmi les facteurs importants dans certains cas, aux côtés de l’isolement, du deuil et de certains traits de personnalité. Sans faire de l’alcool un déclencheur universel, il faut reconnaître son rôle aggravant potentiel, en particulier lorsqu’une consommation augmente après un événement récent comme un veuvage, une retraite, une dépression ou une perte de rôle social.
Sur le plan concret, l’alcool désorganise les routines, le sommeil, l’appétit, la gestion des traitements et l’évaluation du danger. Il accentue les oublis, la désinhibition ou au contraire l’apathie, favorise les chutes et réduit la capacité à traiter les tâches ordinaires. Un domicile qui demandait déjà un effort devient rapidement ingérable. Les déchets s’accumulent, les denrées tournent, le linge s’entasse, les rendez-vous sont manqués, la toilette est négligée. Chez une personne socialement isolée, personne ne corrige assez tôt cette pente.
Il faut aussi tenir compte de la dimension défensive. Les consommations problématiques s’accompagnent souvent de secret, de honte et de refus de contrôle externe. Or le syndrome de Diogène est lui aussi marqué par une faible collaboration et un repérage tardif. Quand un adulte jusque-là autonome augmente sa consommation après un choc de vie, puis évite les proches, ferme davantage son domicile et se montre hostile à l’aide, le risque de glissement devient nettement plus concret.
L’enjeu n’est pas d’expliquer toute dégradation domestique par l’alcool, mais de comprendre l’effet cumulatif. Une consommation accrue après un deuil n’agit pas seule ; elle vient se greffer sur la solitude, la dépression, la baisse fonctionnelle, le défaut de sommeil ou les troubles cognitifs. C’est cette addition qui est dangereuse.
La personnalité antérieure et la méfiance envers l’aide modulent fortement l’effet des événements récents
Tous les adultes exposés à un deuil, une retraite ou une hospitalisation ne développent pas un syndrome de Diogène. Les sources cliniques insistent depuis longtemps sur le rôle de certains traits antérieurs : distance relationnelle, froideur, suspicion, rigidité, personnalité schizoïde ou obsessionnelle, attachement fort à l’autonomie, difficulté à demander de l’aide. Le cas reporté dans BMC Research Notes évoque d’ailleurs l’hypothèse d’une réaction au stress chez des personnes ayant certains traits prémorbides ou troubles de personnalité.
Pourquoi ces traits comptent-ils autant ? Parce qu’ils transforment la manière dont l’événement de vie est absorbé. Une personne ouverte, entourée et capable de dire “je n’y arrive plus” mobilisera plus facilement un soutien. Une personne très fière, secrète ou méfiante interprétera l’aide comme une menace pour sa liberté. Elle compensera seule jusqu’à l’épuisement, puis camouflera la dégradation. L’événement récent n’est donc pas seulement un stress ; il est un test de la capacité relationnelle à demander secours.
Cette dimension explique pourquoi certaines bascules paraissent soudaines aux proches. En réalité, la personne s’est longtemps débrouillée en silence, grâce à des habitudes très strictes. Quand un choc survient, elle ne sait pas redistribuer, déléguer ou réorganiser. Elle reste enfermée dans l’idée qu’elle doit continuer seule. À partir de là, le logement devient le lieu où l’échec de cette stratégie se matérialise.
Le refus d’aide n’est pas toujours une opposition simple. Il peut être nourri par le déni, la honte, la peur du jugement, la crainte d’être placé, la paranoïa, ou une véritable absence d’insight en cas de trouble neuropsychiatrique. C’est pourquoi la question “quels événements de vie récents augmentent le risque ?” doit toujours être complétée par “sur quel terrain relationnel et psychique tombent-ils ?”. Un même événement a un effet bien plus déstabilisant chez une personne peu accessible à l’aide.
Ce n’est pas un seul événement qui fait basculer, mais l’empilement de pertes sur quelques mois
L’erreur fréquente est de chercher le déclencheur unique. Or la littérature sur l’auto-négligence et sur la santé mentale des personnes âgées insiste plutôt sur l’accumulation de stress, pertes de capacité et déficits dans plusieurs domaines. Les modèles étiologiques de l’auto-négligence évoquent précisément des déficits physiques, sociaux et médicaux combinés ; les recommandations de la HAS sur le repérage des risques de perte d’autonomie rappellent la nécessité d’une lecture globale.
Dans les trajectoires de type Diogène, on retrouve souvent une séquence en cascade : veuvage, puis isolement, puis baisse de l’alimentation ; hospitalisation, puis perte de mobilité, puis peur de tomber ; retraite, puis perte de rythme, puis dépression ; déménagement, puis désorientation, puis accumulation ; fatigue d’aidant, puis maladie somatique, puis abandon du logement. L’événement initial compte, mais le risque devient vraiment concret lorsque plusieurs étages de soutien tombent les uns après les autres.
Cette logique d’empilement explique aussi pourquoi certaines personnes “tiennent” longtemps, puis basculent vite. Elles vivaient déjà avec un équilibre précaire, compensé par des routines ou par un proche. Quand un nouvel événement survient, il ne crée pas la fragilité ; il la rend impossible à compenser. La bascule paraît brutale mais elle est en réalité cumulative.
Pour les proches et les professionnels, la bonne vigilance consiste donc à additionner les drapeaux rouges au lieu de les isoler. Un deuil récent n’est pas forcément alarmant. Une personne vivant seule, récemment veuve, sortant d’hospitalisation, mangeant peu, oubliant ses traitements et refusant les visites, oui, correspond à une situation où le risque de glissement vers une auto-négligence sévère devient très concret.
Les signes d’alerte précoces à repérer juste après un événement de vie
Le repérage précoce est décisif parce que les patients concernés arrivent souvent tard dans le système de soins et collaborent peu. Il faut donc savoir identifier les signaux faibles dès les semaines suivant un événement de vie majeur. Le premier indicateur est la rupture de rythme : lever très tardif, disparition des sorties habituelles, rendez-vous manqués, téléphone non décroché, courrier non ouvert. Pris séparément, ces signes peuvent sembler bénins ; ensemble, ils signalent une désorganisation.
Le second indicateur concerne l’hygiène corporelle et vestimentaire. La personne apparaît négligée, sent fort, porte des vêtements sales ou inadaptés. Le cas clinique publié dans BMC Research Notes rappelle que l’aspect négligé et malodorant peut être un point d’entrée du repérage. Là encore, ce n’est pas un jugement moral ; c’est un signe clinique de rupture dans l’autosoins.
Le troisième indicateur touche le logement. Il n’est pas nécessaire d’attendre une insalubrité extrême. Les alertes précoces sont plus modestes : vaisselle ancienne, sacs accumulés, linge partout, frigo incohérent, déchets non sortis, alimentation périmée, pièces fermées car encombrées, salle de bain peu utilisable. Quand ces éléments apparaissent rapidement après un deuil, une maladie ou une hospitalisation, ils doivent être pris au sérieux.
Le quatrième indicateur est relationnel : refus des visites, irritabilité défensive, propos de minimisation, colère face aux questions, ou au contraire détachement inhabituel. Les cliniciens français rappellent que l’absence de demande d’aide est un critère central du tableau. L’entourage ne doit donc pas attendre que la personne “demande”.
Le cinquième indicateur est fonctionnel : incapacité nouvelle à gérer les courses, les papiers, les médicaments, les lessives, la douche, les poubelles ou les repas. Le risque de bascule augmente quand la personne continue pourtant à se présenter comme autonome. C’est précisément cette discordance entre le discours d’autonomie et la réalité des actes qui doit alerter.
Ce que l’entourage doit faire immédiatement après un événement à risque
La première erreur de l’entourage consiste à tout interpréter comme une simple réaction normale au choc. Bien sûr, il faut laisser une place au deuil, à la fatigue ou à la tristesse. Mais lorsque l’événement récent est majeur, l’objectif n’est pas de “laisser du temps” sans cadre : c’est de vérifier rapidement que les gestes de base tiennent encore. Concrètement, il faut observer sans attendre si la personne mange, se lave, dort, jette ses déchets, ouvre son courrier, prend ses traitements et accepte un minimum de contacts.
La deuxième priorité est de voir réellement le domicile. Beaucoup de situations graves restent invisibles parce que l’aide s’organise au téléphone ou sur le pas de la porte. Or le syndrome de Diogène se lit dans l’espace de vie. Voir l’intérieur permet d’évaluer le degré réel d’autonomie : fonctionnement de la cuisine, accès à la salle de bain, état du lit, gestion des déchets, sécurité des déplacements, présence d’aliments, de linge propre, de traitements accessibles.
La troisième action consiste à réduire la charge plutôt qu’à donner des injonctions. Dire “tu devrais ranger” ou “fais un effort” est généralement inefficace. Il faut cibler des gestes précis : sortir les sacs, relancer le ménage, sécuriser la douche, rétablir les repas, organiser une visite médicale, simplifier les traitements, remettre en route un contact social régulier. Les textes cliniques insistent sur la nécessité du rapport, du tact et d’une intervention sensible, faute de quoi la résistance augmente.
La quatrième action est de faire évaluer rapidement la cognition, l’humeur et la capacité fonctionnelle quand un changement est récent. Beaucoup de proches pensent encore : “Il va mieux quand le moral reviendra.” C’est parfois vrai, mais parfois un trouble cognitif ou neuropsychiatrique est déjà en jeu. Plus l’évaluation est tardive, plus la situation se chronicise.
Enfin, il faut comprendre qu’une aide ponctuelle ne suffit pas toujours. Après un événement de vie majeur, certaines personnes ont besoin d’une présence répétée le temps que de nouvelles routines s’installent. Le risque n’est pas seulement la crise immédiate ; c’est l’installation progressive d’un mode de vie dégradé qui finit par paraître “normal” à la personne.
Ce que les professionnels doivent surveiller en priorité dans les semaines qui suivent
Pour les professionnels de santé, du social ou du domicile, la période qui suit un événement de vie majeur est une fenêtre critique. La HAS propose des outils de repérage des risques de perte d’autonomie précisément pour éviter que les situations ne soient vues trop tard. Dans ce contexte, l’évaluation doit dépasser la seule question médicale. Elle doit inclure les activités de base, l’état du logement, l’isolement, les ressources, la cognition, l’humeur, la nutrition, l’observance et l’acceptation de l’aide.
La première vigilance concerne la non-demande. Une personne qui dit “tout va bien” n’est pas forcément sécurisée. Dans le syndrome de Diogène, l’absence de demande d’aide est fréquente. Il faut donc recouper les informations avec l’entourage, les voisins, les aides à domicile, les pharmaciens, les livreurs ou toute personne ayant un contact réel avec le quotidien.
La deuxième vigilance porte sur la vitesse de dégradation. Après un deuil, un retour d’hospitalisation ou une maladie grave, une dégradation rapide du logement ou de l’hygiène est plus inquiétante qu’un désordre ancien et stable. Elle suggère une rupture récente de capacité ou de régulation. C’est cette dynamique qu’il faut documenter.
La troisième vigilance est diagnostique. Les descriptions cliniques insistent sur l’hétérogénéité des étiologies : démences, troubles psychotiques, troubles de l’humeur, troubles de personnalité, parfois troubles liés aux substances. L’enjeu n’est pas seulement de nommer “un syndrome de Diogène”, mais d’identifier ce qui l’alimente afin de traiter ce qui peut l’être.
La quatrième vigilance est éthique et relationnelle. Les interventions autoritaires peuvent renforcer la défiance, surtout quand le domicile est vécu comme le dernier territoire d’autonomie. Les articles cliniques français insistent justement sur l’imbrication entre diagnostic, soin et éthique. Créer l’alliance est souvent la condition minimale pour que le soutien soit durable.
Les événements les plus à risque en pratique : hiérarchiser pour agir vite
Tous les événements de vie ne se valent pas en pratique. Ceux qui augmentent le plus concrètement le risque de bascule sont ceux qui retirent simultanément un soutien humain, un cadre de vie et une capacité fonctionnelle. En tête, on retrouve le deuil du conjoint ou du proche central, surtout s’il laisse la personne seule au domicile. Viennent ensuite l’hospitalisation suivie d’un retour mal accompagné, l’annonce d’une maladie grave ou neurologique, l’isolement social qui s’installe brutalement, et la perte d’autonomie fonctionnelle récente.
Un deuxième niveau de risque regroupe les événements qui désorganisent fortement sans être toujours reconnus comme tels : retraite récente mal vécue, déménagement subi, baisse soudaine de revenus, rupture familiale, conflit sévère avec les proches, épuisement d’aidant ou fin d’un rôle d’aide. Pris isolément, ils n’annoncent pas toujours une dérive sévère. Mais chez une personne méfiante, déjà peu entourée ou légèrement fragilisée sur le plan cognitif, ils peuvent faire basculer très vite.
Le troisième niveau de risque correspond moins à l’événement qu’au profil de réponse : refus d’aide, absence d’insight, honte, réduction des contacts, consommation accrue d’alcool, négligence corporelle, défaut de tri, accumulation et incapacité à reprendre la main. Quand ce profil apparaît dans les semaines suivant un événement de vie, il faut considérer qu’on n’est plus dans une simple adaptation difficile mais dans une zone de vulnérabilité majeure.
En pratique, ce n’est donc pas seulement “qu’est-ce qui s’est passé ?” qu’il faut demander, mais “qu’est-ce que cet événement a fait tomber dans la vie concrète de cette personne ?”. A-t-elle perdu un regard extérieur ? une motivation ? une aide pour les courses ? un sens à sa journée ? la force de se laver ? la capacité à trier ? la possibilité de sortir ? C’est à ces questions, très terrestres, que se lit le risque réel de syndrome de Diogène.
Les situations où la bascule peut être très rapide malgré une autonomie apparente la veille
Il existe enfin des tableaux où la vitesse de dégradation surprend tout le monde. C’est souvent le cas quand un trouble cognitif ou psychiatrique latent était déjà présent mais compensé. La personne semble “encore bien” parce qu’elle parle bien, connaît l’actualité, tient une conversation. Pourtant, après un deuil, une hospitalisation ou un déménagement, le logement se dégrade en quelques semaines. Ce décalage entre image sociale et effondrement domestique est classique dans les pathologies frontales, certaines psychoses tardives ou certains troubles de l’humeur.
La bascule peut aussi être rapide quand l’entourage est à distance. Un adulte vivant seul, avec peu de visites physiques mais des appels réguliers, peut masquer longtemps la situation. Au téléphone, il paraît cohérent. Dans le logement, l’état est déjà critique. Le passage brutal à une insalubrité visible n’est donc pas toujours une aggravation soudaine ; c’est parfois la première visibilité d’un processus déjà installé.
Enfin, la bascule peut être accélérée par la logique d’évitement. Plus le désordre augmente, moins la personne laisse entrer. Moins elle laisse entrer, moins quelqu’un peut l’aider à reprendre la main. Cette boucle est l’une des raisons pour lesquelles le syndrome de Diogène est si difficile à prendre en charge une fois installé. D’où l’importance d’agir au stade des premiers événements de vie déstabilisants et des premiers renoncements quotidiens.
Les repères utiles pour distinguer une difficulté transitoire d’un risque réel de syndrome de Diogène
Après un événement de vie majeur, une phase transitoire de désordre ou de baisse d’hygiène peut exister sans qu’il y ait syndrome de Diogène. La différence se joue surtout sur quatre critères. D’abord la durée : quelques jours de flottement ne valent pas plusieurs semaines de dégradation progressive. Ensuite l’extension : un peu de retard de ménage n’équivaut pas à une atteinte simultanée du corps, du logement, des papiers, de l’alimentation et des liens sociaux.
Troisième critère, la capacité à reprendre. Une difficulté transitoire s’améliore quand un proche aide à relancer la machine. Un risque de bascule persiste malgré les sollicitations, ou provoque une opposition vive, un déni, une incapacité à trier et à agir. Quatrième critère, l’insight. Une personne en difficulté mais lucide peut dire : “Je suis débordé, je n’y arrive plus.” Une personne en trajectoire de type Diogène minimise souvent fortement ou ne perçoit pas la gravité du problème.
Le message essentiel est donc le suivant : les événements de vie récents qui augmentent le plus concrètement le risque sont ceux qui retirent brutalement soutien, sens, rythme ou capacité, en particulier chez les personnes vivant seules, déjà fragiles sur le plan cognitif ou psychique, et peu enclines à demander de l’aide. Le deuil, l’isolement soudain, l’hospitalisation, la maladie grave, la perte de mobilité, la retraite mal vécue, le déménagement subi, la précarisation et l’épuisement d’aidant constituent les principaux scénarios de bascule.
Les événements récents à surveiller en priorité : tableau d’aide au repérage
| Événement récent | Pourquoi le risque augmente | Signes précoces à repérer | Niveau d’alerte pratique |
|---|---|---|---|
| Décès du conjoint ou d’un proche central | Perte affective, perte de soutien quotidien, rupture des routines, risque dépressif | Repli, hygiène qui baisse, repas sautés, courrier accumulé, refus de visites | Très élevé |
| Passage brutal à la vie seul | Disparition du regard extérieur, moins de stimulation, banalisation du désordre | Volets fermés, moins de sorties, déchets non sortis, appels évités | Très élevé |
| Hospitalisation suivie d’un retour à domicile | Baisse fonctionnelle, fatigue, peur de tomber, traitements complexes | Logement moins tenu, courses non faites, toilette difficile, oublis de médicaments | Très élevé |
| Annonce d’une maladie grave ou neurologique | Choc psychique, fatigue, surcharge mentale, baisse de capacités | Rendez-vous manqués, frigo désorganisé, perte d’élan, isolement | Très élevé |
| Début ou aggravation d’un trouble cognitif | Difficulté à planifier, trier, jeter, initier les tâches | Piles d’objets, papiers partout, oubli des démarches, irritabilité défensive | Très élevé |
| Épisode dépressif après un choc de vie | Ralentissement, perte d’initiative, défaut d’autosoins | Vêtements sales, ménage abandonné, alimentation pauvre, désintérêt | Élevé |
| Perte de mobilité ou peur de tomber | Les tâches domestiques deviennent physiquement coûteuses | Poubelles qui restent, linge sale, douche évitée, pièces non utilisées | Élevé |
| Retraite récente ou perte de rôle social | Rupture du cadre, perte de sens, journées vides | Sommeil décalé, sorties rares, domicile de moins en moins entretenu | Élevé |
| Difficultés financières soudaines | Renoncement à l’entretien, aux réparations, à l’aide, conservation excessive | Objets gardés “au cas où”, factures non ouvertes, logement qui se dégrade | Élevé |
| Déménagement subi ou logement inadapté | Stress, surcharge cognitive, perte de repères, encombrement | Cartons non ouverts, tri impossible, pièces saturées, désorientation | Élevé |
| Épuisement d’aidant ou fin d’un rôle d’aide | Effondrement après des mois d’hyperadaptation, vide psychique | Fatigue extrême, relâchement corporel, désordre massif après la crise | Élevé |
| Augmentation d’une consommation d’alcool après un choc | Désorganisation, chutes, défaut d’hygiène, évitement de l’aide | Retards, odeurs, irritabilité, rendez-vous manqués, logement abandonné | Modéré à élevé |
FAQ
Quels événements de vie récents sont les plus dangereux avant une bascule vers un syndrome de Diogène ?
Les plus préoccupants sont le deuil du conjoint, le passage soudain à la vie seul, une hospitalisation avec retour mal préparé au domicile, l’annonce d’une maladie grave ou neurologique, et toute baisse fonctionnelle récente. Leur danger augmente encore s’ils surviennent chez une personne isolée, méfiante envers l’aide ou déjà fragilisée cognitivement.
Le deuil suffit-il à provoquer un syndrome de Diogène ?
Non. Le deuil n’est pas une cause automatique. Il devient un facteur majeur quand il s’accompagne de solitude, de dépression, de perte de routines, d’un défaut de soutien pratique ou d’un trouble cognitif jusque-là compensé.
Une personne peut-elle sembler autonome tout en étant déjà en train de basculer ?
Oui. C’est fréquent. Une conversation cohérente ne garantit pas la capacité à gérer les courses, le tri, l’hygiène, les poubelles, les papiers ou les médicaments. Certains troubles cognitifs et certaines dépressions laissent longtemps une bonne apparence sociale alors que le quotidien s’effondre.
Vivre seul signifie-t-il être à risque ?
Pas automatiquement. Le risque apparaît surtout quand vivre seul s’accompagne d’isolement social, de peu de visites, d’une baisse de santé, d’un événement stressant récent ou d’une faible capacité à demander de l’aide.
Quels signes doivent pousser la famille à agir rapidement ?
Une baisse d’hygiène, des odeurs inhabituelles, des déchets qui s’accumulent, des aliments périmés, des volets fermés en permanence, des rendez-vous manqués, un refus soudain des visites, des papiers non ouverts, des vêtements sales ou un logement que la personne ne veut plus montrer.
Après une hospitalisation, à partir de quand faut-il s’inquiéter ?
Dès le retour à domicile si la personne vit seule, fatigue vite, a peur de tomber, ne parvient plus à faire ses courses, néglige sa toilette, oublie ses traitements ou laisse le logement se dégrader. C’est une période de risque élevé de perte d’autonomie.
Le syndrome de Diogène est-il toujours lié à une maladie psychiatrique ?
Non. Le tableau est hétérogène. Il peut être associé à des démences, des psychoses, des troubles de l’humeur, des traits de personnalité particuliers, des troubles liés aux substances ou des limitations physiques et sociales sévères.
La retraite récente peut-elle vraiment augmenter le risque ?
Oui, surtout si elle entraîne perte de rythme, baisse du sentiment d’utilité, isolement, dépression ou appauvrissement des contacts. La retraite agit surtout comme facteur de déstructuration lorsqu’elle s’ajoute à d’autres fragilités.
Faut-il attendre que la personne demande de l’aide ?
Non, car l’absence de demande et le refus d’aide font partie des difficultés typiques de ces situations. Quand plusieurs signes s’installent après un événement de vie majeur, il faut aller voir concrètement le quotidien et ne pas se contenter du “ça va”.
Quel est le bon réflexe immédiat pour un proche ?
Voir le domicile, vérifier les fonctions de base du quotidien, organiser une évaluation médicale et fonctionnelle rapide, et proposer une aide concrète, ciblée et non culpabilisante. Plus l’intervention est précoce, plus il est possible d’éviter l’installation d’une auto-négligence sévère.