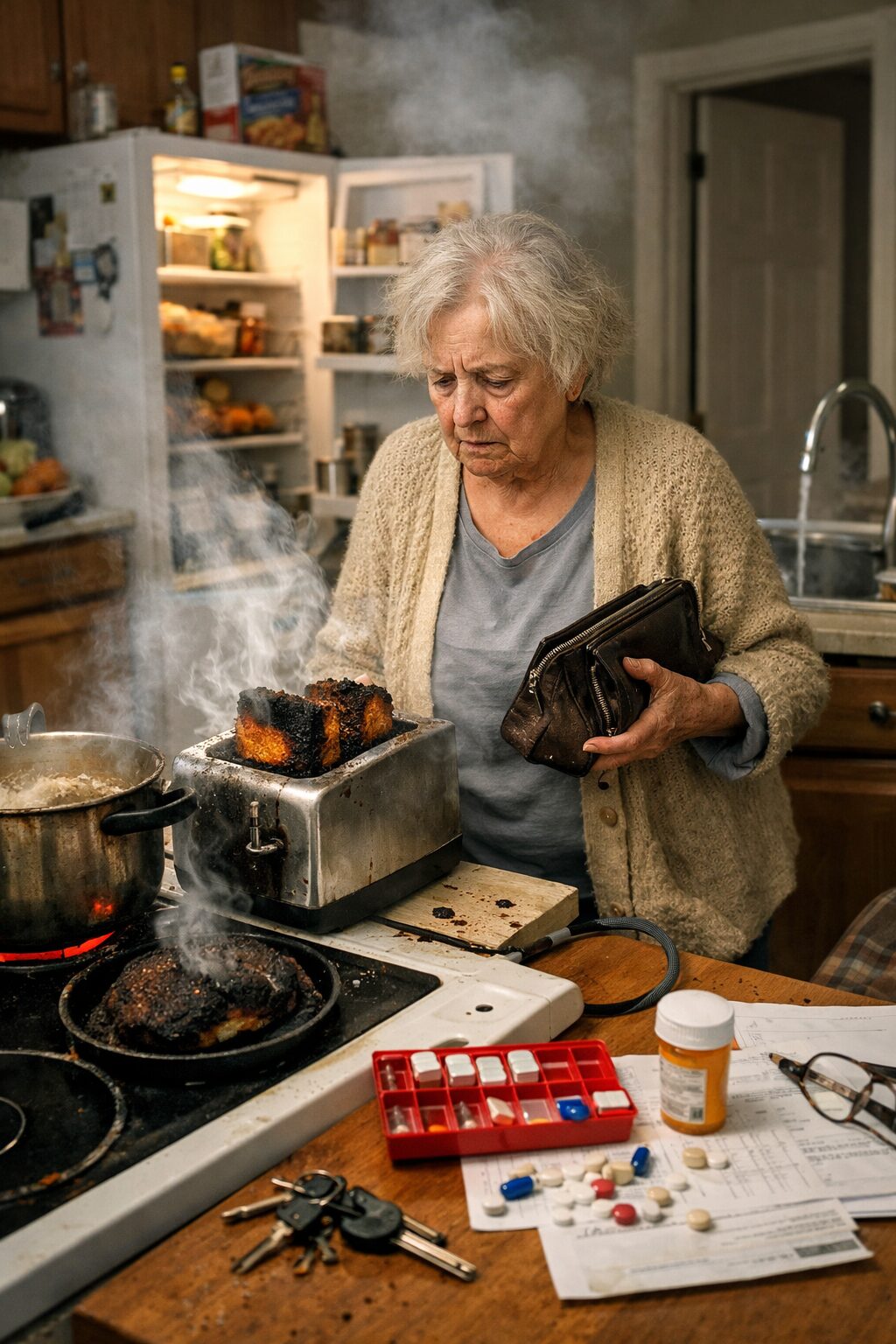Pourquoi l’évaluation du quotidien est centrale dans un syndrome de Korsakoff à domicile
Chez un patient vivant encore chez lui, la gravité d’un syndrome de Korsakoff ne se résume jamais à un seul test de mémoire ni à une impression générale de confusion. Elle s’évalue surtout à travers ce que la personne arrive encore à faire, ce qu’elle croit faire alors qu’elle ne le fait plus, ce qu’elle fait de manière dangereuse sans s’en rendre compte, et ce que l’entourage compense déjà parfois sans le dire. Le syndrome de Wernicke-Korsakoff correspond à un trouble cérébral lié à une carence sévère en thiamine, souvent associée à un trouble lié à l’usage d’alcool et à la dénutrition. La phase Korsakoff se caractérise notamment par une atteinte importante de la mémoire récente, un défaut d’apprentissage de nouvelles informations, des fabulations possibles, et une autonomie qui peut paraître meilleure qu’elle ne l’est réellement. Sans traitement précoce, les séquelles peuvent être durables.
C’est précisément pour cette raison que l’interrogatoire du quotidien doit être très concret. Il ne faut pas demander seulement « Comment ça va à la maison ? », car ce type de question amène souvent une réponse rassurante mais peu exploitable. Il faut au contraire aller vers des situations observables : Qui prépare les repas ? Que mange la personne réellement sur trois jours ? Oublie-t-elle le gaz ? Peut-elle retrouver seule son chemin dans le quartier ? Prend-elle ses médicaments aux bonnes heures sans supervision ? Règle-t-elle encore ses factures ? Se lave-t-elle de façon complète et régulière ? Tombe-t-elle ? Les structures gériatriques et les recommandations sur les troubles neurocognitifs rappellent d’ailleurs que la sécurité, la qualité de vie à domicile, l’environnement concret et la place des proches aidants sont au cœur de l’évaluation.
Dans le syndrome de Korsakoff, la gravité tient moins à la seule plainte mnésique qu’à l’écart entre apparence sociale et capacité fonctionnelle réelle. Beaucoup de patients peuvent tenir une conversation cohérente, sembler à l’aise, donner le change, voire minimiser leurs difficultés. Pourtant, ils ne se souviennent plus de ce qui s’est passé quelques minutes auparavant, répètent les mêmes actes, oublient un rendez-vous aussitôt donné ou reconstruisent le réel par des récits inexacts. Cette dissociation impose de ne jamais baser l’évaluation uniquement sur le discours du patient. Un informateur fiable, proche ou professionnel intervenant au domicile, est souvent indispensable pour apprécier la gravité réelle.
L’objectif pratique est donc simple : déterminer si la personne peut encore vivre à domicile sans danger majeur, avec quel niveau d’aide, et quels indices du quotidien doivent faire considérer une aggravation, une dépendance importante ou une nécessité de réévaluation urgente. Pour y parvenir, il faut questionner méthodiquement les actes essentiels de la vie quotidienne, les activités instrumentales plus complexes, les risques domestiques, la nutrition, les consommations, l’observance, les déplacements, les chutes, la gestion administrative, la capacité d’alerte, la qualité de l’entourage et la conscience des troubles. Les sections qui suivent détaillent ces éléments un à un, dans une logique d’évaluation clinique orientée terrain.
Commencer par distinguer autonomie apparente et autonomie réelle
La première question à se poser est la suivante : le patient est-il réellement autonome, ou simplement entouré de compensations invisibles qui masquent sa perte de capacités ? Dans le syndrome de Korsakoff, cette distinction est essentielle. Une personne peut sembler vivre seule, alors qu’en pratique un voisin passe chaque matin, un proche fait les courses, une aide-ménagère vérifie le frigo, un pharmacien prépare le pilulier, et un enfant gère à distance les virements bancaires. Si l’on ne questionne pas précisément ces béquilles du quotidien, on surestime gravement l’autonomie. Or la gravité du trouble se mesure aussi à la quantité de soutien nécessaire pour maintenir une apparence de fonctionnement ordinaire.
Il faut donc demander : « Qui fait quoi exactement ? » et non « Vous vous débrouillez seul ? ». Cette reformulation change tout. Elle permet d’identifier la part de ce que le patient fait lui-même, ce qu’il fait seulement si on le rappelle, ce qu’il ne fait plus du tout, et ce qui est assumé en secret par l’entourage. En pratique, on peut reprendre la journée heure par heure ou activité par activité. Qui prépare le petit-déjeuner ? Qui vérifie les dates de péremption ? Qui prend les rendez-vous ? Qui ouvre le courrier ? Qui achète les vêtements ? Qui appelle le médecin en cas de problème ? Plus l’aide humaine est diffuse mais constante, plus le maintien à domicile est fragile.
Cette distinction entre actes simples et actes complexes est bien connue dans l’évaluation des troubles cognitifs. Les activités instrumentales de la vie quotidienne, comme préparer des repas équilibrés ou gérer ses finances, se dégradent souvent plus tôt que les actes de base comme manger seul ou s’habiller. Le Functional Activities Questionnaire est justement utilisé parce qu’il capte ces atteintes fonctionnelles précoces et leur évolution dans le temps. Pour un syndrome de Korsakoff, cela signifie qu’un patient pouvant encore marcher, parler et manger seul peut néanmoins être déjà très sévèrement atteint sur le plan de la vie autonome réelle.
Il faut aussi repérer les contradictions. Un patient affirme cuisiner tous les jours, mais le frigo est vide ou ne contient que des produits périmés. Il dit gérer son traitement, mais des comprimés restent dans le pilulier. Il soutient sortir faire ses courses, alors que le voisin indique qu’il n’ose plus aller au magasin depuis deux mois. Ces écarts entre discours et observation sont particulièrement parlants dans le syndrome de Korsakoff, car les troubles de mémoire et la fabulation peuvent produire un récit crédible mais faux. Une autonomie déclarée n’a donc de valeur que si elle est confirmée par des faits observables.
Questionner l’autonomie réelle, c’est enfin apprécier sa stabilité. Un patient peut être encore capable de réaliser certaines tâches les jours calmes, le matin, dans un environnement routinier, mais totalement désorganisé dès qu’un imprévu survient. Or la vie à domicile impose précisément de gérer des imprévus : une panne électrique, un rendez-vous déplacé, un courrier urgent, un traitement changé, une chute, un plat qui brûle. Plus la personne dépend de routines rigides et plus elle s’effondre quand elles sont perturbées, plus la gravité fonctionnelle est élevée, même si les gestes simples restent conservés. Cette notion de fragilité adaptative est fondamentale dans l’appréciation du risque à domicile.
Interroger la mémoire récente avec des exemples de la vie courante
Le syndrome de Korsakoff atteint en premier lieu la mémoire des événements récents et la capacité à apprendre de nouvelles informations. C’est un point cardinal. Mais là encore, la gravité n’est pas appréciée par une question générale du type « Avez-vous des trous de mémoire ? ». Beaucoup de patients répondent non, minimisent, ou n’ont pas conscience de l’ampleur du problème. Il faut donc partir de situations très concrètes : se souvient-il de son dernier repas, d’un appel passé dans la matinée, de la visite d’un proche la veille, du contenu d’une ordonnance remise le jour même, de l’emplacement d’un objet déplacé il y a dix minutes ? La répétition de questions identiques sur un temps court est très évocatrice d’une atteinte sévère de la mémoire immédiate et récente.
L’enjeu pratique est d’établir si la mémoire déficitaire compromet déjà les actes quotidiens. Oublier une conversation est une chose. Oublier d’éteindre une plaque de cuisson, de fermer la porte, de boire, de manger, de prendre un traitement, ou de revenir d’un rendez-vous en est une autre. Plus les oublis touchent des tâches de sécurité ou de santé, plus la gravité est grande. Il faut demander : oublie-t-il qu’il a déjà mangé et réclame-t-il un second repas, ou au contraire oublie-t-il de manger ? Oublie-t-il qu’il a déjà pris ses comprimés et risque-t-il un double dosage ? Est-il capable de retenir qu’un soignant passera à 16 heures, ou faut-il l’en avertir plusieurs fois ? Chaque oubli ayant une conséquence concrète doit être relevé.
Il est également utile de rechercher la capacité d’apprentissage résiduelle. Un patient vivant à domicile doit pouvoir intégrer au moins une partie des consignes nouvelles : changement d’horaires, nouveau traitement, nouveau code d’entrée, adaptation de sécurité, rendez-vous inhabituel. S’il ne peut rien enregistrer de nouveau, l’autonomie devient très précaire. On peut le voir lorsqu’il ne parvient jamais à utiliser un pilulier, oublie instantanément les instructions d’un kinésithérapeute, ou repose sans cesse les mêmes questions après une réponse claire. L’incapacité à apprendre du neuf signe une perte fonctionnelle plus grave qu’une simple distraction.
Les proches apportent souvent ici les informations les plus utiles. Il faut leur demander non pas « Il oublie ? », mais « Donnez-moi trois exemples d’oublis survenus cette semaine qui vous ont inquiété ». Cette formulation oblige à sortir du flou. Elle permet souvent de faire émerger des épisodes très parlants : le patient a oublié qu’un repas cuisait, a laissé sa porte ouverte la nuit, a appelé cinq fois pour le même sujet, a raté deux rendez-vous, ou a accusé quelqu’un d’avoir volé un objet qu’il avait lui-même déplacé. La gravité se lit dans la fréquence, la répétition et surtout les conséquences de ces oublis.
Enfin, il faut se méfier des performances sociales trompeuses. Certains patients donnent des réponses courtoises, tiennent une conversation fluide et paraissent bien orientés, mais ne gardent aucune trace de l’échange. Le syndrome de Korsakoff est connu pour cette discordance entre conversation apparemment cohérente et mémoire récente très altérée. L’évaluation du quotidien doit donc confronter le récit à la répétition réelle des oublis, faute de quoi on sous-estime une gravité fonctionnelle pourtant majeure.
Rechercher les fabulations, la minimisation et le défaut de conscience des troubles
Un autre élément majeur du quotidien à questionner est la qualité du récit que le patient fait de sa propre vie. Dans le syndrome de Korsakoff, certaines personnes ne se contentent pas d’oublier ; elles remplissent les blancs de mémoire par des récits approximatifs, plausibles ou totalement inexacts, sans intention de mentir. C’est ce qu’on appelle la fabulation. Les Manuels MSD indiquent que les personnes concernées ont tendance à inventer plutôt que de reconnaître qu’elles ne se souviennent pas. Pour l’évaluation à domicile, cela change profondément la méthode : le discours du patient doit toujours être recoupé avec des faits ou avec l’entourage.
Concrètement, il faut repérer les réponses trop assurées mais impossibles à vérifier, les récits contradictoires d’un moment à l’autre, ou les descriptions de journées qui ne correspondent pas à la réalité matérielle. Un patient peut affirmer être allé au marché alors qu’il n’est pas sorti, dire avoir vu sa sœur la veille alors qu’elle vit loin, expliquer qu’il cuisine des repas complets alors que la cuisine est inutilisable, ou soutenir qu’il prend son traitement sans faute alors que des comprimés s’accumulent. Ce ne sont pas de simples erreurs anecdotiques ; ce sont des indices de gravité car ils rendent l’auto-évaluation peu fiable et exposent à un maintien à domicile dangereux par sous-estimation des déficits.
La minimisation est tout aussi importante à rechercher. Certains patients répondent systématiquement « ça va », « je me débrouille », « il n’y a aucun problème », alors que la situation objective est dégradée. Cette absence de conscience des troubles, fréquente dans divers troubles cognitifs, augmente le risque à domicile parce qu’elle réduit l’adhésion aux aides, aux aménagements et aux soins. Une personne qui ne reconnaît pas ses oublis acceptera moins volontiers un pilulier supervisé, une téléassistance, l’arrêt de la conduite, l’intervention d’un service à domicile ou une surveillance accrue.
Pour objectiver cette dimension, il est utile de poser les mêmes questions au patient et à l’aidant, puis de comparer. Par exemple : « Qui prépare les repas ? », « Combien de fois êtes-vous tombé ces derniers mois ? », « Avez-vous déjà oublié les médicaments ? », « Êtes-vous déjà sorti sans retrouver votre chemin ? ». Un écart important entre les deux versions est en lui-même un signe de gravité, non parce que le patient mentirait, mais parce que sa représentation de son propre fonctionnement est déconnectée du réel.
Le défaut de conscience des troubles doit aussi être évalué dans sa portée concrète. Le patient accepte-t-il de l’aide quand on la propose ? Comprend-il pourquoi il ne doit plus utiliser le gaz, conduire, gérer seul son argent, ou sortir sans repères ? Répète-t-il son refus malgré des incidents avérés ? Plus le déni fonctionnel est marqué, plus le maintien à domicile doit être considéré comme à risque. Un patient sévèrement amnésique mais coopérant peut parfois rester chez lui avec un cadre solide. Un patient amnésique, fabulateur, non conscient de ses troubles et opposant aux aides est bien plus grave en pratique.
Examiner les actes essentiels de la vie quotidienne un par un
Les actes essentiels de la vie quotidienne restent une base incontournable pour apprécier la gravité. Les recommandations sur l’accompagnement à domicile des personnes ayant un trouble neurocognitif insistent sur les actes essentiels tels que les transferts, le repas, la toilette, l’habillage, l’élimination et la nuit. Chez un patient atteint de syndrome de Korsakoff, il faut reprendre chacun de ces domaines sans se contenter d’une évaluation globale. Un patient qui mange seul mais oublie la toilette, ou qui se lave mais ne change jamais ses vêtements, n’a pas le même profil qu’un patient autonome sur l’ensemble.
Pour la toilette, les questions doivent être précises : la personne se lave-t-elle sans rappel ? À quelle fréquence ? Se lave-t-elle complètement ou seulement le visage et les mains ? Utilise-t-elle correctement savon, shampoing, serviette, rasoir ? Oublie-t-elle certaines zones du corps ? Se change-t-elle après la toilette ? Une hygiène très dégradée, des vêtements sales répétés, des odeurs corporelles persistantes ou une incapacité à organiser les étapes simples de la toilette traduisent une atteinte fonctionnelle avancée. Ce n’est pas seulement une question de confort ; c’est souvent un marqueur de perte d’initiative, de désorganisation et d’incapacité à gérer les séquences du quotidien.
L’habillage doit lui aussi être questionné finement. Le patient choisit-il des vêtements adaptés à la météo ? Met-il plusieurs couches incohérentes ? Oublie-t-il de changer de sous-vêtements ? Parvient-il à manipuler fermetures, boutons, chaussures ? Porte-t-il plusieurs jours d’affilée la même tenue souillée ? Un trouble d’habillage peut refléter de la mémoire défaillante, des fonctions exécutives altérées ou une perte de jugement. À domicile, cela signale souvent que l’autonomie apparente ne suffit plus.
Concernant les repas, il faut distinguer la capacité à porter la nourriture à la bouche de la capacité à organiser l’ensemble du processus : prévoir le repas, acheter ce qu’il faut, cuisiner sans danger, manger à des heures régulières, conserver les aliments correctement, boire suffisamment. Un patient peut manger seul une assiette préparée par autrui tout en étant totalement incapable de gérer seul son alimentation quotidienne. Le maintien à domicile devient alors dépendant d’un soutien externe stable.
Enfin, les transferts, la continence et la nuit sont à explorer avec autant de soin. Se lever du lit, aller aux toilettes à temps, ne pas se perdre la nuit, ne pas chuter dans le couloir, retrouver sa chambre, réagir correctement à une sensation de malaise : tous ces points comptent. L’évaluation des actes essentiels n’est pas seulement une photographie de l’autonomie physique ; elle sert à mesurer le degré de surveillance que le domicile impose déjà ou va bientôt imposer. Plus les rappels, la préparation matérielle et la présence d’un tiers deviennent indispensables pour ces actes de base, plus la gravité pratique du syndrome est élevée.
Questionner les activités instrumentales, souvent les premières à s’effondrer
Les activités instrumentales de la vie quotidienne sont souvent les premières à révéler la sévérité du trouble. Elles demandent davantage de mémoire, d’organisation, d’anticipation et de jugement que les actes de base. Le Functional Activities Questionnaire rappelle justement que des fonctions comme préparer des repas équilibrés ou gérer les finances mobilisent une capacité cognitive plus élevée et se détériorent plus tôt que les activités élémentaires. Pour un patient vivant à domicile avec syndrome de Korsakoff, ces activités instrumentales sont souvent le meilleur révélateur de la gravité réelle.
Il faut interroger les courses. Le patient sait-il établir une liste, se rendre au magasin, acheter des produits cohérents, payer correctement, rapporter les achats, ranger les denrées, vérifier les dates ? Ou bien revient-il avec des achats absurdes, oublie-t-il l’essentiel, rachète-t-il plusieurs fois la même chose, ou ne revient-il plus du tout ? Une incapacité à gérer les courses expose à la dénutrition, aux dépenses inadaptées et à la dépendance cachée. C’est un signe important de gravité, surtout lorsqu’il n’est compensé par personne.
La préparation des repas est tout aussi informative. Il faut demander quels plats sont réalisés, à quelle fréquence, avec quels ingrédients, et si la cuisine est réellement utilisée. Préparer un café ou ouvrir un produit industriel ne suffit pas à conclure à une autonomie alimentaire. Le patient sait-il planifier un repas simple, surveiller une cuisson, éteindre les appareils, ranger les restes au frais, éviter les aliments avariés ? Les conseils de sécurité à domicile pour les troubles cognitifs insistent sur les risques liés au four, au grille-pain, au fer, au gaz, aux aliments périmés et aux objets potentiellement dangereux dans la cuisine. Si la mémoire récente et le jugement sont très altérés, cet espace devient un lieu de danger majeur.
Le téléphone et la communication doivent aussi être évalués. Le patient sait-il appeler en cas d’urgence ? Répond-il au téléphone de façon adaptée ? Retient-il un message ? Reconnaît-il les appels frauduleux ? Sait-il contacter son médecin, son aidant ou les secours ? Le National Institute on Aging souligne que les personnes atteintes de troubles cognitifs peuvent oublier comment utiliser le téléphone en cas d’urgence. Dans le syndrome de Korsakoff, cette incapacité est particulièrement préoccupante à domicile, car elle prive la personne de l’un de ses derniers filets de sécurité.
Le courrier, les papiers et les rendez-vous constituent un autre champ essentiel. La personne ouvre-t-elle son courrier ? Comprend-elle les lettres administratives ? Conserve-t-elle les ordonnances ? Se rend-elle à ses rendez-vous ? Retient-elle leur date ? Une accumulation de courriers non ouverts, des factures impayées, des convocations manquées ou des traitements non renouvelés signalent une désorganisation avancée. Même si le patient semble « se débrouiller » sur le plan corporel, l’effondrement de ces activités instrumentales suffit souvent à classer la situation comme sévère pour la vie à domicile.
Explorer l’alimentation réelle, la dénutrition et l’hydratation
L’alimentation est un domaine crucial, d’autant plus que le syndrome de Wernicke-Korsakoff est directement lié à une carence en thiamine et survient fréquemment dans des contextes de malnutrition. Les sources de référence rappellent que cette atteinte est associée à une carence sévère en vitamine B1, souvent favorisée par un trouble lié à l’usage d’alcool et une mauvaise nutrition. Chez un patient vivant encore à domicile, la question n’est donc pas seulement « mange-t-il ? », mais « mange-t-il assez, régulièrement, de façon variée, et dans des conditions compatibles avec le maintien de sa santé ? ».
Il faut demander ce que le patient a mangé la veille, l’avant-veille et le jour même. Non pour tester la mémoire de façon abstraite, mais pour reconstituer la réalité alimentaire. Si les réponses sont vagues, incohérentes ou contredites par le contenu du réfrigérateur, cela peut signaler soit une amnésie majeure, soit une alimentation insuffisante. Il faut aussi savoir si les repas sont spontanément pris ou s’ils nécessitent un rappel, une préparation par un tiers, une livraison ou une surveillance. Une personne qui oublie de manger, saute les repas ou ne consomme que de l’alcool, du pain ou des produits sucrés n’est pas simplement « peu organisée » ; elle présente un risque somatique direct.
L’état du frigo et des placards est très informatif : aliments avariés, produits périmés, absence de denrées de base, achats en double, restes jamais consommés, bouteilles d’alcool nombreuses, ou au contraire vide quasi complet. Le National Institute on Aging recommande d’ailleurs de vérifier fréquemment les aliments du réfrigérateur et de jeter ceux qui sont abîmés. Chez une personne avec trouble mnésique sévère, consommer un aliment périmé ou oublier de conserver correctement des produits fragiles fait partie des risques concrets du domicile.
L’hydratation doit être interrogée avec autant d’attention. Boit-elle de l’eau régulièrement ? Peut-elle se préparer une boisson ? Se souvient-elle qu’elle a déjà bu ? Présente-t-elle des épisodes de vertiges, de fatigue, de constipation ou de confusion majorée pouvant évoquer une hydratation insuffisante ? Les patients fragiles vivant seuls peuvent cumuler oubli de boire, manque d’appétit, alcoolisation et dénutrition, ce qui aggrave encore leur vulnérabilité cognitive et physique.
Enfin, il faut mesurer l’impact fonctionnel de la dénutrition. Perte de poids récente, vêtements devenus trop larges, fonte musculaire, fatigue, chutes, incapacité à faire les courses, repas non préparés, vomissements ou diarrhées répétés : tous ces éléments alourdissent la gravité. Dans un syndrome de Korsakoff, une alimentation défaillante n’est pas un point secondaire ; c’est à la fois un indice de dépendance quotidienne et un facteur susceptible d’aggraver encore l’état général. L’évaluation du domicile doit donc faire de la nutrition un chapitre complet, pas une simple question de routine.
Évaluer la prise des médicaments et la capacité à suivre des consignes
La gestion du traitement est l’un des meilleurs marqueurs de gravité pratique. L’Alzheimer’s Association propose, parmi ses questions de sécurité, de demander si le patient prend ses médicaments comme prescrit. Ce point s’applique pleinement au syndrome de Korsakoff. Un patient qui ne peut plus respecter posologies, horaires, renouvellements et changements d’ordonnance n’est plus réellement autonome, même s’il continue à vivre seul.
Il faut savoir qui prépare les médicaments, où ils sont rangés, comment ils sont pris, et si une vérification existe. Le patient reconnaît-il ses boîtes ? Utilise-t-il un pilulier ? Oublie-t-il des prises ? Double-t-il certaines doses ? Sait-il pourquoi il prend chaque médicament ? Peut-il intégrer une modification de traitement ou bien l’oublie-t-il immédiatement ? Chez un patient très amnésique, l’existence d’un traitement ne suffit pas : sans supervision, l’observance réelle est souvent mauvaise ou dangereuse.
Il est également important de rechercher la capacité à suivre une consigne simple dans le temps. Si le médecin demande « ce comprimé uniquement le soir » ou « stoppez tel traitement à partir de demain », le patient peut-il l’appliquer ? Ou faut-il qu’un proche le répète, note tout et vérifie l’exécution ? L’incapacité à mettre en œuvre des consignes nouvelles reflète l’atteinte de la mémoire antérograde et rend la prise en charge médicale à domicile très fragile.
Les incidents médicamenteux passés doivent être systématiquement recherchés : boîtes mélangées, comprimés retrouvés dans la poche, pilulier non vide, traitement anticoagulant pris au hasard, somnifères doublés, oubli prolongé d’un traitement chronique. Chaque événement de ce type augmente nettement le niveau de gravité fonctionnelle. Le risque n’est pas seulement théorique : une erreur médicamenteuse peut conduire à une hospitalisation, à une chute, à une confusion supplémentaire ou à une décompensation somatique.
Enfin, il faut intégrer l’adhésion aux aides. Certains patients acceptent un pilulier préparé, des passages infirmiers ou des rappels téléphoniques ; d’autres refusent tout. Or le refus d’aide chez une personne ayant déjà montré des oublis de traitement est un signe de gravité supplémentaire. Il traduit un défaut de conscience des troubles ou un trouble du jugement qui compromet directement la sécurité du maintien à domicile.
Passer au crible la sécurité domestique pièce par pièce
La sécurité du domicile doit être examinée de façon systématique, idéalement pièce par pièce. Les recommandations du National Institute on Aging suggèrent de passer la maison en revue pour identifier les dangers immédiats, puis les autres facteurs de risque : plaques ou four oubliés, eau trop chaude, objets dangereux accessibles, éclairage insuffisant, risque de chute, détecteurs de fumée ou de gaz, numéros d’urgence visibles, et problèmes nocturnes. Cette approche est particulièrement utile dans le syndrome de Korsakoff, où l’oubli, la désorganisation et le défaut de jugement augmentent le risque d’accident.
Dans la cuisine, il faut demander si le patient a déjà laissé brûler un plat, oublié d’éteindre une plaque, laissé le robinet ouvert, rangé des produits périmés, ou confondu des objets. Le NIA souligne que les personnes souffrant de troubles cognitifs peuvent oublier d’éteindre le four ou le robinet et peuvent ne pas percevoir correctement certains dangers sensoriels. Si de tels épisodes sont déjà survenus, la gravité du maintien à domicile augmente nettement. Un incident isolé mérite attention ; des incidents répétés imposent souvent une adaptation immédiate.
Dans la salle de bain, il faut rechercher brûlures, glissades, mauvaise utilisation des produits, oublis de fermeture d’eau, confusion entre dentifrice, savon, shampoing ou lotion. Le NIA recommande par exemple de sécuriser les produits, d’installer des barres d’appui et d’éviter certains risques électriques. Pour un patient avec syndrome de Korsakoff, une toilette qui semble encore possible peut donc rester dangereuse si elle s’effectue dans un environnement inadapté ou sans surveillance.
La chambre et les circulations nocturnes sont souvent révélatrices. Le patient se lève-t-il la nuit ? Retrouve-t-il les toilettes ? Allume-t-il correctement la lumière ? Se trompe-t-il de porte ? Tombe-t-il en se levant ? L’installation de veilleuses ou de capteurs peut devenir nécessaire chez les personnes ayant des troubles cognitifs et un risque de chute. Si le patient erre la nuit, sort de chez lui, ou ne sait plus retrouver son lit, la situation est particulièrement préoccupante.
Enfin, il faut rechercher les risques moins visibles mais tout aussi importants : présence d’armes ou d’objets dangereux, chauffage d’appoint, couvertures électriques, produits toxiques, escaliers mal sécurisés, portes laissées ouvertes, absence de moyens d’alerte. L’Alzheimer’s Association recommande une checklist de sécurité incluant le domicile, les chutes, l’errance et le fait de vivre seul. Dans le syndrome de Korsakoff, chaque réponse positive à ces items pèse dans l’évaluation de gravité, surtout lorsque le patient ne reconnaît pas le danger ou vit sans surveillance rapprochée.
Rechercher les chutes, l’instabilité et les difficultés de déplacement
Les difficultés de déplacement et les chutes doivent être interrogées avec précision, car elles modifient immédiatement le niveau de risque à domicile. Les tableaux de sécurité proposés pour les troubles cognitifs demandent explicitement si le patient a présenté une instabilité ou des chutes. De plus, le syndrome de Wernicke peut s’accompagner d’une perte d’équilibre et d’une instabilité à la marche, et ces séquelles peuvent persister. Chez un patient souffrant d’un syndrome de Korsakoff, la dimension motrice ne doit donc jamais être négligée.
Il faut demander combien de chutes ont eu lieu, dans quelles circonstances, à quelle heure, avec quelles conséquences, et si elles sont rapportées ou découvertes après coup. Une chute en se levant la nuit, une perte d’équilibre dans l’escalier, un trébuchement parce que la personne n’a pas perçu un changement de niveau du sol, ou une chute après avoir oublié une aide technique n’ont pas la même signification. Le NIA rappelle que les troubles cognitifs exposent à des erreurs de perception et augmentent le risque de chute, notamment par mauvaise appréciation des distances ou des contrastes.
La question clé n’est pas seulement « tombe-t-il ? », mais « que se passerait-il s’il tombait ? ». Vit-il seul ? Peut-il appeler ? Porte-t-il un dispositif d’alerte ? Se relève-t-il ? Oublie-t-il l’épisode et n’en parle-t-il à personne ? Une chute sans possibilité d’alerte est bien plus grave, car elle expose à un temps passé au sol prolongé, à une déshydratation, à une rhabdomyolyse, à une fracture ou à une peur secondaire des déplacements. Dans un syndrome de Korsakoff, l’amnésie peut en plus empêcher le patient de rapporter l’événement de manière fiable.
Il faut également explorer la mobilité extérieure. Le patient monte-t-il encore les escaliers ? Utilise-t-il correctement sa canne ou son déambulateur ? Peut-il traverser la rue sans se désorienter ? Revient-il fatigué, perdu ou paniqué après une sortie ? Les problèmes de déplacement ne se résument pas à la motricité pure ; ils mêlent équilibre, jugement, mémoire de l’itinéraire et capacité d’adaptation. Une personne qui marche correctement à l’intérieur peut devenir très vulnérable dès qu’elle sort seule.
Enfin, il faut intégrer les conséquences psychologiques des chutes. Certains patients réduisent leurs déplacements, cessent de faire leurs courses, n’ouvrent plus la porte ou n’osent plus aller jusqu’à la boîte aux lettres. Cette auto-limitation peut faire croire à une certaine stabilité, alors qu’elle traduit en réalité une rétraction fonctionnelle marquée. Là encore, la gravité se lit dans l’effet global sur la vie à domicile, pas seulement dans le nombre de chutes consignées.
Évaluer l’orientation, l’errance et la capacité à se repérer hors du domicile
Le repérage spatial est un domaine critique chez un patient atteint de syndrome de Korsakoff vivant encore chez lui. L’Alzheimer’s Association recommande de demander si le patient s’est déjà perdu dans des lieux familiers ou s’il a erré. Même si le syndrome de Korsakoff n’est pas identique aux autres troubles neurocognitifs, cette question reste pleinement pertinente : la mémoire récente altérée, la désorganisation et le jugement fragilisé peuvent suffire à compromettre les déplacements autonomes.
Il faut d’abord interroger les trajets habituels. Le patient est-il encore capable d’aller seul à la boulangerie, chez le pharmacien, chez un voisin, au marché, ou au cabinet médical ? Combien de temps met-il ? A-t-il déjà tardé de manière anormale ? S’est-il trompé de rue, de bus, d’étage ou d’immeuble ? A-t-il été raccompagné ? Un échec sur un trajet auparavant maîtrisé est un signal fort de gravité. Il ne s’agit pas seulement d’une difficulté pratique ; c’est un risque réel d’errance, d’exposition au froid, de panique, de chute ou d’accident routier.
La capacité à utiliser des repères doit aussi être appréciée. Reconnaît-il son quartier ? Son étage ? Le code d’entrée ? Son numéro d’appartement ? Peut-il expliquer comment rentrer chez lui ? En cas d’imprévu, sait-il demander de l’aide ? Une personne qui ne sait plus se repérer mais continue à sortir seule présente une situation de gravité élevée, surtout si elle n’a pas sur elle de coordonnées ou de dispositif de géolocalisation.
Les épisodes nocturnes sont particulièrement inquiétants. Ouvre-t-il la porte la nuit ? Cherche-t-il à « rentrer chez lui » alors qu’il y est déjà ? Confond-il le couloir avec l’extérieur ? Se trompe-t-il entre salle de bain et sortie ? Ces comportements témoignent d’un trouble du repérage et d’une vulnérabilité majeure. Au domicile, ils exposent aux sorties inopinées, à l’hypothermie, à la chute dans les escaliers ou à l’impossibilité de retrouver son logement.
Enfin, il faut savoir si la personne vit seule. La checklist de sécurité de l’Alzheimer’s Association inclut explicitement cette question, car vivre seul majore le risque lorsque la mémoire, le jugement ou l’orientation déclinent. Dans un syndrome de Korsakoff, vivre seul n’est pas en soi synonyme de gravité, mais l’association « vit seul + oublis importants + incidents de repérage » doit faire considérer le maintien à domicile comme fortement menacé.
Interroger la conduite automobile et l’usage des transports
La conduite doit toujours être abordée, même si le patient ou la famille n’en parlent pas spontanément. La checklist de sécurité de l’Alzheimer’s Association commence d’ailleurs par demander si le patient conduit encore. C’est logique : conduire exige mémoire opérationnelle, attention, jugement, orientation, capacité à réagir à l’imprévu et à respecter des consignes complexes. Un syndrome de Korsakoff significatif peut compromettre ces fonctions, parfois alors même que la personne se sent encore capable.
Il faut demander si le patient a conduit récemment, sur quels trajets, avec quel confort, et si des incidents ont été signalés : trajet oublié, difficulté à retrouver la voiture, sens interdit, freinage tardif, facture de réparation inexpliquée, contravention inhabituelle, refus d’un proche de monter avec lui. La conduite peut devenir un révélateur de gravité plus sensible que les tâches domestiques, car elle expose immédiatement autrui. Un patient qui se perd en voiture ou qui oublie sa destination ne devrait pas être considéré comme autonome dans sa vie quotidienne.
Même en l’absence de conduite, les transports méritent une évaluation. Le patient sait-il encore prendre le bus, lire un horaire, composter un ticket, descendre au bon arrêt, appeler un taxi, ou comprendre un changement d’itinéraire ? Les troubles mnésiques et exécutifs peuvent rendre ces tâches impossibles, conduisant à un isolement progressif. Cet isolement n’est pas un détail social ; il peut entraîner des rendez-vous manqués, des courses non faites, un défaut de renouvellement de traitement et une dépendance croissante.
Il faut aussi interroger la conscience du risque. Le patient reconnaît-il des difficultés de conduite ou au contraire les nie-t-il malgré des événements inquiétants ? Accepte-t-il de remettre ses clés ? Une opposition forte, associée à des incidents déjà survenus, aggrave la situation car elle réduit la possibilité de prévention. Dans le syndrome de Korsakoff, le défaut de conscience des troubles peut rendre ce sujet particulièrement conflictuel.
Enfin, le retentissement pratique doit être intégré à l’ensemble de l’évaluation. Une personne qui ne conduit plus mais dispose d’un réseau d’aide fiable, de livraisons et d’un accompagnement aux rendez-vous n’a pas le même niveau de gravité quotidienne qu’une personne qui persiste à conduire dangereusement ou qui, faute de mobilité, se retrouve privée de nourriture, de soins et de lien social. L’interrogatoire doit donc articuler déplacement, sécurité et compensation réelle.
Vérifier la gestion de l’argent, des factures et des démarches administratives
La gestion financière est un marqueur majeur de gravité, et elle doit être explorée sans détour. Les activités instrumentales comme la gestion des finances figurent parmi celles qui se dégradent précocement dans les troubles cognitifs. Dans un syndrome de Korsakoff, l’oubli des paiements, l’incapacité à comprendre les relevés, les dépenses incohérentes ou la vulnérabilité aux arnaques peuvent rapidement mettre le patient en danger matériel.
Il faut demander qui gère l’argent au quotidien : retraits, paiement des courses, loyer, électricité, téléphone, assurances, impôts, mutuelle. Le patient sait-il encore faire l’appoint, utiliser une carte bancaire, se souvenir de son code, vérifier un ticket, reconnaître une dépense inhabituelle ? A-t-il déjà payé plusieurs fois la même chose, oublié une facture importante, donné de l’argent sans raison claire, ou perdu sa carte ? Ces éléments sont souvent tus par honte, mais ils sont extrêmement révélateurs.
Le courrier non ouvert est un signe simple mais puissant. Une pile d’enveloppes, des relances, des coupures imminentes, des rendez-vous administratifs manqués ou des dossiers incomplets signalent une incapacité à traiter l’information et à agir en temps utile. À domicile, cette désorganisation administrative a des conséquences très concrètes : rupture de droits, dettes, interruption de services, retard de soins, impossibilité de financer l’aide nécessaire.
Il faut aussi interroger la susceptibilité aux abus. Le patient répond-il à des appels commerciaux ? Signe-t-il sans comprendre ? Laisse-t-il entrer n’importe qui ? A-t-il déjà donné ses coordonnées bancaires ? Les troubles de mémoire et de jugement, associés au maintien seul à domicile, créent ici un risque élevé. Un patient sévèrement atteint peut conserver une sociabilité apparente tout en devenant incapable de protéger ses intérêts matériels.
Enfin, la question n’est pas seulement « gère-t-il encore ? », mais « à quel prix et avec quelle fiabilité ? ». Si un proche doit vérifier chaque facture, rappeler chaque échéance, bloquer la carte ou surveiller le compte, l’autonomie financière n’existe déjà plus vraiment. Cette perte d’autonomie instrumentale doit être intégrée pleinement dans l’évaluation de gravité du syndrome à domicile.
Évaluer les consommations d’alcool et les autres comportements à risque
Comme le syndrome de Wernicke-Korsakoff est étroitement lié à une carence en thiamine fréquemment associée à un trouble lié à l’usage d’alcool, l’évaluation du quotidien doit impérativement inclure les consommations actuelles. Le NIAAA rappelle que le syndrome résulte de lésions cérébrales associées au trouble lié à l’usage d’alcool, combinées à une carence en vitamine B1, et qu’en cas d’alcoolisation sévère, la mauvaise nutrition favorise encore davantage le risque. Ignorer ce point reviendrait à passer à côté d’un déterminant majeur de la gravité et de l’évolution.
Il faut demander ce que le patient boit réellement, à quels moments, en quelle quantité, et avec quelles conséquences. Non pas de manière morale, mais clinique. Y a-t-il une consommation quotidienne ? Le matin ? À jeun ? Avec oubli des repas ? Le patient cache-t-il des bouteilles ? Sort-il seulement pour acheter de l’alcool ? Dépense-t-il une partie importante de ses ressources dans cette consommation ? Une reprise ou une poursuite importante de l’alcool à domicile est un facteur de gravité majeur, car elle entretient dénutrition, chutes, erreurs médicamenteuses, isolement et nouvelles décompensations.
Il faut également rechercher les comportements associés : oubli de manger quand il boit, confusion majorée après consommation, agressivité, somnolence, incapacité à ouvrir la porte aux aides, défaut de rendez-vous, chutes, non-observance thérapeutique. Un patient avec syndrome de Korsakoff et alcoolisation active cumule souvent plusieurs vulnérabilités, rendant le domicile beaucoup plus instable.
D’autres comportements à risque méritent aussi d’être explorés : tabagisme avec oubli d’extinction, usage inapproprié de somnifères, accumulation de médicaments, alimentation désorganisée, refus de soins, négligence corporelle, dépenses impulsives. Dans une situation de troubles cognitifs, ces conduites ne doivent pas être lues seulement comme des choix de mode de vie ; elles peuvent refléter une incapacité à se protéger et à hiérarchiser les priorités.
La question clé est celle de l’impact fonctionnel. Une consommation d’alcool occasionnelle n’a pas le même sens qu’une consommation qui efface les repas, empêche l’adhésion au traitement, favorise les chutes et déstabilise totalement la journée. Plus la conduite addictive perturbe les actes du quotidien, plus elle participe à la gravité globale du syndrome à domicile.
Mesurer l’organisation temporelle de la journée
L’organisation de la journée est un excellent révélateur de gravité. Un patient vivant à domicile peut sembler encore « tenir », mais si sa journée n’a plus de structure spontanée, cela témoigne souvent d’une atteinte importante des fonctions exécutives et de la mémoire. Il faut demander comment se déroule une journée type, du réveil au coucher, puis vérifier si ce récit est cohérent avec les observations de l’entourage. Se lève-t-il à une heure stable ? Prend-il un petit-déjeuner ? Se lave-t-il ? Sort-il ? Mange-t-il à midi ? Fait-il une sieste interminable ? Se couche-t-il trop tôt ? Reste-t-il en pyjama ? Oublie-t-il les repas ?
Ce qui compte ici, c’est la capacité à enchaîner les étapes sans aide permanente. Une personne encore capable d’exécuter un geste lorsqu’on le lui demande peut néanmoins être incapable d’initier seule les actions nécessaires. Elle attend qu’on lui dise de manger, de se laver, de sortir le courrier, de prendre ses médicaments. Cette perte d’initiative est un élément important de gravité à domicile, car elle conduit à une dépendance silencieuse si personne ne structure la journée.
Il faut aussi repérer la répétition stérile des activités. Le patient relit plusieurs fois la même revue, prépare plusieurs fois le même café, oublie qu’il a déjà déjeuné, ou refait la même question à intervalle court. Les Manuels MSD notent d’ailleurs que certaines personnes atteintes de syndrome de Korsakoff peuvent relire encore et encore un magazine aimé parce qu’elles ne se rappellent pas l’avoir déjà lu. Ces répétitions ne sont pas anecdotiques : elles montrent un fonctionnement quotidien dominé par l’amnésie récente plutôt que par un projet de journée cohérent.
La gestion des imprévus est également fondamentale. Si le soignant arrive plus tôt, si le repas est retardé, si un appareil tombe en panne, si le médecin modifie un rendez-vous, que se passe-t-il ? Un patient très atteint peut s’effondrer dès que la routine change, se mettre en échec sur des tâches pourtant réalisables dans un cadre rigide, ou devenir anxieux et confus. Cette dépendance extrême à la répétition doit être intégrée dans l’évaluation de gravité.
Enfin, l’inversion du rythme nycthéméral, la passivité extrême ou la somnolence doivent être notées. Les références générales sur le syndrome de Wernicke-Korsakoff mentionnent confusion et somnolence dans la phase aiguë, et certains patients gardent un fonctionnement ralenti ou désorganisé ensuite. Au domicile, une journée sans repères, faite d’oubli, d’inertie et d’attente passive, est souvent le signe qu’une autonomie suffisante n’existe plus sans étayage extérieur.
Explorer la vie sociale, les relations et la capacité à demander de l’aide
La vie sociale n’est pas un chapitre secondaire. Les recommandations HAS sur l’accompagnement à domicile incluent explicitement l’accompagnement à la vie sociale et les relations avec les proches aidants. Chez un patient atteint de syndrome de Korsakoff, la qualité des interactions sociales permet souvent de mieux comprendre la gravité réelle : certaines personnes gardent des échanges polis mais superficiels, tandis que d’autres s’isolent, répètent les mêmes propos, deviennent dépendantes d’un interlocuteur unique ou n’osent plus demander de l’aide.
Il faut demander qui le patient voit réellement dans la semaine. Reçoit-il des visites ? Téléphone-t-il ? Se souvient-il des appels reçus ? Peut-il entretenir une conversation qui tienne compte de ce qui a déjà été dit ? Un patient socialement préservé en apparence peut en réalité répéter les mêmes questions, oublier immédiatement les échanges et épuiser progressivement son entourage. La gravité ne se lit donc pas seulement dans la présence d’un lien social, mais dans sa qualité fonctionnelle.
La capacité à demander de l’aide est un point crucial. Le patient sait-il appeler lorsqu’il ne va pas bien, lorsqu’il n’a plus à manger, lorsqu’il est tombé, lorsqu’il a perdu ses clés, lorsqu’il ne comprend plus un courrier ? Ou bien reste-t-il passif, ne sachant plus qui contacter ni comment expliquer le problème ? Un maintien à domicile sûr suppose non seulement des compétences résiduelles, mais aussi la possibilité d’activer une aide en cas de difficulté. Si cette compétence manque, la situation est plus grave qu’il n’y paraît.
Il faut aussi apprécier l’isolement subi. Le patient sort-il moins parce qu’il se perd ? A-t-il cessé de voir des amis faute d’organisation ? Refuse-t-il les visites par honte de ses difficultés ? L’isolement est souvent un accélérateur de déclin pratique : moins de repères externes, moins de vérification des erreurs, moins de soutien alimentaire, moins de surveillance des incidents.
Enfin, les interactions avec les intervenants professionnels sont très instructives. Ouvre-t-il la porte ? Se souvient-il des horaires de passage ? Accepte-t-il l’aide ? Peut-il suivre une consigne simple donnée par un soignant ? Un patient qui oublie constamment les visites ou refuse l’entrée malgré un besoin manifeste présente une gravité élevée pour le maintien à domicile, même si son état physique paraît relativement stable.
Apprécier l’état du logement comme reflet du fonctionnement cognitif
L’état du logement constitue souvent un résumé très fidèle du niveau réel d’autonomie. Sans faire de jugement moral, il faut l’observer comme un document clinique. Cuisine en désordre extrême, vaisselle accumulée, aliments périmés, linge sale, odeurs, poubelles non sorties, objets égarés, lit non fait, salle de bain peu utilisée, chauffage mal réglé, éclairage insuffisant : chacun de ces éléments renseigne sur la capacité du patient à organiser, anticiper, initier et maintenir les tâches nécessaires au domicile. Les recommandations sur les troubles neurocognitifs à domicile insistent justement sur la prise en compte de l’environnement de la personne.
Il faut distinguer un logement simplement modeste ou encombré d’un logement désorganisé du fait du trouble cognitif. Par exemple, des denrées en double, des courses incohérentes, des papiers entassés sans tri, des appareils branchés inutilement, des objets importants rangés à des endroits improbables, des vêtements dans la cuisine ou des casseroles oubliées sur la plaque sont des indices plus spécifiques d’une atteinte fonctionnelle. Ils montrent que la mémoire et les fonctions exécutives ne permettent plus une gestion fiable de l’espace de vie.
L’environnement peut aussi révéler les compensations déjà mises en place : post-it partout, repères très visibles, numéros affichés, piluliers, alarmes, organisation simplifiée, étiquettes de portes. Ces aménagements ne sont pas négatifs en soi ; ils peuvent au contraire permettre un maintien à domicile plus sûr. Mais leur multiplication signale que la personne ne fonctionne plus sans soutien environnemental. Il faut donc en tenir compte dans l’évaluation de gravité.
L’absence d’entretien du logement doit être reliée à ses conséquences. Risque infectieux, risque de chute, mauvaise alimentation, refus des visites, détérioration du sommeil, difficultés d’accès aux sanitaires : ce n’est pas un simple problème domestique. Dans le syndrome de Korsakoff, le domicile peut devenir le lieu même où s’expriment le mieux l’amnésie, la passivité, la répétition et la perte de jugement.
Enfin, observer le logement permet parfois de détecter ce que le patient nie. Un patient affirme se laver régulièrement, mais la salle de bain ne montre aucun usage récent. Il dit cuisiner, mais les plaques sont couvertes de poussière. Il affirme lire son courrier, mais les enveloppes s’entassent. L’état matériel du domicile sert donc à confronter le récit aux faits, ce qui est particulièrement important en présence de fabulations ou d’une conscience limitée des troubles.
Mesurer le rôle réel des proches aidants et leur niveau d’épuisement
L’évaluation de gravité ne peut pas s’arrêter au seul patient. Les recommandations HAS rappellent l’importance centrale des proches aidants dans les parcours des personnes vivant à domicile avec un trouble neurocognitif. En pratique, la situation d’un patient atteint de syndrome de Korsakoff n’est jamais dissociable de la solidité du réseau qui l’entoure. Un même niveau de déficit n’aura pas les mêmes conséquences selon qu’il existe un aidant présent, organisé, coopérant et durable, ou au contraire un entourage épuisé, conflictuel ou éloigné.
Il faut donc demander qui intervient réellement, à quelle fréquence, pour quelles tâches, et avec quel ressenti. Le proche fait-il les courses, le ménage, la toilette, les papiers, les repas, les médicaments, les rendez-vous, les appels ? Depuis quand ? Tous les jours ? Sans relais ? Une situation dans laquelle tout repose sur une seule personne doit être considérée comme fragile, même si le domicile tient encore. Car la gravité ne concerne pas seulement l’état du patient au jour de l’entretien, mais aussi la soutenabilité du dispositif qui le maintient chez lui.
Il faut également rechercher les signes d’épuisement : fatigue, irritabilité, conflits, surveillance permanente, sommeil perturbé, peur de laisser le patient seul, renoncements personnels, détresse financière ou morale. Un aidant qui n’en peut plus peut continuer à « faire face » pendant quelque temps, masquant la gravité réelle de la situation. Pourtant, si cet aidant tombe malade, s’absente ou lâche prise, le maintien à domicile peut s’effondrer en quelques jours.
La qualité des informations fournies par l’aidant est elle aussi importante. Plus l’aidant est précis sur les incidents concrets, plus l’évaluation gagne en fiabilité. À l’inverse, un entourage qui minimise, culpabilise ou ne connaît pas le quotidien réel du patient laisse planer une grande incertitude. Dans le syndrome de Korsakoff, l’hétéro-évaluation est souvent indispensable en raison des troubles mnésiques et du défaut de conscience des troubles.
Enfin, il faut intégrer la coopération entre patient et aidant. Un patient qui accepte l’aide, suit les routines et tolère les adaptations peut parfois rester à domicile plus longtemps. En revanche, si le patient refuse, fugue, boit, cache des objets, nie les incidents et s’oppose sans cesse à l’aidant, la gravité pratique augmente fortement. L’évaluation à domicile doit donc toujours porter sur le binôme patient-entourage, et non sur le patient seul.
Repérer les signes d’alerte imposant une réévaluation rapide de la situation
Certains éléments du quotidien doivent faire considérer la situation comme sévère ou instable sans attendre d’autres preuves. Le premier est la combinaison d’un trouble mnésique important et d’un danger domestique déjà survenu : gaz oublié, plaque laissée allumée, chute non signalée, sortie avec perte de repères, erreurs de médicaments, ingestion ou consommation d’aliments périmés. Les outils de sécurité pour les troubles cognitifs insistent justement sur ces points parce qu’ils annoncent un risque élevé d’accident à domicile.
Le deuxième grand signal d’alerte est la dénutrition ou la poursuite d’une consommation d’alcool importante. Le syndrome de Wernicke-Korsakoff est directement associé à la carence en thiamine, à la mauvaise nutrition et au trouble lié à l’usage d’alcool. Un patient vivant seul, amaigri, oubliant de manger, continuant à boire, manquant ses traitements et chutant représente une situation de gravité élevée, à la fois cognitive, somatique et sociale.
Le troisième signal est l’absence de fiabilité du récit. Lorsqu’un patient fabule, minimise massivement ses difficultés, nie des événements objectivés et refuse l’aide, la marge d’erreur clinique devient importante. Or cette absence de conscience des troubles compromet tout projet de maintien à domicile sécurisé. On ne peut pas se reposer sur l’auto-évaluation pour compenser une telle situation.
Le quatrième est la défaillance de l’entourage. Même un patient relativement stable peut devenir très vulnérable si l’aidant principal est épuisé, absent ou dépassé. Les recommandations sur les troubles neurocognitifs à domicile soulignent la place centrale des aidants dans la qualité et la sécurité de la prise en charge. Une situation qui « tient » seulement grâce à un proche au bord de la rupture doit être considérée comme grave et précaire.
Enfin, certains tableaux doivent faire penser à une urgence ou à une nécessité de réévaluation médicale rapide : aggravation brutale, confusion aiguë, somnolence inhabituelle, troubles de l’équilibre nouveaux, vomissements, incapacité récente à se lever, réduction marquée des apports, ou comportement soudain très inhabituel. Le syndrome de Wernicke-Korsakoff relève d’une urgence médicale lorsqu’il est actif, et des modifications rapides peuvent signaler une complication, une dénutrition sévère, une intoxication ou un nouvel épisode aigu.
Comment formuler les questions de manière utile lors d’un entretien
La qualité de l’évaluation dépend beaucoup de la manière dont les questions sont posées. Les questions vagues donnent des réponses vagues. Pour apprécier la gravité d’un syndrome de Korsakoff à domicile, il faut privilégier les questions factuelles, courtes, centrées sur des événements récents et formulées de façon neutre. Par exemple : « Qui prépare le repas du soir ? », « Combien de fois êtes-vous tombé ce mois-ci ? », « Que s’est-il passé la dernière fois que vous avez fait des courses seul ? », « Qui remplit le pilulier ? », « Donnez-moi un exemple d’oubli qui vous a inquiété cette semaine. » Ce type d’approche permet de sortir des généralités rassurantes mais trompeuses.
Il faut aussi distinguer ce que le patient dit pouvoir faire, ce qu’il fait réellement, et ce qu’il fait de façon sûre. Une personne peut dire : « Je cuisine », alors qu’elle réchauffe un plat. Elle peut dire : « Je sors », alors qu’elle descend simplement devant l’immeuble. Elle peut dire : « Je prends mes médicaments », alors qu’un proche les lui apporte chaque jour. Le clinicien doit donc reformuler : « Qu’avez-vous cuisiné hier ? », « Où êtes-vous allé seul pour la dernière fois ? », « À quelle heure avez-vous pris vos comprimés ce matin ? » Les réponses concrètes sont bien plus informatives que les capacités déclarées.
L’entretien doit idéalement inclure un proche ou un professionnel du domicile. La checklist de sécurité de l’Alzheimer’s Association recommande de consulter aussi un membre de la famille, un ami ou un aidant, car le jugement, la mémoire et les capacités cognitives diminuées peuvent altérer la fiabilité du récit du patient. Dans le syndrome de Korsakoff, cet appui est souvent indispensable. Il permet de vérifier les oublis, les incidents et la réalité des compensations en place.
Il est utile également de balayer la semaine plutôt qu’une seule journée. Une journée « réussie » peut masquer une incapacité chronique. Il faut donc explorer la répétition : combien de fois les repas sont-ils oubliés, combien de prises médicamenteuses sont manquées, combien de sorties se terminent mal, combien de fois l’aidant doit-il rappeler les mêmes choses ? La gravité se mesure dans la fréquence des défaillances, pas seulement dans leur existence.
Enfin, les questions doivent toujours déboucher sur une appréciation pratique : faut-il une aide ponctuelle, quotidienne, pluriquotidienne, une surveillance constante, ou le domicile n’est-il plus sûr ? L’entretien n’est pas un simple inventaire de symptômes ; il vise à situer la personne sur un continuum allant d’une autonomie partiellement compensée à une dépendance incompatible avec une vie seul à domicile.
Synthèse pratique des éléments du quotidien à investiguer en priorité
Pour établir la gravité d’un syndrome de Korsakoff chez un patient vivant encore à domicile, il faut retenir une idée centrale : la gravité n’est pas proportionnelle au nombre de plaintes exprimées, mais au degré de désorganisation concrète et de danger dans la vie réelle. Les troubles de mémoire récente, l’incapacité à apprendre, les fabulations possibles et la mauvaise conscience des troubles peuvent donner une image faussement rassurante si l’on ne questionne pas méthodiquement les faits.
Les domaines les plus discriminants sont l’alimentation réelle, la prise des médicaments, la sécurité domestique, les chutes, le repérage spatial, la gestion financière, la conduite, la structuration de la journée et la nécessité d’une aide humaine cachée. Les outils de sécurité et les recommandations sur l’accompagnement des personnes ayant un trouble neurocognitif à domicile convergent sur ces dimensions : actes essentiels, activités instrumentales, environnement, aidants et risques immédiats.
Plus précisément, la situation devient particulièrement préoccupante lorsque plusieurs éléments sont associés : oublis répétés avec conséquences, incidents de sécurité déjà survenus, dénutrition, consommation d’alcool active, refus d’aide, isolement, chutes, erreurs médicamenteuses, désorientation et entourage épuisé. Ce n’est pas un seul item qui fait la gravité, mais leur accumulation et leur retentissement sur la possibilité de vivre chez soi sans exposition majeure au danger.
À l’inverse, certains patients peuvent encore rester à domicile si un cadre stable existe : aides fiables, environnement sécurisé, supervision médicamenteuse, repas organisés, repères simples, entourage présent et coopération du patient. L’évaluation doit donc toujours articuler les déficits et les compensations. Un domicile tenu à bout de bras n’est pas synonyme d’autonomie conservée ; c’est parfois au contraire le signe d’une gravité déjà importante mais momentanément contenue.
En pratique, le bon interrogatoire est celui qui transforme un diagnostic abstrait en cartographie précise du risque quotidien. Qui nourrit ? Qui protège ? Qui compense ? Qu’est-ce qui met en danger ? Qu’est-ce qui n’est plus fait ? Qu’est-ce qui n’est plus fait sans rappel ? Qu’est-ce qui devient impossible dès qu’un imprévu survient ? C’est par ces questions très concrètes que l’on apprécie au mieux la gravité du syndrome de Korsakoff chez un patient vivant encore à domicile.
Repères d’évaluation du maintien à domicile chez un patient atteint de syndrome de Korsakoff
| Domaine à questionner | Questions très concrètes à poser | Ce qui évoque une gravité modérée | Ce qui évoque une gravité élevée |
|---|---|---|---|
| Mémoire récente | Se souvient-il du repas, d’un appel, d’une consigne donnée dans la matinée ? | Oublis fréquents mais compensés par notes ou rappels | Oublis constants avec répétition, impossibilité d’apprendre du neuf |
| Alimentation | Qui achète, prépare et surveille les repas ? Que mange-t-il réellement sur 3 jours ? | Repas irréguliers, aide ponctuelle nécessaire | Oublis de manger, frigo vide ou périmé, amaigrissement, alcool prioritaire |
| Médicaments | Qui prépare le pilulier ? Oublie-t-il ou double-t-il des prises ? | Rappels nécessaires, supervision partielle | Erreurs répétées, refus d’aide, incapacité à suivre une modification |
| Sécurité domestique | A-t-il oublié le gaz, le four, le robinet, des appareils chauds ? | Quelques oublis sans incident majeur | Incidents déjà survenus, absence de conscience du danger |
| Chutes et marche | Est-il tombé ? Se relève-t-il seul ? Peut-il alerter ? | Instabilité avec aide technique ou surveillance | Chutes répétées, vit seul, temps au sol possible, marche très précaire |
| Repérage | Se perd-il dans le quartier ou dans l’immeuble ? | Besoin d’accompagnement pour certains trajets | Errance, sorties inopinées, impossibilité de retrouver son chemin |
| Gestion financière | Paie-t-il encore ses factures ? Ouvre-t-il son courrier ? | Aide pour les démarches complexes | Impayés, courrier accumulé, dépenses incohérentes, vulnérabilité aux abus |
| Hygiène et habillage | Se lave-t-il complètement et régulièrement ? Change-t-il de vêtements ? | Rappels nécessaires, négligence ponctuelle | Hygiène très dégradée, vêtements sales répétés, incapacité à séquencer les gestes |
| Organisation de la journée | Sa journée est-elle structurée spontanément ? | Besoin d’un cadre simple | Journée vide, passivité, répétitions stériles, désorganisation dès l’imprévu |
| Alcool et comportements à risque | Boit-il encore ? À quels moments ? Avec quels effets ? | Consommation ponctuelle surveillée | Alcool quotidien, oubli des repas, chutes, non-observance, refus de soins |
| Aides humaines | Qui intervient vraiment et combien de fois ? | Aide régulière compatible avec la situation | Dépendance cachée majeure, aidant unique épuisé, absence de relais |
| Possibilité d’alerte | Sait-il appeler un proche ou les secours ? Utilise-t-il le téléphone ? | Appels possibles avec rappel | Incapacité à demander de l’aide en cas de chute, malaise ou problème |
FAQ
Quels oublis du quotidien sont les plus préoccupants chez un patient atteint de syndrome de Korsakoff vivant à domicile ?
Les oublis les plus préoccupants sont ceux qui ont une conséquence directe sur la sécurité ou la santé : oublier d’éteindre une plaque, de fermer une porte, de boire, de manger, de prendre ou d’arrêter un médicament, d’aller à un rendez-vous important, ou de retrouver son chemin. Les oublis avec répétition à très court terme sont également très évocateurs d’une atteinte sévère de la mémoire récente.
Pourquoi ne faut-il pas se fier uniquement au discours du patient ?
Parce que le syndrome de Korsakoff peut associer amnésie récente, difficulté à apprendre et fabulations. Le patient peut donc tenir une conversation cohérente tout en donnant un récit inexact de sa journée, de ses capacités ou de ses incidents. L’évaluation doit être recoupée avec l’entourage et avec des faits observables.
La capacité à se laver et à s’habiller suffit-elle pour dire qu’un patient peut rester seul à domicile ?
Non. Les actes de base peuvent parfois rester partiellement conservés alors que les activités instrumentales sont déjà très dégradées. Un patient peut encore se déplacer, manger seul ou s’habiller, tout en étant incapable de gérer les courses, les médicaments, les factures, les repas ou la sécurité domestique.
Pourquoi l’alimentation est-elle un point aussi important dans cette maladie ?
Parce que le syndrome de Wernicke-Korsakoff est lié à une carence sévère en thiamine, souvent associée à une mauvaise nutrition et à l’alcool. À domicile, il faut donc vérifier si la personne mange réellement, assez, régulièrement, et dans des conditions sûres. Une alimentation défaillante est à la fois un signe de perte d’autonomie et un facteur d’aggravation somatique.
Quelles questions poser à la famille pour évaluer la gravité ?
Il faut demander des exemples précis et récents : trois oublis inquiétants de la semaine, le dernier incident domestique, la dernière chute, qui prépare les repas, qui gère les médicaments, qui paie les factures, si le patient se perd, s’il boit encore, s’il ouvre la porte aux aides, et combien de fois l’aidant doit répéter les mêmes consignes. Les exemples concrets sont bien plus utiles qu’une impression générale.
Le fait de vivre seul aggrave-t-il automatiquement la situation ?
Vivre seul n’est pas automatiquement synonyme de gravité maximale, mais cela augmente fortement le risque lorsqu’il existe déjà des oublis importants, des incidents domestiques, des chutes, des erreurs médicamenteuses ou des problèmes de repérage. L’absence de tiers pour repérer et corriger les erreurs rend toute défaillance plus dangereuse.
À partir de quand faut-il considérer que le maintien à domicile devient très fragile ?
Lorsque plusieurs marqueurs se cumulent : oubli des repas, alcoolisation persistante, erreurs de traitement, chutes, incidents de cuisine, désorientation, courrier non géré, refus d’aide, récit peu fiable et aidant épuisé. La gravité n’est pas seulement liée au déficit cognitif pur, mais au retentissement concret et à l’insuffisance des compensations en place.
Quels éléments doivent faire demander une réévaluation médicale rapide ?
Une aggravation brutale, une confusion aiguë, une somnolence inhabituelle, des troubles de l’équilibre nouveaux, une chute répétée, une dénutrition visible, une incapacité récente à gérer les gestes de base ou une poursuite importante de l’alcool avec retentissement fonctionnel doivent conduire à une réévaluation rapide. Le syndrome de Wernicke-Korsakoff peut relever d’une urgence médicale, surtout en cas d’évolution récente ou de complication.