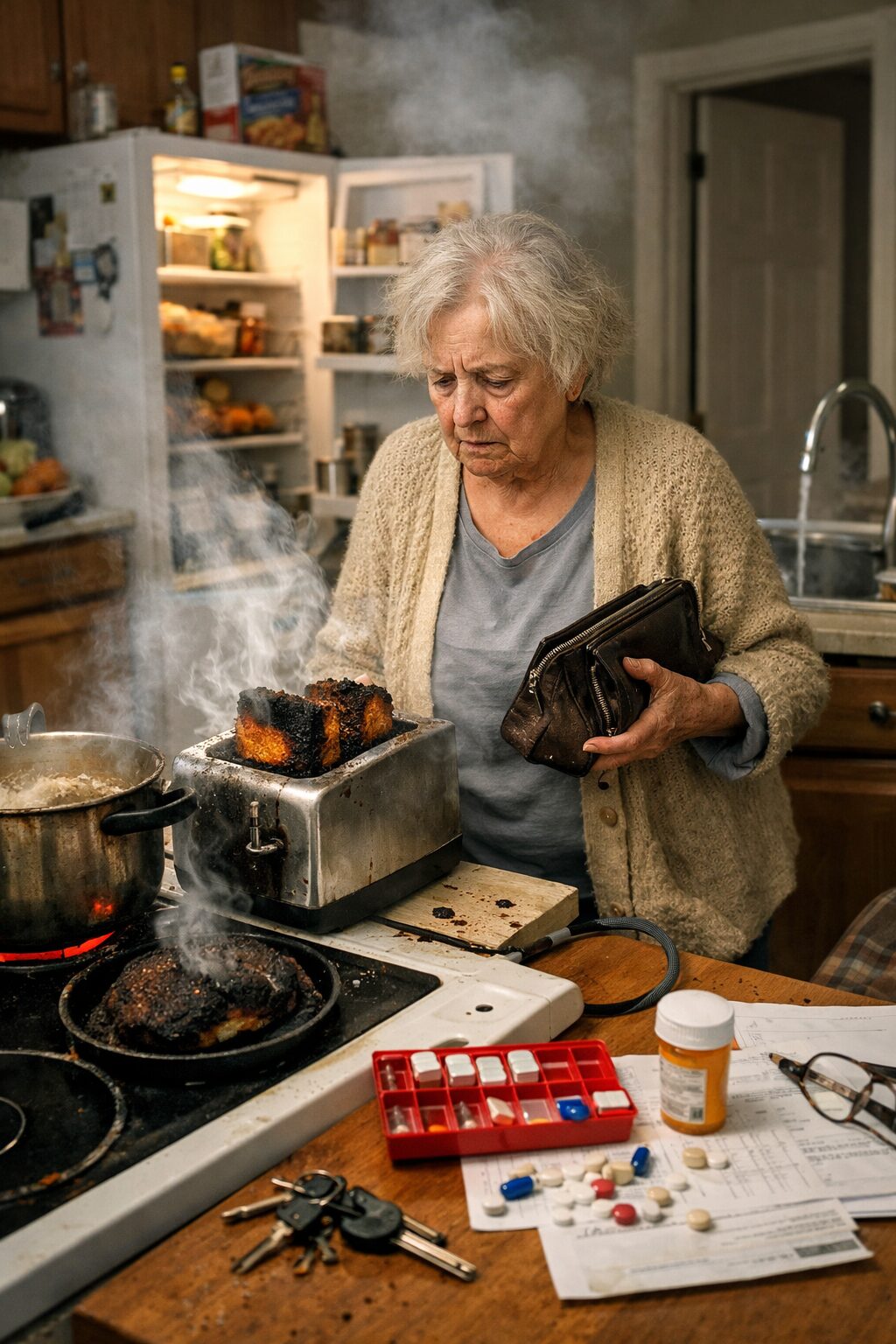Comprendre ce que signifie un retentissement majeur sur la sécurité au domicile
Les troubles mnésiques ne deviennent pas préoccupants uniquement lorsqu’une personne égare ses lunettes, oublie un rendez-vous ou repose deux fois la même question dans la journée. Ce type d’oubli peut déjà justifier une vigilance, mais il ne signe pas à lui seul un danger majeur à domicile. Le véritable tournant apparaît lorsque les oublis, les erreurs de reconnaissance, les confusions ou les défauts de jugement commencent à exposer la personne ou son entourage à un risque concret d’accident, d’intoxication, d’incendie, de chute, de fugue, de maltraitance involontaire ou de rupture des soins.
Parler d’un retentissement majeur sur la sécurité au domicile revient donc à poser une question simple : les troubles de mémoire ont-ils cessé d’être seulement gênants pour devenir dangereux ? Dès qu’un comportement domestique laisse penser que la personne ne peut plus anticiper un risque, s’en souvenir, le corriger ou demander de l’aide à temps, on sort du registre de l’oubli banal pour entrer dans celui de la mise en danger.
Cette bascule est importante, car beaucoup de proches minimisent les premiers signes graves. Ils les interprètent comme de la distraction, de la fatigue, de l’entêtement, de la négligence ou du vieillissement normal. Or certains comportements, surtout lorsqu’ils se répètent, constituent des indicateurs très précis d’une perte d’autonomie qui touche déjà les gestes essentiels de la vie quotidienne. Il ne s’agit plus seulement d’un trouble de confort, mais d’un trouble qui compromet l’usage sécurisé de la cuisine, des médicaments, des appareils électriques, de la salle de bain, des portes d’entrée, des moyens de communication et même des règles élémentaires de prudence.
Le danger est d’autant plus important que la personne concernée peut paraître longtemps convaincante. Elle peut tenir une conversation cohérente, connaître son nom, reconnaître son logement et pourtant être incapable de gérer une casserole sur le feu, de prendre correctement un traitement ou de comprendre qu’une fuite d’eau ou de gaz exige une réaction immédiate. Cette dissociation entre apparence de normalité et incapacité pratique est fréquente. C’est aussi l’une des raisons pour lesquelles les situations à risque durent parfois des semaines avant d’être identifiées.
Dans le cadre domestique, un retentissement majeur sur la sécurité se manifeste rarement par un seul oubli spectaculaire. Il s’exprime plutôt par une accumulation de comportements précis : laisser cuire sans surveillance, confondre des produits ménagers avec des aliments, ouvrir à n’importe qui, débrancher des dispositifs essentiels, sortir la nuit sans raison, oublier un robinet ouvert, se tromper de comprimés, ne plus savoir utiliser un téléphone en cas d’urgence, ou encore nier des incidents qui ont pourtant eu lieu le jour même. C’est leur répétition, leur gravité, leur variété et l’absence de prise de conscience qui doivent alerter.
Le domicile est un lieu particulier parce qu’il donne une illusion de maîtrise. La personne s’y sent chez elle, dans ses habitudes, avec des objets familiers. Pourtant, lorsque la mémoire récente, l’orientation, l’attention et les fonctions exécutives se dégradent, cet environnement familier peut devenir trompeur. La cuisine, la salle de bain, l’escalier, les clés, les médicaments, les prises électriques et les appareils ménagers demandent tous des séquences d’actions sûres. Dès que la personne ne parvient plus à les enchaîner correctement, le logement se transforme en espace à haut risque.
Il faut également souligner que les troubles mnésiques n’agissent pas seuls. Le plus souvent, ils s’accompagnent de difficultés à planifier, à juger une situation, à reconnaître le danger, à estimer le temps qui passe, à comprendre des consignes ou à se souvenir qu’un geste a déjà été effectué. C’est pourquoi certains comportements ont une valeur d’alerte particulièrement forte. Ils ne révèlent pas seulement un oubli, mais une atteinte globale du fonctionnement sécuritaire au quotidien.
Repérer ces comportements ne consiste pas à surveiller la personne de manière intrusive ou infantilisante. Il s’agit au contraire d’objectiver le niveau de risque afin de protéger la personne sans attendre l’accident grave. En pratique, plus le comportement menace la vie, l’intégrité physique ou la continuité des soins, plus il signale un retentissement majeur. Lorsqu’un proche commence à se demander s’il est encore prudent de laisser la personne seule quelques heures, la question mérite déjà une évaluation sérieuse.
Enfin, il est essentiel de comprendre qu’une personne atteinte de troubles mnésiques peut ne pas se plaindre. Elle peut même affirmer qu’elle gère tout parfaitement. L’absence de demande d’aide ne rassure donc pas. Ce sont les comportements observables qui doivent guider l’appréciation. La sécurité à domicile ne dépend pas de l’intention de bien faire, mais de la capacité réelle à effectuer les bons gestes au bon moment, à éviter les conduites dangereuses et à réagir de façon appropriée en cas d’imprévu.
Les grands critères qui permettent de reconnaître un niveau de danger élevé
Pour savoir si les troubles mnésiques ont déjà un retentissement majeur sur la sécurité à domicile, plusieurs critères concrets peuvent être utilisés. Ils permettent de distinguer un oubli occasionnel d’un dysfonctionnement dangereux et structurel.
Le premier critère est la répétition. Un oubli isolé peut arriver à tout le monde. En revanche, lorsqu’une personne laisse régulièrement une plaque allumée, oublie fréquemment ses médicaments, égare systématiquement ses clés en tentant de sortir ou se trompe souvent de produit dans la cuisine, il ne s’agit plus d’un incident banal. La répétition signale une altération durable qui expose à un risque récurrent.
Le deuxième critère est la gravité potentielle. Certains comportements ont un pouvoir de nuisance immédiat. C’est le cas des erreurs liées au gaz, à l’électricité, à l’eau chaude, aux médicaments, à l’ouverture de la porte à des inconnus, à la déambulation nocturne ou à l’impossibilité d’appeler à l’aide. Même si l’accident n’a pas encore eu lieu, le simple fait que ce type de comportement survienne suffit à considérer la situation comme sérieuse.
Le troisième critère est l’absence de prise de conscience. Une personne qui oublie une casserole sur le feu mais comprend immédiatement le danger, accepte de ne plus cuisiner seule et demande de l’aide n’est pas dans la même situation qu’une personne qui nie les faits, recommence le lendemain et rejette toute adaptation. Le déni du risque est un facteur aggravant majeur, car il rend la prévention difficile.
Le quatrième critère est la perte de capacité à corriger l’erreur. Le danger augmente fortement quand la personne ne se rend pas compte qu’elle a commis une erreur, ne sait pas comment la réparer ou aggrave la situation en essayant de la rectifier. Par exemple, une personne qui renverse de l’huile chaude et tente de nettoyer immédiatement sans couper le feu, ou qui déclenche une fuite d’eau sans réussir à fermer le robinet, est déjà dans une zone de vulnérabilité importante.
Le cinquième critère est l’extension du trouble à plusieurs domaines du domicile. Si les comportements à risque concernent à la fois la cuisine, les traitements, l’hygiène, les sorties, les appels téléphoniques et la gestion des objets dangereux, il ne s’agit plus d’une difficulté ponctuelle limitée à une tâche complexe. On observe alors une atteinte plus globale de la capacité à vivre seul en sécurité.
Le sixième critère est la nécessité d’une supervision active. Lorsque la personne ne peut plus être laissée seule pour cuisiner, prendre son traitement, se doucher, ouvrir la porte, gérer ses déplacements ou utiliser des appareils courants, cela indique déjà un niveau de dépendance incompatible avec une autonomie domestique complète. La question n’est plus seulement de savoir si la personne a des oublis, mais si elle a besoin d’une présence ou d’un contrôle pour éviter un dommage.
Le septième critère est l’existence d’incidents évités de justesse. Une casserole brûlée, un début de chute dans la salle de bain, une errance rattrapée par un voisin, des médicaments doublés sans conséquence immédiate, un robinet oublié mais repéré à temps, un appareil chauffant laissé branché toute la nuit : tous ces événements doivent être considérés comme des quasi-accidents. Ils ont une forte valeur prédictive. Attendre l’accident majeur pour conclure à une insécurité du domicile serait une erreur.
Le huitième critère est la désorganisation temporelle. Beaucoup de gestes domestiques sûrs reposent sur la mémoire du “déjà fait” ou du “pas encore fait”. Ai-je pris mon traitement ? Ai-je éteint le four ? Ai-je fermé la porte ? Ai-je mangé ? Ai-je fait chauffer quelque chose ? Quand cette mémoire opératoire disparaît, les routines essentielles deviennent instables et dangereuses. Une personne peut répéter un acte à risque ou, au contraire, ne pas effectuer un geste indispensable.
Le neuvième critère est l’incapacité à gérer l’imprévu. Un environnement domestique n’est jamais totalement stable. Une sonnette retentit, une alarme se déclenche, un objet tombe, une casserole déborde, un appel arrive, l’électricité saute, un voisin frappe à la porte. Lorsque la personne ne comprend plus comment hiérarchiser la situation, se focalise sur un détail, oublie l’action principale en cours ou se fige, le domicile devient dangereux même si les habitudes sont globalement conservées.
Le dixième critère est l’inversion du rapport aidant-aidé. Lorsque les proches passent leur temps à vérifier, compenser, ranger, fermer, sécuriser, rappeler, cacher, corriger et réparer ce que la personne a fait ou oublié de faire, ils ne sont plus dans l’aide ponctuelle mais dans une suppléance de sécurité. Ce basculement montre que le logement n’est plus maîtrisé par son occupant de manière suffisamment fiable.
Ces critères n’ont pas vocation à culpabiliser. Ils servent à objectiver une réalité souvent floue. Plus ils sont nombreux, plus la probabilité d’un retentissement majeur sur la sécurité au domicile est élevée. Et lorsqu’un seul comportement met directement en jeu un risque vital, une réaction rapide s’impose, même si par ailleurs la personne semble encore autonome sur d’autres plans.
Les signes majeurs dans la cuisine, souvent les plus révélateurs
La cuisine est l’un des premiers lieux où les troubles mnésiques deviennent visibles sous une forme dangereuse. Elle combine en effet chaleur, lames, appareils électriques, gaz, temporalité, séquences d’actions, vigilance et jugement. Une personne peut encore faire illusion dans la conversation tout en étant incapable de cuisiner sans risque.
Le comportement le plus inquiétant est le fait de laisser une plaque, un four ou un gaz allumé après utilisation. Ce signe est particulièrement grave lorsqu’il se répète ou lorsque la personne nie l’avoir fait. L’oubli d’extinction expose à l’incendie, à l’intoxication et aux brûlures. Si un proche retrouve plusieurs fois une plaque chaude, un torchon carbonisé, une casserole vide sur le feu ou une odeur de brûlé dans le logement, il faut considérer que la sécurité domestique est déjà sévèrement compromise.
Un autre comportement d’alerte fort est la mise en cuisson sans surveillance puis l’abandon de la préparation. La personne peut démarrer un plat, quitter la cuisine pour répondre au téléphone, aller ouvrir la porte, changer de pièce, puis oublier complètement ce qu’elle faisait. Plus la personne a du mal à rester centrée sur une tâche, plus ce risque augmente. Ce signe a d’autant plus de valeur qu’il témoigne non seulement d’un oubli, mais aussi d’une incapacité à maintenir l’attention sur une activité potentiellement dangereuse.
La confusion entre objets de cuisine et objets inadaptés est également très révélatrice. Par exemple, mettre un ustensile en plastique sur une plaque chaude, déposer un contenant non compatible au four, placer du métal dans un micro-ondes, ranger un aliment périssable dans un placard au lieu du réfrigérateur, ou tenter de cuire un emballage fermé. Ce type d’erreur signale souvent un trouble plus profond que la simple distraction, car il traduit une perte des repères pratiques habituels.
La confusion entre produits alimentaires et produits non alimentaires constitue un signal de gravité majeure. Utiliser un produit ménager à la place de l’huile, mettre du liquide vaisselle dans une préparation, boire un liquide qui n’est pas destiné à la consommation, conserver des aliments altérés sans percevoir le problème ou manger des denrées périmées parce qu’on a oublié depuis quand elles sont ouvertes représente un risque important d’intoxication ou de malaise.
L’incapacité à gérer les étapes d’une recette simple est aussi très parlante. Une personne qui préparait autrefois des repas sans difficulté peut soudain ne plus savoir dans quel ordre procéder, saler plusieurs fois, oublier qu’un ingrédient a déjà été ajouté, recommencer le même geste, interrompre la cuisson puis relancer une autre préparation sans logique. La désorganisation devient préoccupante lorsque la personne ne s’en aperçoit pas et quand cette confusion l’expose à des équipements dangereux.
On doit aussi s’alarmer lorsqu’une personne tente de “rattraper” une erreur de façon dangereuse. Par exemple, verser de l’eau sur une poêle contenant de l’huile brûlante, saisir un récipient chaud sans protection, essuyer une plaque encore allumée, chercher un objet tombé derrière une flamme, ou manipuler un appareil électrique avec les mains mouillées. Ici, le trouble mnésique s’articule souvent à une altération du jugement immédiat.
Le stockage anarchique ou incohérent dans la cuisine a également une forte valeur d’alerte. Retrouver des couteaux dans le réfrigérateur, des aliments dans le four éteint, des emballages vides conservés comme s’ils étaient pleins, des denrées périmées accumulées depuis des semaines, ou des objets inflammables près des plaques témoigne d’une désorganisation qui déborde la simple mémoire des courses. C’est un signe que la personne ne contrôle plus correctement son environnement.
L’oubli répété de manger, suivi parfois d’épisodes de double repas rapprochés, représente aussi un indicateur important. Il expose à la dénutrition, aux hypoglycémies, à la fatigue, à la confusion accrue et à un mauvais équilibre des traitements. Une personne qui ne sait plus si elle a déjeuné, qui remet plusieurs fois la table pour elle seule, ou qui affirme ne pas avoir mangé alors qu’une assiette sale vient d’être retrouvée, présente déjà une atteinte du quotidien susceptible d’avoir des conséquences sécuritaires indirectes mais majeures.
Le fait de cacher des aliments, de les déplacer de manière inappropriée ou de soupçonner qu’on les lui vole peut, dans certains cas, compliquer encore la sécurité. Ces comportements peuvent conduire à la consommation de produits périmés, à l’encombrement du logement, à des tensions avec les proches et à une rupture de l’aide. Quand la personne ne supporte plus qu’on touche à son frigo ou à ses réserves, la surveillance devient plus difficile, alors même que les risques augmentent.
La peur injustifiée des appareils ou, à l’inverse, leur utilisation impulsive sans compréhension, doit également attirer l’attention. Certaines personnes n’osent plus utiliser leur bouilloire mais mettent le four en marche sans raison, ou allument plusieurs équipements en même temps sans savoir pourquoi. Cette instabilité comportementale signifie que le domicile n’est plus utilisé selon des routines sûres.
En résumé, les comportements culinaires qui attestent le plus clairement d’un retentissement majeur sont ceux qui exposent directement à l’incendie, à la brûlure, à l’intoxication, à la dénutrition ou à la contamination alimentaire. Dès qu’un proche n’est plus rassuré à l’idée de laisser la personne préparer un repas seule, la question de la sécurité à domicile est déjà posée avec acuité.
Les erreurs autour des médicaments, un marqueur de gravité immédiate
La gestion des médicaments est l’un des domaines où les troubles mnésiques prennent le plus rapidement une dimension médicale et sécuritaire. Le domicile peut rester apparemment ordonné, la personne correctement habillée, mais si elle ne sait plus prendre son traitement de manière fiable, les conséquences peuvent être lourdes : surdosage, sous-dosage, interactions, aggravation d’une maladie chronique, chute, confusion, hospitalisation.
Le signe le plus classique est la double prise, souvent parce que la personne ne se souvient plus avoir déjà pris ses comprimés. Elle raisonne alors de manière apparemment logique : “Je ne m’en souviens pas, donc je ne les ai pas pris.” Ce mécanisme est particulièrement dangereux pour les somnifères, les traitements cardiovasculaires, les anticoagulants, l’insuline, certains antidouleurs ou tout médicament ayant une marge thérapeutique étroite. Une simple répétition de ce type d’erreur suffit à considérer la situation comme sérieuse.
À l’inverse, l’oubli total de prise est tout aussi préoccupant, surtout lorsqu’il concerne des traitements indispensables. Une personne qui omet régulièrement ses comprimés pour le cœur, son traitement du diabète, sa tension, son traitement antiépileptique ou tout médicament essentiel peut sembler “aller bien” pendant quelques jours, alors qu’elle s’expose à une décompensation grave. Le danger est majoré si elle affirme prendre correctement ses médicaments alors que les piluliers restent pleins.
Un comportement très révélateur est la prise désorganisée. La personne ouvre plusieurs boîtes, mélange les plaquettes, prend “au hasard”, confond matin et soir, avale un médicament au mauvais moment de la journée, ou reproduit le schéma d’un ancien traitement qui n’est plus d’actualité. Ce type d’erreur ne relève pas seulement d’un défaut de mémoire. Il montre souvent que la logique même du traitement n’est plus comprise ni maîtrisée.
Le rangement incohérent des médicaments doit également alerter. Retrouver des comprimés hors de leur boîte, des boîtes mélangées dans plusieurs pièces, des ordonnances anciennes utilisées comme référence, des médicaments périmés conservés sans distinction, ou des piluliers partiellement remplis mais sans cohérence indique que la personne n’a plus une gestion sécurisée de ses traitements.
La confusion entre médicament et autre produit est rare mais très grave. Il peut s’agir d’avaler un comprimé destiné à quelqu’un d’autre, de prendre un complément alimentaire comme s’il remplaçait un traitement, ou d’utiliser plusieurs fois un médicament “parce qu’il soulage”, sans se rappeler qu’il a déjà été pris. Chez une personne souffrant de troubles mnésiques, cette absence de traçabilité est un signal majeur de vulnérabilité.
Le refus d’aide au nom d’une autonomie fictive est un facteur aggravant. Certaines personnes s’opposent au pilulier, à l’intervention d’un proche ou d’une infirmière, tout en commettant régulièrement des erreurs. La difficulté n’est plus seulement cognitive ; elle devient aussi relationnelle et décisionnelle. Lorsque la personne n’a plus conscience de son incapacité à sécuriser son traitement, le maintien à domicile nécessite souvent un cadre plus structuré.
L’oubli de la finalité des médicaments est un autre signe important. La personne peut demander à quoi sert chaque comprimé sans retenir la réponse, croire qu’un traitement n’est plus utile parce qu’elle “va mieux”, ou arrêter spontanément un médicament car elle pense l’avoir terminé. Cette perte du sens thérapeutique augmente le risque de non-observance et rend les adaptations médicales plus difficiles.
Il faut aussi être attentif aux comportements de compensation inefficaces. Certaines personnes notent leurs prises, mais oublient de regarder leur note. D’autres utilisent un pilulier sans se souvenir du jour correspondant. D’autres encore déplacent les comprimés “pour mieux les voir”, puis ne savent plus ce qui a été pris. Ces pseudo-stratégies peuvent donner une impression de maîtrise, alors qu’elles masquent une perte de sécurité réelle.
L’incapacité à réagir face à un effet indésirable ou à une erreur constitue un autre marqueur fort. Si la personne se sent mal après une prise et ne sait pas quoi faire, oublie d’appeler, ne reconnaît pas qu’elle a pris trop de comprimés, ou continue malgré un malaise, le niveau de risque est déjà élevé.
Enfin, le danger devient critique quand aucune vérification externe n’existe. Une personne seule, avec plusieurs traitements, présentant des oublis récents et un historique d’erreurs médicamenteuses, cumule des facteurs de risque majeurs. Dans ce contexte, la sécurité à domicile ne peut plus être évaluée uniquement sur l’apparence générale d’autonomie.
Les comportements dans la salle de bain et les toilettes qui signalent une perte de sécurité
La salle de bain est un espace domestique particulièrement accidentogène, y compris chez des personnes sans trouble cognitif. Lorsqu’une atteinte mnésique s’ajoute, les risques augmentent fortement : chute, brûlure, noyade, défaut d’hygiène, mauvaise gestion de l’incontinence, mauvais usage de produits chimiques, impossibilité d’appeler à l’aide.
Le premier comportement à surveiller est l’oubli de fermer l’eau, qu’il s’agisse d’un robinet, d’une douche ou d’un bain. Ce signe a une portée sécuritaire évidente. Il peut provoquer un dégât des eaux, une chute sur sol mouillé, une brûlure si l’eau est très chaude ou une consommation d’eau anormalement prolongée sans prise de conscience. Quand cet oubli se répète, il ne s’agit plus d’une distraction, mais d’une altération du contrôle des actes domestiques.
Le bain laissé couler puis oublié constitue un signal encore plus grave. Il expose à l’inondation mais aussi à la mise en danger directe de la personne, qui peut revenir trop tard, glisser, entrer dans une eau trop chaude ou perdre le fil de l’action en cours. Chez certaines personnes, le trouble mnésique fait perdre la notion du temps au point qu’elles ne savent plus depuis combien de minutes l’eau coule.
La difficulté à régler la température de l’eau est également importante. Une personne qui ouvre uniquement l’eau chaude, ne supporte plus l’ajustement des robinets, ou ne reconnaît pas qu’une eau est brûlante peut se blesser sérieusement. Ce comportement a d’autant plus de valeur qu’il montre une difficulté à interpréter correctement une situation sensorielle et à y répondre.
La désorganisation dans l’hygiène corporelle représente une autre forme de retentissement majeur. Une personne peut oublier qu’elle s’est déjà lavée et vouloir recommencer, ou au contraire croire qu’elle s’est douchée alors que ce n’est pas le cas. Si cet oubli reste seulement inconfortable, il n’est pas encore forcément sécuritaire. En revanche, lorsqu’il entraîne des toilettes prolongées, répétées, inappropriées ou des manipulations dangereuses dans la salle de bain, il devient plus préoccupant.
L’usage incorrect des produits d’hygiène ou d’entretien est un signal fort. Employer un détartrant comme savon, confondre shampooing et produit ménager, avaler un bain de bouche, appliquer un produit irritant sur la peau, ou mélanger des substances chimiques parce qu’on a oublié leur fonction indique que la sécurité domestique est déjà sérieusement compromise.
Le fait de se déshabiller puis d’oublier ce qu’on venait faire, de rester longtemps dans une salle de bain fermée sans répondre, ou de sortir désorienté sans avoir achevé l’action, doit également alerter. Ce type de comportement peut être associé à une fatigue, à des vertiges, à des chutes ou à une impossibilité d’appeler en cas de problème.
Les toilettes constituent aussi un lieu d’observation utile. L’oubli de tirer la chasse, les erreurs de manipulation avec le papier ou la protection, le dépôt d’objets inadaptés dans la cuvette, l’utilisation de toilettes comme espace de rangement improvisé ou la confusion entre poubelle et toilettes témoignent parfois d’une atteinte cognitive plus étendue qui a déjà des conséquences hygiéniques et sécuritaires.
Les chutes répétées ou évitées de justesse lors des transferts sont particulièrement préoccupantes. Une personne qui oublie de s’appuyer, se lève trop vite, tente de se doucher seule malgré une instabilité, ou ne se souvient plus qu’un tapis glisse, est dans une situation de risque élevé. Le danger est encore plus grand si elle vit seule ou si elle ne sait plus se servir d’un dispositif d’alerte.
La peur irrationnelle de la salle de bain peut aussi traduire une perte de sécurité. Certaines personnes évitent la douche parce qu’elles ne comprennent plus les commandes, redoutent l’eau ou se sentent perdues dans cet espace. Elles peuvent alors développer des stratégies d’évitement qui aggravent leur état général, leur équilibre ou leur dignité. La question sécuritaire ne concerne pas seulement l’accident visible, mais aussi les conséquences d’une impossibilité croissante à assurer les soins de base.
Enfin, le fait de verrouiller la porte puis de ne plus savoir comment l’ouvrir en sortant, ou de ne pas répondre lorsqu’on l’appelle, constitue un signal à ne pas sous-estimer. Il peut traduire à la fois une désorientation, une incapacité à gérer une séquence simple et un risque d’enfermement intérieur en cas de malaise.
Les risques liés aux appareils électriques, au chauffage et aux installations du domicile
Les troubles mnésiques deviennent très préoccupants lorsque la personne n’utilise plus les installations du logement de façon sûre. Le chauffage, l’électricité, les multiprises, les radiateurs d’appoint, la bouilloire, le fer à repasser, les rallonges, la télévision, les volets électriques ou le chauffe-eau paraissent anodins, mais ils reposent tous sur des règles d’usage que la mémoire et l’attention permettent normalement de respecter.
L’un des comportements les plus évocateurs d’un retentissement majeur est le fait de laisser branché ou allumé un appareil chauffant sans surveillance. Fer à repasser oublié, radiateur soufflant laissé à côté d’un rideau, couverture chauffante activée toute la nuit de manière inadaptée, bouilloire mise en marche à vide, sèche-cheveux abandonné branché dans la salle de bain : ces situations exposent à l’incendie, à la surchauffe, à la brûlure ou à l’électrocution.
Le bricolage électrique improvisé est aussi un signe grave. Certaines personnes déplacent des fils, tirent sur les câbles, branchent plusieurs appareils puissants sur une même multiprise, changent des ampoules sans couper le courant, ou débranchent un équipement essentiel parce qu’il “fait du bruit”. Le problème n’est pas seulement la mémoire de l’acte, mais l’incapacité à en mesurer les conséquences.
Le fait d’allumer des appareils sans se souvenir de leur raison d’être est également révélateur. Une personne peut mettre en marche le lave-linge sans linge, lancer le four vide, allumer puis oublier un convecteur, ou manipuler la chaudière sans comprendre ce qu’elle modifie. Ce comportement signe souvent une altération du lien entre action, but et résultat, ce qui rend le domicile imprévisible et dangereux.
Un autre marqueur important est la réponse inadaptée à une alerte technique. Si une alarme retentit, qu’un voyant clignote, qu’un disjoncteur saute ou qu’un détecteur de fumée se déclenche, la personne atteinte de troubles mnésiques peut ne pas comprendre ce qui se passe, tenter de neutraliser l’alerte sans traiter la cause, ou rester passive. L’incapacité à interpréter correctement un signal d’urgence est en soi une menace majeure pour la sécurité.
La confusion entre interrupteurs ou commandes peut sembler mineure, mais elle devient préoccupante lorsqu’elle touche des éléments sensibles. Par exemple, couper par erreur un réfrigérateur en croyant éteindre la lumière, débrancher une box ou un téléphone d’alerte, modifier le thermostat de façon extrême, ou arrêter un appareil médical nécessaire. Cette forme de désorganisation a un impact direct sur la sécurité, surtout chez une personne seule.
Le stockage d’objets inflammables près d’une source de chaleur constitue un autre signe d’alerte. Des papiers posés sur un radiateur, du linge sur un chauffage d’appoint, des emballages près d’une plaque, ou des aérosols au mauvais endroit traduisent souvent une perte de repères pratiques. Lorsque ce type d’erreur se répète, le logement n’est plus organisé de manière sûre.
La perte de maîtrise des clés et des systèmes de fermeture doit être intégrée à cette réflexion. Oublier les clés dans la porte, laisser la porte ouverte la nuit, ne plus savoir verrouiller ou déverrouiller correctement, ouvrir sans précaution à un inconnu ou sortir sans moyen de retour sont des comportements de sécurité domestique majeurs. Ils exposent à l’intrusion, au vol, à la désorientation extérieure et à la rupture de protection élémentaire du domicile.
Il faut aussi être attentif au fait de “désactiver” des dispositifs de sécurité. Une personne peut enlever les piles d’un détecteur sonore parce qu’il “embête”, bloquer une porte coupe-feu, masquer une lumière témoin, débrancher une téléassistance ou retirer une alarme de porte. Dans son esprit, elle simplifie l’environnement ; en réalité, elle supprime des barrières essentielles.
Enfin, l’impossibilité d’expliquer ce qu’on a fait avec un appareil après un incident est un signal très lourd. Lorsqu’un proche retrouve un four allumé, un radiateur déplacé ou un appareil démonté, et que la personne n’a aucun souvenir cohérent de la séquence, cela indique que des actes potentiellement dangereux peuvent survenir à n’importe quel moment sans traçabilité ni correction possible.
Les comportements de sortie, d’errance et de gestion des accès au domicile
L’un des signes les plus clairement associés à un retentissement majeur sur la sécurité est la difficulté à gérer les sorties et les accès au logement. Le domicile n’est pas seulement un espace intérieur ; il est aussi un point de départ, de retour et de protection. Lorsque la personne ne sait plus entrer, sortir ou rester chez elle de manière sûre, le niveau de risque augmente nettement.
La déambulation sans but clair, surtout à des horaires inhabituels, est un signal majeur. Une personne qui veut “rentrer chez elle” alors qu’elle est déjà chez elle, qui met son manteau la nuit pour aller chercher un enfant adulte, ou qui tente de sortir parce qu’elle pense devoir aller travailler alors qu’elle est retraitée, manifeste une désorientation qui compromet directement sa sécurité. Le danger est maximal si la personne peut quitter le logement sans être repérée.
Le fait de sortir puis de ne plus savoir retrouver son domicile constitue évidemment un indicateur très fort. Même si le quartier est familier, la capacité à se repérer, à gérer un imprévu et à demander de l’aide peut être altérée. Une simple promenade peut alors se transformer en errance prolongée, avec risque de chute, d’exposition au froid, de déshydratation, d’agression ou d’accident de la voie publique.
L’ouverture de la porte à des inconnus est un autre comportement de grande importance. Lorsque la personne ne filtre plus les visiteurs, ne reconnaît plus les situations douteuses, laisse entrer des intervenants non identifiés ou signe des papiers sans comprendre, la sécurité domestique est sévèrement atteinte. Ce risque n’est pas seulement matériel ; il expose à l’abus de faiblesse, à l’escroquerie et à l’intrusion.
L’oubli de fermer la porte d’entrée, de verrouiller après le passage d’un visiteur ou de retirer les clés de la serrure indique aussi une perte de maîtrise du cadre protecteur. Ces gestes semblent simples, mais ils supposent une mémoire immédiate et une continuité de l’action. Lorsqu’ils deviennent aléatoires, la sécurité du logement n’est plus garantie.
Le comportement inverse existe également : verrouiller de manière excessive puis ne plus savoir ouvrir, cacher les clés dans des endroits absurdes, barricader certaines portes, bloquer les issues ou empêcher l’intervention des proches. Ce type de conduite traduit souvent de la peur, de la confusion ou des idées erronées. Il peut retarder les secours et compliquer gravement la gestion d’une urgence à domicile.
Les appels répétés pour signaler qu’on est “perdu” alors qu’on se trouve dans son propre immeuble, dans son jardin ou à quelques mètres du logement ont une forte valeur d’alerte. Ils montrent que l’orientation spatiale immédiate est atteinte. Même si la personne finit par rentrer, le risque d’accident ou de panique est réel.
Un comportement très révélateur est le fait de préparer une sortie inadéquate : vouloir partir en pyjama, sortir sans chaussures adaptées, prendre un sac vide mais oublier ses papiers, s’énerver parce qu’on ne retrouve pas sa destination, ou chercher un véhicule qu’on n’utilise plus depuis longtemps. Ces actes montrent une perte de cohérence pratique qui compromet la sécurité extérieure mais aussi intérieure, car l’agitation liée à ces départs peut conduire à laisser le logement ouvert ou à abandonner une tâche dangereuse en cours.
Les troubles mnésiques peuvent aussi se révéler à travers des appels inappropriés aux voisins ou aux passants. La personne demande son chemin pour rentrer chez elle, réclame de l’aide pour un problème imaginaire, sonne chez les autres pour une raison confuse ou cherche des proches décédés. Ces conduites traduisent un niveau de vulnérabilité qui ne permet plus une circulation autonome sûre entre domicile et extérieur.
Le risque nocturne mérite une attention particulière. Une personne qui se lève la nuit, s’habille, ouvre la porte et sort sans motif cohérent est déjà dans une situation de danger majeur. De nuit, la visibilité est réduite, l’aide spontanée est moindre, la température peut être basse et la confusion plus marquée. Cette seule situation justifie souvent une réévaluation rapide du maintien à domicile sans supervision.
Enfin, la capacité à utiliser un téléphone, une sonnette ou un interphone fait partie intégrante de la sécurité des accès. Si la personne n’arrive plus à répondre, se trompe de bouton, oublie ce qu’elle allait dire ou ne peut plus appeler à l’aide une fois dehors, les sorties autonomes deviennent de moins en moins sûres.
Les comportements indiquant un danger lors des déplacements à l’intérieur du logement
On pense souvent à la mémoire comme à une fonction liée aux souvenirs ou aux rendez-vous. Pourtant, dans le logement, elle intervient en permanence dans les déplacements : se rappeler qu’un obstacle est là, savoir où se trouve une pièce, se souvenir qu’on est en train de se lever, ne pas se précipiter, identifier un escalier, reconnaître son lit ou la sortie des toilettes. Lorsque cette mémoire de situation se dégrade, le risque de chute et de blessure augmente considérablement.
Un signe très parlant est le fait de se lever puis d’oublier immédiatement la raison du déplacement, errant d’une pièce à l’autre avec agitation. Ce comportement n’est pas dangereux en soi, mais il augmente les risques indirects : chocs contre les meubles, fatigue, déambulation nocturne, oubli d’un appareil en marche, perte d’équilibre ou ouverture de porte inappropriée.
La confusion entre les pièces constitue aussi un indicateur important. Entrer dans un placard en croyant accéder aux toilettes, chercher la cuisine dans la chambre, tenter de sortir par une porte de service peu utilisée ou ne plus reconnaître l’usage d’un couloir sont des signes de désorientation spatiale qui compromettent la sécurité quotidienne.
L’oubli de l’existence d’une marche, d’un tapis ou d’un seuil est particulièrement révélateur lorsque la personne trébuche à répétition au même endroit. Même sans chute grave, ce type d’incident indique que l’environnement n’est plus correctement mémorisé. Si la personne ne peut pas intégrer une consigne simple du type “attention à la marche”, le risque est durable.
Monter ou descendre un escalier sans prudence, oublier la rampe, transporter des objets encombrants alors que l’équilibre est précaire, ou s’interrompre au milieu d’une volée d’escaliers parce qu’on ne sait plus ce qu’on faisait est un signe de gravité. Les troubles mnésiques peuvent ici s’associer à un défaut d’attention séquentielle particulièrement dangereux.
Le fait de déplacer des meubles ou des objets pour “ranger”, puis d’oublier ces changements, représente également un risque important. La personne crée elle-même des pièges domestiques qu’elle ne se rappelle plus avoir installés : chaise dans un passage, carton dans l’entrée, tabouret devant une porte, objet posé au sol dans le noir. Le domicile devient instable et imprévisible.
Une personne peut aussi oublier qu’elle utilise une aide technique. Elle se lève sans sa canne, cherche son déambulateur alors qu’elle l’a laissé derrière elle, ou ne comprend plus l’intérêt d’un appui installé par les proches. Cette perte de continuité dans l’usage des compensations est très évocatrice d’un retentissement fonctionnel important.
Les déplacements nocturnes sont encore plus sensibles. Se lever en croyant qu’il fait jour, ne pas allumer la lumière, confondre le chemin des toilettes, entrer dans une autre pièce et s’y désorienter, ou tenter de sortir du logement au lieu d’aller aux sanitaires sont des comportements qui indiquent une altération déjà avancée de la sécurité à domicile.
La réaction après un quasi-accident est également instructive. Une personne qui a failli tomber mais ne comprend pas ce qui s’est passé, nie l’épisode ou recommence aussitôt la même conduite à risque présente un niveau d’insécurité supérieur à celui d’une personne consciente de sa fragilité. L’absence d’apprentissage après l’incident est une donnée clé.
Enfin, lorsqu’un proche doit régulièrement “remettre de l’ordre” dans les trajets domestiques, rappeler où se trouvent les pièces, accompagner chaque déplacement sensible ou empêcher certains passages, cela signifie que l’espace intérieur n’est plus spontanément sécurisé par la personne elle-même.
Les oublis liés à l’alimentation, à l’hydratation et aux besoins corporels essentiels
La sécurité à domicile ne se réduit pas à la prévention des incendies ou des chutes. Elle inclut aussi le maintien des besoins vitaux de base : boire, manger, éliminer, se reposer, se vêtir correctement. Les troubles mnésiques peuvent mettre en péril ces besoins de manière silencieuse, progressive mais parfois grave.
L’oubli de boire est fréquent et souvent sous-estimé. Une personne qui ne ressent plus ou n’identifie plus correctement sa soif, qui oublie les verres préparés, qui affirme avoir bu alors que ce n’est pas le cas ou qui ne sait plus où trouver de l’eau peut rapidement se déshydrater, surtout en période chaude ou en cas de traitement favorisant cette déshydratation. La confusion, la fatigue, la constipation, l’hypotension et les chutes peuvent en découler.
L’oubli de manger, surtout lorsqu’il devient répétitif, doit être pris très au sérieux. Une personne peut ouvrir le réfrigérateur sans savoir quoi faire, commencer à préparer quelque chose puis abandonner, oublier qu’elle a faim, ou croire qu’un repas a déjà eu lieu. À long terme, cela expose à une perte de poids, à une fragilité accrue, à des malaises et à une moindre capacité à faire face aux autres risques domestiques.
Le comportement inverse, consistant à manger plusieurs fois le même repas faute de se souvenir du précédent, a aussi une valeur d’alerte. Il signale que la mémoire récente est déjà suffisamment altérée pour perturber les rythmes corporels. Chez certaines personnes diabétiques ou ayant un régime particulier, cela peut même représenter un risque direct.
La difficulté à reconnaître la faim, la satiété ou la qualité des aliments est également significative. Une personne peut consommer des denrées avariées, oublier depuis combien de temps un plat est conservé, réchauffer plusieurs fois le même aliment, ou refuser de jeter des produits impropres à la consommation. Ce n’est plus seulement une question d’organisation, mais de sécurité alimentaire.
L’incapacité à gérer l’incontinence ou les besoins d’élimination peut aussi avoir un retentissement majeur sur la sécurité. Une personne qui oublie le chemin des toilettes, ne comprend plus le moment d’y aller, manipule mal ses protections, utilise des solutions improvisées ou laisse un sol souillé augmente son risque de chute, d’infection, de perte de dignité et de repli social. Le domicile devient moins sûr, mais aussi moins vivable.
Le vêtement inadapté à la température intérieure ou extérieure mérite également d’être mentionné. Rester en habits de nuit toute la journée, superposer des couches excessives près d’une source de chaleur, sortir insuffisamment couvert ou oublier de se changer après un épisode d’incontinence sont des comportements qui peuvent traduire un trouble mnésique ayant déjà des conséquences physiques.
Le sommeil est un autre domaine clé. Une personne qui ne sait plus si c’est le jour ou la nuit, qui fait chauffer un repas à trois heures du matin, qui commence un ménage nocturne, ou qui erre dans le logement après un réveil désorienté se trouve dans une configuration de danger domestique élevé. L’insomnie n’est pas ici le sujet principal ; c’est la désorganisation des rythmes et des conduites qu’elle entraîne.
Enfin, il faut être attentif à la capacité à demander de l’aide pour ces besoins élémentaires. Une personne qui a faim, soif, froid, mal ou envie d’aller aux toilettes mais qui ne parvient plus à le verbaliser ou oublie immédiatement sa demande est particulièrement vulnérable. L’absence d’expression du besoin ne signifie jamais l’absence de besoin réel.
Les difficultés à réagir en cas d’urgence, un indicateur décisif
Un domicile reste relativement sûr tant que la personne peut détecter un problème et y répondre de façon adaptée. C’est cette compétence de réaction qui fait souvent la différence entre une autonomie fragile mais viable et une insécurité majeure. Les troubles mnésiques deviennent particulièrement inquiétants lorsqu’ils empêchent d’agir efficacement en situation d’urgence.
Le premier comportement d’alerte est l’incapacité à utiliser le téléphone pour appeler à l’aide. La personne ne sait plus quel numéro composer, oublie en cours d’appel pourquoi elle appelle, appuie sur les mauvais boutons, n’arrive pas à décrire l’événement ou raccroche avant d’avoir transmis l’information. En cas de chute, de malaise, de fumée ou d’intrusion, cette incapacité peut avoir des conséquences immédiates.
Ne pas reconnaître qu’une situation est urgente est tout aussi grave. Une fuite d’eau importante, une odeur de brûlé, une douleur thoracique, un saignement, une porte ouverte sur l’extérieur, un voisin inquiet qui insiste, un détecteur sonore qui se déclenche : tous ces signaux exigent une évaluation rapide. Si la personne les banalise, les ignore ou s’en détourne, le domicile devient objectivement dangereux.
Le comportement de panique désorganisée est également évocateur. Certaines personnes sentent qu’un problème existe mais réagissent par des gestes incohérents : elles changent de pièce, déplacent des objets, éteignent la lumière au lieu de couper l’appareil, cherchent un papier sans lien avec la situation, ou répètent “je ne sais pas” sans parvenir à enclencher une action simple. Cela montre que l’autonomie décisionnelle face au danger est déjà compromise.
L’oubli immédiat de l’instruction donnée par un proche ou un professionnel est un autre marqueur important. Si l’on explique “en cas de chute, appuyez ici”, “en cas d’odeur de gaz, n’allumez rien”, “en cas de doute, appelez ce numéro”, mais que la personne ne peut pas retenir ni réutiliser cette consigne, il faut considérer qu’elle ne dispose plus d’une marge de sécurité suffisante seule à domicile.
Le fait de cacher l’incident ou de ne pas en parler après coup doit également inquiéter. Certaines personnes tombent, renversent un liquide chaud, se cognent, oublient des comprimés ou laissent brûler une casserole, puis ne le disent à personne, soit parce qu’elles l’ont oublié, soit parce qu’elles n’en perçoivent pas l’importance. L’absence de signalement prive l’entourage des informations nécessaires pour ajuster la protection.
La mauvaise interprétation des messages écrits ou sonores est fréquente. Un rappel posé près du téléphone, une note sur le réfrigérateur, un message vocal ou une alarme lumineuse n’aident que si la personne comprend leur sens au bon moment. Lorsque les troubles mnésiques rendent ces aides inefficaces, la stratégie de sécurisation doit être repensée.
La difficulté à laisser entrer les secours ou les proches en cas de besoin est un autre signe de gravité. Une personne peut ne pas répondre à la porte, croire à une intrusion, oublier pourquoi quelqu’un vient l’aider ou s’opposer à l’intervention. En situation urgente, cette barrière comportementale peut transformer un problème gérable en complication sérieuse.
Enfin, l’absence de capacité à transmettre des informations essentielles sur son propre état augmente fortement le risque. Une personne qui ne sait plus dire si elle a mangé, si elle a pris ses médicaments, depuis quand elle a mal, si elle est tombée ou si un appareil a été laissé en marche ne peut plus être considérée comme pleinement autonome face aux incidents domestiques.
Le déni, la minimisation et les fausses explications, des signaux à ne pas sous-estimer
Beaucoup de proches cherchent des preuves visibles et matérielles du danger : un plat brûlé, une chute, un médicament mal pris. Pourtant, certains des signes les plus importants sont relationnels et comportementaux. Le déni des difficultés, la minimisation des incidents et les explications incohérentes constituent souvent des indices très fiables d’un retentissement déjà majeur sur la sécurité.
Le déni prend plusieurs formes. La personne peut affirmer qu’elle fait tout correctement alors que des erreurs répétées ont été constatées. Elle peut nier un oubli évident, comme une plaque allumée ou un robinet ouvert. Elle peut aussi retourner l’accusation, en disant qu’on lui cache ses affaires, qu’on déplace ses objets, qu’on invente des problèmes. Cette attitude rend la prévention particulièrement difficile.
La minimisation est légèrement différente. La personne reconnaît partiellement l’incident, mais le réduit : “ce n’est rien”, “ça arrive à tout le monde”, “je m’en suis rendu compte”, “je faisais juste une pause”, “je n’allais pas partir comme ça”. Or quand un événement met potentiellement en jeu le feu, l’eau, les médicaments ou les sorties non maîtrisées, le simple fait qu’il survienne a déjà une signification importante.
Les fausses explications sont aussi très parlantes. Une personne peut fournir un récit plausible en apparence, mais incompatible avec les faits. Elle affirme avoir éteint le four alors qu’il est encore chaud, dit avoir pris son traitement alors que le pilulier est intact, ou prétend n’être jamais sortie alors qu’un voisin l’a raccompagnée. Ce n’est pas forcément un mensonge intentionnel. C’est souvent une tentative du cerveau pour combler le vide mnésique. Sur le plan sécuritaire, cela signifie qu’on ne peut plus se fier au seul récit de la personne pour évaluer ce qui s’est passé.
L’absence d’apprentissage après répétition des incidents est un autre élément majeur. Une personne qui oublie plusieurs fois le gaz et continue de vouloir cuisiner seule sans adaptation, ou qui tombe à plusieurs reprises en refusant tout aménagement, montre que l’expérience ne modifie plus suffisamment le comportement futur. Cette rupture de l’apprentissage pratique est très caractéristique d’un trouble ayant un fort retentissement domestique.
La susceptibilité excessive face à toute aide peut également être un problème de sécurité. Certains proches hésitent à intervenir de peur de vexer la personne. Pourtant, lorsque chaque proposition de pilulier, de surveillance ou de sécurisation provoque colère, accusations ou retrait, le risque n’en disparaît pas. Il augmente même, car l’environnement n’évolue pas au rythme nécessaire.
Le rejet des preuves concrètes est un signe très fort. Montrer un appareil resté allumé, un aliment avarié, un traitement mal pris ou une porte non fermée n’amène parfois aucune prise de conscience. Si la personne continue d’affirmer qu’elle n’a pas de problème malgré des indices répétés, il faut intégrer cette anosognosie dans l’évaluation du maintien à domicile.
Il est également fréquent que les proches se laissent rassurer par les “bons moments”. Une personne peut sembler tout à fait capable pendant une heure de visite, puis redevenir très désorganisée seule, surtout le soir ou la nuit. Les troubles mnésiques ayant un retentissement sécuritaire ne sont pas toujours constants à chaque minute. C’est leur variabilité qui complique l’évaluation. Un entretien bref ne suffit donc pas à conclure.
Enfin, l’épuisement du proche aidant est souvent un indicateur indirect de l’ampleur réelle du danger. Si un conjoint, un enfant ou un voisin déclare qu’il doit tout vérifier, qu’il n’ose plus s’absenter, qu’il dort d’une oreille ou qu’il redoute chaque appel, c’est souvent parce que la sécurité à domicile repose déjà sur sa vigilance permanente. L’entourage sent fréquemment le danger avant de savoir le formuler avec précision.
Les situations où un seul comportement suffit déjà à considérer le domicile comme à haut risque
Tous les comportements à risque n’ont pas le même poids. Certains nécessitent une accumulation pour être interprétés comme alarmants. D’autres, à eux seuls, suffisent à considérer que les troubles mnésiques ont déjà un retentissement majeur sur la sécurité du domicile.
Laisser régulièrement le gaz ouvert ou une plaque allumée sans s’en rendre compte entre clairement dans cette catégorie. Même sans incendie déclaré, la situation est déjà critique. Le risque potentiel est trop élevé pour attendre une confirmation supplémentaire.
La prise répétée ou aléatoire de médicaments indispensables en fait également partie. Une personne qui double ses doses, oublie fréquemment ses traitements essentiels ou se trompe de boîtes ne peut plus être considérée comme suffisamment autonome à domicile sans sécurisation immédiate.
La sortie nocturne non maîtrisée, surtout si la personne vit seule, constitue un autre seuil de gravité. Ce comportement expose à des risques extérieurs majeurs et montre que le domicile n’assure plus sa fonction de cadre protecteur.
L’ouverture de la porte à n’importe quel inconnu ou la signature de documents sans compréhension réelle sont aussi des marqueurs très sévères. Le danger peut venir d’autrui autant que des installations domestiques.
L’incapacité avérée à appeler à l’aide en cas de problème est également déterminante. Si la personne ne sait plus utiliser son téléphone ou sa téléassistance de façon fiable, le moindre incident banal peut devenir grave faute d’intervention rapide.
Les chutes répétées liées à l’oubli de consignes simples ou à la désorientation dans le logement sont un autre indicateur fort. Là encore, attendre la fracture ou l’hospitalisation pour agir serait trop tardif.
Enfin, l’absence totale de conscience du danger après un quasi-accident majeur doit être considérée comme un signal suffisant. Une personne qui a laissé brûler un plat, provoqué un dégât des eaux ou mal pris un traitement sans reconnaître la gravité de l’événement n’a plus les ressources nécessaires pour garantir seule sa sécurité domestique.
Comment différencier un oubli gênant d’un comportement qui met réellement en danger
Il est souvent difficile, pour les familles comme pour les professionnels, de savoir à quel moment un trouble devient franchement dangereux. La frontière n’est pas toujours nette. Pourtant, quelques questions permettent de mieux la tracer.
Un oubli est plutôt gênant lorsqu’il n’expose pas directement à un dommage physique ou médical, qu’il reste rare, que la personne s’en rend compte seule, qu’elle sait le corriger et qu’elle accepte les adaptations nécessaires. Oublier où l’on a posé ses lunettes, redemander une information ou rater un programme télévisé n’indique pas en soi une insécurité majeure.
Le comportement devient dangereux lorsqu’il concerne un élément sensible du domicile ou un besoin vital : feu, gaz, eau, électricité, médicaments, portes, déplacements, hygiène, alimentation, urgence. Il devient encore plus grave si la personne n’en a pas conscience ou ne peut pas le corriger.
Autre critère utile : la présence ou non d’un filet de sécurité naturel. Si un oubli est immédiatement rattrapable sans conséquence, la situation est moins critique. Si le même oubli, en l’absence de proche, peut provoquer une intoxication, une chute ou un incendie, le retentissement sécuritaire est majeur.
Il faut aussi se demander si la personne peut rester seule pendant la durée habituelle de la journée sans créer un risque sérieux. Si la réponse devient non pour un ou plusieurs domaines essentiels, le maintien à domicile autonome est déjà fragilisé.
Enfin, on peut poser une question simple mais puissante : serais-je serein si ce comportement survenait en mon absence ? Si l’idée de laisser la personne seule avec sa cuisine, son traitement, sa salle de bain ou ses sorties provoque une inquiétude constante et argumentée, cette inquiétude doit être entendue comme un signal clinique et pratique, pas comme une simple anxiété familiale.
Pourquoi ces comportements doivent conduire à une réévaluation rapide de l’accompagnement
Lorsque les troubles mnésiques ont déjà un retentissement majeur sur la sécurité à domicile, l’objectif n’est pas de retirer toute autonomie du jour au lendemain. Il est d’ajuster le niveau de protection à la réalité observée. Or beaucoup de situations dangereuses persistent parce qu’aucune réévaluation globale n’est faite.
La première raison d’agir vite est que les incidents ont tendance à se répéter. Ce qui a été évité de justesse une fois a de grandes chances de réapparaître, surtout si le mécanisme en cause n’est ni compris ni compensé par la personne. L’attente expose à un accident plus grave.
La deuxième raison est que la répétition des quasi-accidents épuise l’entourage. Les proches passent alors d’une aide affective à une vigilance constante. Cette tension chronique favorise les conflits, la culpabilité, les oublis de coordination et parfois les décisions tardives prises dans l’urgence après un événement grave.
La troisième raison est qu’une adaptation précoce vaut mieux qu’une restriction brutale. Il est plus facile d’accepter un pilulier sécurisé, une supervision de la cuisine, un accompagnement aux sorties ou une téléassistance quand la personne vit encore chez elle dans un climat relativement stable. Après un accident, les ajustements sont souvent vécus comme des sanctions.
La quatrième raison est que la sécurité ne dépend pas seulement de la personne malade. Elle implique l’organisation du logement, la fréquence des passages, la lisibilité des consignes, le tri des objets dangereux, la coordination avec le médecin, le pharmacien, les aides à domicile et la famille. Une réévaluation rapide permet de penser l’ensemble.
La cinquième raison est qu’un comportement dangereux en cache souvent d’autres. Une personne qui double ses médicaments a peut-être aussi des difficultés alimentaires. Celle qui sort la nuit oublie peut-être également de fermer la porte ou d’éteindre les plaques. L’évaluation doit être transversale.
Enfin, agir tôt permet de préserver plus longtemps ce qui peut l’être encore. La sécurisation du domicile n’est pas l’ennemie de l’autonomie. Au contraire, c’est souvent la condition pour la maintenir sans exposition excessive au danger.
Ce que les proches doivent observer très concrètement au quotidien
Dans la pratique, les proches ont souvent besoin d’une grille de lecture simple. Ils se demandent quoi regarder, quoi noter, quoi considérer comme sérieux. Observer ne signifie pas épier. Il s’agit de repérer des faits précis plutôt que de se fier à une impression générale.
Il faut d’abord regarder les traces matérielles : plaques chaudes, casseroles brûlées, aliments périmés, médicaments non pris ou doublés, robinet resté ouvert, linge près d’un chauffage, porte d’entrée non fermée, objets dangereux mal rangés, dispositifs de sécurité débranchés, notes inutilisées ou incohérentes. Ces indices sont souvent plus fiables que les déclarations de la personne.
Il faut ensuite noter la fréquence. Un comportement ponctuel n’a pas le même sens qu’un comportement répété. La tenue d’un carnet daté, même très simple, peut aider à objectiver les incidents et à éviter les discussions floues.
Le contexte horaire est également important. Beaucoup de comportements à risque apparaissent surtout le soir, la nuit ou lors des transitions : avant les repas, après le réveil, pendant la préparation d’une sortie, au moment des traitements. Repérer ces moments permet d’anticiper.
Les proches doivent aussi observer la réaction après l’erreur. La personne comprend-elle le problème ? Peut-elle réparer ? Accepte-t-elle qu’on l’aide ? Ou bien nie-t-elle, se met-elle en colère, oublie-t-elle immédiatement ? Cette réaction renseigne beaucoup sur le niveau réel de sécurité.
Il est utile d’observer si la personne peut encore suivre une routine simple sans rupture. Préparer un petit-déjeuner, prendre son pilulier, fermer la porte, se laver, répondre au téléphone, réchauffer un plat, jeter un déchet au bon endroit. Ce sont des gestes banals, mais ils synthétisent plusieurs fonctions cognitives nécessaires à la vie sécurisée au domicile.
Enfin, il faut écouter son propre ressenti de proche, à condition de le traduire en faits précis. Dire “je ne suis plus rassuré quand elle est seule” est important, mais encore plus utile si l’on peut préciser : “parce qu’elle a laissé deux fois le gaz ouvert”, “parce qu’elle s’est trompée trois fois dans son traitement cette semaine”, “parce qu’elle a essayé de sortir à une heure du matin”. Ce passage du ressenti au comportement observable facilite les décisions.
Quand la sécurité à domicile ne peut plus reposer sur la seule bonne volonté de la personne
L’un des pièges fréquents est de croire qu’une personne peut rester en sécurité si elle “fait attention”. Or les troubles mnésiques modifient justement la capacité à faire attention de manière fiable. La bonne volonté ne compense pas une altération de la mémoire récente, de l’orientation, du jugement ou de la capacité à enchaîner les actions.
Lorsqu’une personne doit sans cesse se souvenir d’éteindre, de fermer, de vérifier, de ne pas sortir, de prendre au bon moment, de ne pas confondre, de ne pas ouvrir, de ne pas oublier, elle mobilise des fonctions qui sont précisément fragilisées. Lui demander simplement “d’être prudente” devient donc insuffisant.
La sécurité à domicile ne peut plus reposer sur la seule bonne volonté lorsque les erreurs concernent des domaines vitaux, lorsqu’elles se répètent malgré les rappels, lorsque la personne ne les reconnaît pas, ou lorsqu’un tiers doit intervenir régulièrement pour éviter l’accident. À ce stade, le maintien à domicile nécessite des soutiens extérieurs, des modifications environnementales et parfois une présence humaine accrue.
Il est également important de comprendre que certaines personnes donnent le change pendant un temps limité. Elles peuvent se concentrer lors d’une visite, cacher leurs difficultés, ranger juste avant l’arrivée d’un proche, ou répondre avec humour pour détourner les questions. Cela ne doit pas conduire à ignorer les faits observés en dehors de ces moments.
La capacité réelle à vivre seul en sécurité s’évalue moins sur le discours que sur la fiabilité quotidienne des actes. Une autonomie sûre n’est pas celle où tout se passe bien quand quelqu’un regarde. C’est celle où les gestes essentiels restent correctement réalisés même en l’absence d’observateur.
Les mesures prioritaires à envisager lorsque ces comportements sont présents
Dès lors que plusieurs comportements décrits ci-dessus sont observés, la priorité est de réduire le risque avant l’accident. Les mesures peuvent être graduées, mais elles doivent être concrètes.
La première priorité consiste à sécuriser les zones les plus dangereuses : cuisine, médicaments, salle de bain, porte d’entrée, appareils chauffants. Cela peut passer par l’arrêt de certaines tâches en autonomie complète, le retrait d’objets dangereux, l’installation de coupures automatiques, la simplification des équipements ou la limitation d’accès à certains appareils.
La deuxième priorité est la fiabilisation du traitement médicamenteux. Un système simple, vérifiable et supervisé est souvent indispensable dès que des erreurs ont été constatées.
La troisième priorité est l’organisation d’une présence adaptée aux moments à risque. Parfois, quelques passages ciblés suffisent au début ; dans d’autres cas, une surveillance plus soutenue devient nécessaire, en particulier pour les personnes vivant seules avec des incidents répétés.
La quatrième priorité est l’évaluation médicale et fonctionnelle. Les comportements domestiques dangereux ne doivent pas être considérés comme de simples bizarreries. Ils ont une valeur clinique et doivent être signalés au médecin traitant, aux équipes de soins et, si besoin, aux services d’évaluation gérontologique.
La cinquième priorité est la communication entre aidants. Un danger minimisé par l’un, ignoré par l’autre et compensé silencieusement par un troisième favorise les accidents. Les observations doivent être partagées de manière factuelle.
Enfin, la sixième priorité est d’accepter que la sécurité puisse nécessiter une redéfinition du projet de vie à domicile. Cela ne signifie pas forcément quitter son logement immédiatement, mais reconnaître que le domicile doit être soutenu, réaménagé, accompagné, et parfois repensé.
Repères pratiques pour retenir l’essentiel
Un trouble mnésique a déjà un retentissement majeur sur la sécurité au domicile lorsqu’il ne se contente plus de faire perdre du temps ou de créer des oublis gênants, mais lorsqu’il empêche la personne de vivre chez elle sans risque notable d’incendie, d’intoxication, de chute, de fugue, de mauvaise prise de traitement, de défaut d’hygiène grave ou d’absence de réaction en cas d’urgence.
Les comportements les plus parlants sont ceux qui touchent au feu, aux médicaments, aux accès au logement, aux déplacements, à l’usage des appareils, à l’eau, à l’alimentation et à la capacité d’appeler à l’aide. Leur répétition, leur gravité potentielle et l’absence de prise de conscience en font de puissants signaux d’alerte.
Le domicile devient réellement préoccupant lorsque le proche ne peut plus dire : “Il y a des oublis, mais la personne reste globalement sûre.” À partir du moment où la sécurité dépend d’une vigilance extérieure quasi permanente, les troubles mnésiques ont déjà franchi un seuil majeur.
Les signaux de sécurité à repérer chez soi
| Comportement observé | Pourquoi c’est un signal majeur | Risque principal pour la personne | Niveau d’action conseillé |
|---|---|---|---|
| Laisser une plaque, un four ou le gaz allumé | Oubli portant sur une source de danger immédiat | Incendie, brûlure, intoxication | Sécurisation immédiate et supervision de la cuisine |
| Abandonner une cuisson en cours | Perte du fil de l’action et absence de surveillance | Feu, fumées, brûlures | Ne plus cuisiner seul sans adaptation |
| Doubler ou oublier les médicaments | Incapacité à fiabiliser un geste vital quotidien | Surdosage, décompensation, hospitalisation | Mise en place d’un système de prise supervisée |
| Confondre médicaments, aliments ou produits ménagers | Perte de repères fonctionnels essentiels | Intoxication, erreur thérapeutique | Réorganisation urgente du rangement et contrôle |
| Oublier de fermer la porte d’entrée | Perte de maîtrise de la protection du domicile | Intrusion, errance, vol | Vérification quotidienne et sécurisation des accès |
| Ouvrir à des inconnus sans discernement | Altération du jugement face au danger social | Escroquerie, abus, intrusion | Encadrement des visites et filtrage renforcé |
| Sortir seul puis ne plus retrouver son chemin | Désorientation spatiale déjà installée | Errance, chute, exposition extérieure | Accompagnement aux sorties et évaluation rapide |
| Sortir la nuit sans raison cohérente | Désorientation temporelle et spatiale sévère | Fugue, accident, exposition au froid | Surveillance renforcée immédiate |
| Laisser couler l’eau ou oublier un bain | Rupture de la séquence d’action et du contrôle | Dégât des eaux, chute, brûlure | Sécurisation de la salle de bain |
| Utiliser mal les appareils électriques ou chauffants | Mauvais usage d’équipements à risque | Feu, électrocution, brûlure | Réduction des accès et simplification des appareils |
| Tomber ou trébucher toujours au même endroit | Incapacité à intégrer durablement le danger | Fracture, traumatisme, perte d’autonomie | Aménagement du logement et accompagnement |
| Ne plus savoir appeler à l’aide | Perte de réaction adaptée en cas d’urgence | Retard de secours, aggravation d’un incident | Solution d’alerte repensée et tests réguliers |
| Oublier de manger ou boire | Atteinte des besoins vitaux de base | Dénutrition, déshydratation, malaise | Organisation des repas et surveillance |
| Nier des incidents pourtant répétés | Absence de conscience du danger | Répétition des conduites à risque | Évaluation globale du maintien à domicile |
| Débrancher ou neutraliser des dispositifs de sécurité | Incompréhension ou rejet des protections | Aggravation des risques en cas d’incident | Révision complète de l’environnement domestique |
FAQ
Quels sont les tout premiers comportements domestiques à surveiller quand on craint un trouble mnésique ?
Les premiers comportements à observer sont souvent les oublis de cuisson, les erreurs de médicaments, l’oubli de fermer la porte, les difficultés à suivre une routine simple et les signes de désorientation dans le logement. Pris isolément, ils ne suffisent pas toujours à conclure à un danger majeur, mais leur répétition doit alerter.
Est-ce qu’oublier une casserole une seule fois signifie déjà que la personne n’est plus en sécurité chez elle ?
Pas nécessairement si l’épisode est isolé, compris et corrigé, sans autre signe associé. En revanche, si l’incident se répète, s’accompagne de déni, d’autres oublis dangereux ou d’une perte de jugement, il faut considérer que la sécurité à domicile est compromise.
Le fait de nier les difficultés est-il fréquent ?
Oui, c’est fréquent. La personne peut minimiser, oublier l’incident ou ne plus avoir conscience de ses limites. Ce déni complique la prévention et fait partie des signes à prendre en compte dans l’évaluation globale de la sécurité.
Quels comportements montrent que la cuisine est devenue trop dangereuse ?
Les signes les plus parlants sont la plaque ou le four laissés allumés, l’abandon d’une cuisson, la confusion entre produits, les aliments périmés consommés, l’usage inadapté d’ustensiles ou d’appareils et l’incapacité à suivre une préparation simple sans se mettre en danger.
Quand les erreurs de médicaments deviennent-elles particulièrement inquiétantes ?
Elles deviennent particulièrement inquiétantes dès qu’il existe des doubles prises, des oublis répétés, des confusions entre boîtes, une incapacité à utiliser correctement un pilulier ou une absence de conscience du problème. Même sans symptôme immédiat, le risque peut être élevé.
Une personne peut-elle sembler bien aller et pourtant être en danger chez elle ?
Oui. C’est même fréquent. Une personne peut tenir une conversation cohérente, paraître calme et polie, tout en étant incapable de gérer seule les appareils, les médicaments, les sorties ou les imprévus du domicile.
Les sorties nocturnes sont-elles toujours un signe grave ?
Oui, surtout si elles sont non expliquées, répétées ou associées à une désorientation. Sortir la nuit sans objectif cohérent, mal habillé ou sans pouvoir retrouver son chemin est un indicateur fort de danger majeur.
Quels indices dans la salle de bain doivent inquiéter ?
Il faut s’alarmer en cas d’oubli de fermer l’eau, de difficulté à régler la température, de glissades répétées, d’usage incorrect de produits, de verrouillage avec impossibilité de ressortir correctement ou de difficulté à se repérer dans cet espace.
Comment savoir si l’on s’inquiète à juste titre ou si l’on exagère ?
Le meilleur moyen est de partir de faits précis : incidents datés, objets retrouvés, erreurs constatées, quasi-accidents, répétitions. Quand l’inquiétude s’appuie sur des comportements concrets et non sur une impression vague, elle est généralement légitime.
Le risque est-il le même si la personne vit avec quelqu’un ?
La présence d’un conjoint ou d’un proche réduit parfois le danger immédiat, mais elle peut aussi masquer l’ampleur réelle des troubles si cette personne compense en permanence. Le domicile n’est alors sécurisé que grâce à cette vigilance constante.
Faut-il attendre un accident grave avant de modifier l’organisation à domicile ?
Non. Les quasi-accidents et les incidents évités de justesse ont déjà une grande valeur d’alerte. Attendre l’incendie, la fugue, la fracture ou l’hospitalisation serait une erreur.
Quels comportements justifient une réévaluation rapide par des professionnels ?
Les oublis de gaz ou de plaques, les erreurs médicamenteuses répétées, les sorties non maîtrisées, l’ouverture à des inconnus, les chutes liées à la désorientation, l’impossibilité d’appeler à l’aide et le déni des incidents justifient clairement une réévaluation rapide.
Le trouble de mémoire seul explique-t-il tous ces comportements ?
Pas toujours. Souvent, la mémoire est atteinte avec d’autres fonctions comme l’attention, le jugement, l’orientation ou la capacité à planifier. C’est cette association qui explique pourquoi certains comportements domestiques deviennent particulièrement dangereux.
Quel est le message principal à retenir pour un proche aidant ?
Le bon repère n’est pas seulement “la personne oublie-t-elle ?” mais surtout “ces oublis la mettent-ils en danger chez elle ?”. Dès que la réponse tend vers oui dans un ou plusieurs domaines essentiels, la sécurisation du domicile devient prioritaire.