Comprendre un paradoxe seulement apparent
Le syndrome de Diogène intrigue, déroute et met souvent les proches, les voisins, les travailleurs sociaux et les soignants face à une contradiction difficile à comprendre. D’un côté, certaines personnes concernées acceptent d’être vues par un médecin, de recevoir un traitement pour une douleur précise, de se rendre à l’hôpital après une chute ou encore de bénéficier d’un soin infirmier limité dans le temps. De l’autre, ces mêmes personnes peuvent opposer un refus net, constant et parfois très virulent à toute intervention concernant leur logement, alors même que celui-ci présente un niveau d’insalubrité avancé, un encombrement massif, des risques infectieux, des dangers de chute, d’incendie ou d’isolement extrême.
À première vue, ce comportement semble incohérent. Beaucoup se demandent : si la personne accepte un soin médical, pourquoi refuse-t-elle l’aide la plus urgente pour son cadre de vie ? Pourquoi reconnaître un besoin pour le corps, mais pas pour l’habitat ? Pourquoi tolérer l’entrée d’un professionnel de santé et refuser catégoriquement celle d’une aide à domicile, d’un travailleur social, d’une équipe de nettoyage ou même d’un proche bien intentionné ?
En réalité, cette opposition apparente entre acceptation de soins ponctuels et refus d’aide pour le logement n’est ni absurde ni aléatoire. Elle obéit souvent à une logique interne complexe, faite de défenses psychiques, de mécanismes de protection, de rapport particulier à l’intimité, de sentiment d’autonomie menacée, de honte, de méfiance, parfois de troubles cognitifs, parfois d’un vécu traumatique ancien, et très souvent d’un rapport profondément singulier à l’espace domestique. Le soin médical ponctuel n’engage pas la personne de la même manière que l’intervention sur son domicile. Il n’a pas la même portée symbolique, il ne touche pas aux mêmes zones de vulnérabilité, il n’éveille pas les mêmes peurs, et il ne remet pas en cause le même équilibre psychique.
Comprendre cela est essentiel. Sans cette compréhension, les accompagnants risquent de conclure trop vite que la personne est “de mauvaise foi”, “contradictoire”, “manipulatrice” ou “impossible à aider”. Or ces jugements, même prononcés sous l’effet de la fatigue ou de l’inquiétude, aggravent la rupture relationnelle. Plus on réduit le refus à une opposition volontaire, plus on renforce les défenses. À l’inverse, quand on saisit ce que représente le logement pour la personne et ce que signifie, psychiquement, l’irruption d’une aide dans cet espace, on peut ajuster l’approche, reconstruire une alliance et rendre l’accompagnement progressivement possible.
Le syndrome de Diogène ne se résume pas à l’accumulation d’objets ni à l’insalubrité. Il renvoie à un ensemble de comportements et de fonctionnements où s’entremêlent retrait social, négligence extrême de l’habitat, parfois absence de conscience du trouble, parfois accumulation, parfois refus d’aide, parfois hostilité défensive face à l’intervention extérieure. Le logement n’est pas seulement un lieu matériel. Il devient souvent une extension du psychisme, une forteresse contre l’intrusion, un système de maîtrise, parfois même le dernier territoire où la personne se sent encore souveraine.
Dans ce contexte, accepter un soin médical ponctuel peut représenter quelque chose de très différent : répondre à une urgence, soulager une souffrance, régler un problème limité, obtenir une réponse concrète sans ouvrir le reste de la vie privée, ou encore entretenir un lien avec un professionnel perçu comme non menaçant. Le soin peut être vécu comme technique, temporaire, ciblé, alors que l’aide au logement est ressentie comme globale, invasive, irréversible et porteuse de jugement.
Cet article a pour objectif d’expliquer en profondeur pourquoi ce décalage existe. Il s’adresse aux familles, aux professionnels de santé, aux travailleurs sociaux, aux mandataires, aux collectivités, mais aussi à toute personne confrontée à une situation de syndrome de Diogène. Il ne s’agit pas seulement de décrire le phénomène, mais d’en éclairer les ressorts psychologiques, relationnels, symboliques et pratiques. Car mieux comprendre le refus d’aide au logement permet d’éviter les erreurs d’approche, de réduire l’affrontement et d’envisager des interventions plus respectueuses, plus réalistes et souvent plus efficaces.
Le syndrome de Diogène ne se limite pas à l’insalubrité
Pour comprendre pourquoi un patient peut accepter un soin médical ponctuel tout en refusant une aide pour son logement, il faut d’abord sortir d’une vision trop simplifiée du syndrome de Diogène. Vu de l’extérieur, la situation semble souvent se résumer à une accumulation d’objets, à un manque d’hygiène et à une incapacité à maintenir le domicile dans un état compatible avec une vie ordinaire. Pourtant, ce tableau visible n’est que la partie émergée d’un phénomène beaucoup plus profond.
Le syndrome de Diogène ne constitue pas toujours un diagnostic isolé au sens strict. Il s’observe comme un ensemble de comportements et de signes cliniques pouvant être associés à des troubles psychiatriques, à un trouble de l’accumulation, à un trouble neurocognitif, à une dépression sévère, à une personnalité particulière, à un isolement ancien ou à des trajectoires de vie marquées par des ruptures et des blessures profondes. Certaines personnes présentent une désorganisation progressive du quotidien. D’autres conservent au contraire des capacités intellectuelles élevées et semblent très cohérentes sur plusieurs sujets, tout en étant totalement fermées à toute remise en question de leur cadre de vie.
Cette dissociation est importante. Une personne atteinte du syndrome de Diogène peut être capable de s’exprimer clairement, de consulter pour une douleur précise, de comprendre le fonctionnement d’un traitement, de gérer certaines démarches administratives, voire de tenir un discours élaboré, tout en demeurant dans un déni massif concernant l’état de son logement. Ce paradoxe apparent est l’une des caractéristiques les plus déstabilisantes pour l’entourage. On s’attend spontanément à ce qu’une personne qui raisonne bien sur un sujet raisonne de la même manière sur tous les autres. Or ce n’est pas ainsi que fonctionnent les défenses psychiques ni certains troubles associés.
L’habitat, dans le syndrome de Diogène, ne se réduit pas à un espace à nettoyer ou à désencombrer. Il devient souvent un système de vie complet, même s’il paraît chaotique et invivable aux yeux d’autrui. La personne y a organisé un équilibre, parfois précaire, parfois incompréhensible, mais réel. Cet équilibre repose sur des repères, des habitudes, des trajets internes, des objets investis d’une valeur affective ou symbolique, et surtout sur une maîtrise de l’environnement que les autres ne perçoivent pas. Même lorsque le logement est objectivement dangereux, la personne peut y éprouver un sentiment paradoxal de sécurité.
Cela explique déjà une partie du refus. Ce que les intervenants nomment “aide” peut être vécu par la personne comme une destruction de son système d’organisation, comme une attaque contre son ordre interne ou comme une tentative d’effacement de son identité. Là où l’entourage voit des déchets, elle peut voir des réserves, des archives, des souvenirs, des protections, des repères, parfois même une continuité de soi. Là où l’intervenant voit une pièce inutilisable, elle voit un territoire qu’elle connaît parfaitement. Là où le professionnel voit un risque sanitaire, elle peut percevoir une mise en accusation humiliante.
Le syndrome de Diogène comporte aussi fréquemment une rupture du lien social. La personne s’est peu à peu retirée, a limité ses échanges, s’est protégée des demandes extérieures, a appris à vivre seule avec ses propres règles. Dans cet isolement, le logement prend une valeur encore plus forte. Il n’est plus un simple domicile ; il devient le dernier espace où la personne n’a de comptes à rendre à personne. Toute intervention y prend alors un sens politique au niveau intime : elle est perçue comme une remise sous contrôle par autrui.
Cette dimension est fondamentale pour comprendre pourquoi l’aide au logement suscite une résistance bien plus forte que le soin médical ponctuel. Le soin ponctuel peut être intégré dans une logique de besoin circonscrit. Il ne vient pas forcément menacer la structure profonde de la vie quotidienne. À l’inverse, l’intervention sur le domicile touche au cœur du système défensif. Elle remet en cause la frontière entre soi et le monde. Elle implique l’idée d’un regard extérieur durable. Elle risque de provoquer de la honte. Elle expose les traces visibles de la désorganisation. Elle confronte la personne à une réalité qu’elle évite peut-être depuis des années.
Il faut donc se garder d’une lecture purement matérielle. Le problème du logement n’est pas seulement un problème de saleté, d’encombrement ou d’entretien. Il est souvent le lieu où se cristallisent la peur de l’intrusion, le besoin de contrôle, la honte, le déni, l’isolement, le rapport à l’autonomie et parfois l’histoire entière du sujet. Dans ces conditions, le refus d’aide n’est pas simplement un caprice. Il peut être la seule manière que la personne a trouvée pour préserver une cohérence interne.
L’acceptation d’un soin ponctuel n’implique pas l’acceptation d’un accompagnement global
L’une des erreurs les plus fréquentes consiste à croire qu’à partir du moment où une personne accepte un soin médical, elle manifeste automatiquement une ouverture générale à l’aide. En réalité, accepter un soin ponctuel n’équivaut pas à consentir à une prise en charge globale. Ces deux formes d’intervention n’ont ni la même signification, ni le même coût psychique, ni le même niveau d’intrusion.
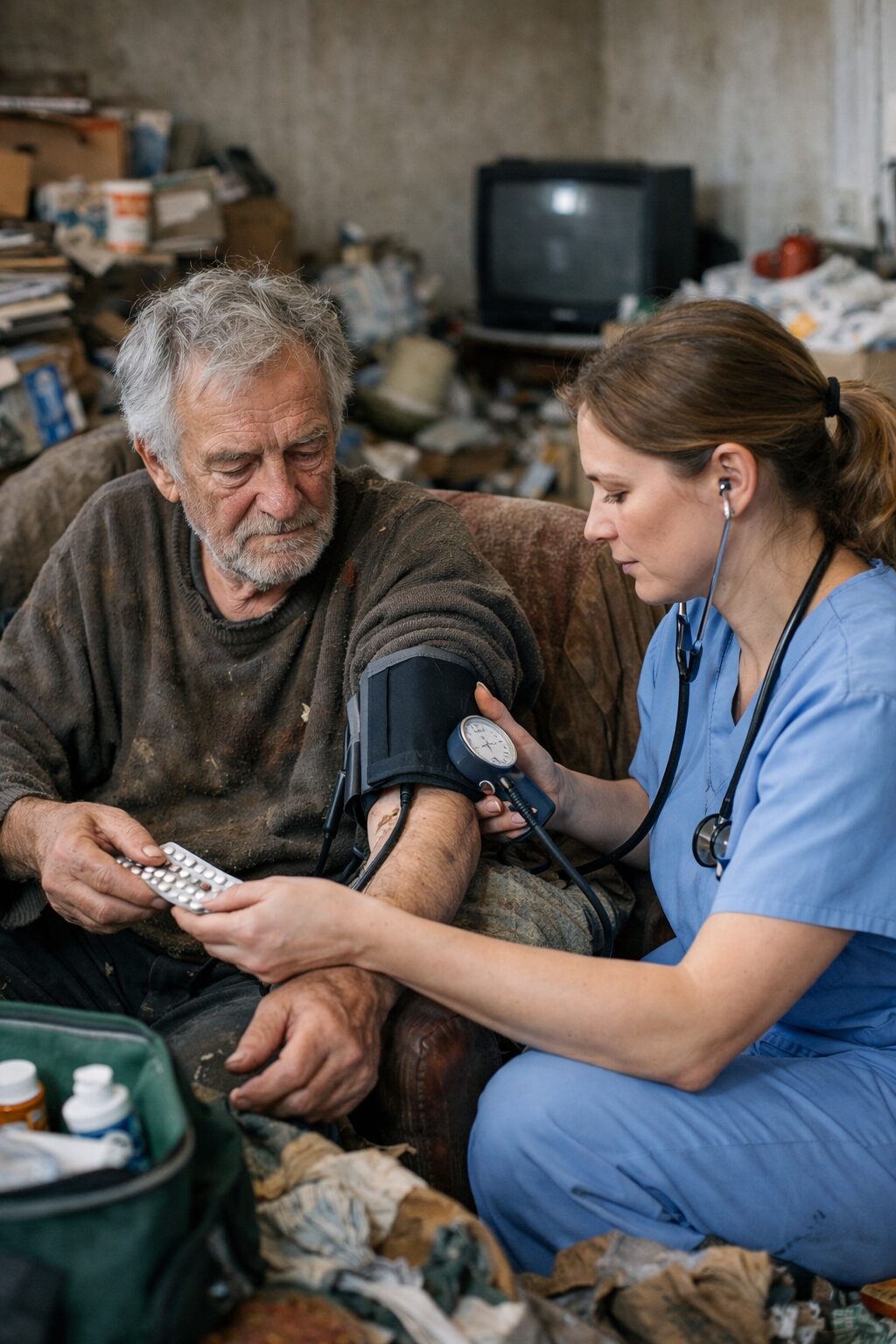
Le soin médical ponctuel est souvent perçu comme une réponse limitée à un problème concret. Il peut s’agir d’une douleur, d’une blessure, d’une difficulté respiratoire, d’un pansement, d’un contrôle de tension, d’un renouvellement d’ordonnance, d’une chute, d’une infection ou d’un épisode aigu qui nécessite une réponse précise. Dans ce cadre, le patient peut accepter l’intervention parce qu’elle a un début, un objectif clair et une fin identifiable. Il sait ce qui est soigné, par qui, et pendant combien de temps. Même s’il reste méfiant, il peut tolérer cette aide parce qu’elle est bornée.
L’accompagnement du logement fonctionne autrement. Il n’est pas ponctuel au sens psychique du terme, même lorsqu’il prend la forme d’une intervention précise. Il ouvre la porte à une série d’actions possibles : évaluation de l’état du domicile, constat d’insalubrité, évacuation d’objets, nettoyage, aide-ménagère, visites régulières, coordination médico-sociale, voire signalements institutionnels. Pour la personne, accepter “un peu d’aide” au logement peut donc signifier le début d’un processus incontrôlable. Elle craint souvent, parfois à juste titre, de ne plus maîtriser la suite.
Cette différence est essentielle. Le soin ponctuel peut être vécu comme une prestation. L’aide au logement, elle, est souvent perçue comme une entrée durable dans la vie privée. Le médecin traite un symptôme ; l’intervention sur le domicile touche l’ensemble du mode de vie. Le soin ponctuel soulage sans nécessairement juger. L’aide au logement donne le sentiment d’être évalué, classé, observé, corrigé. Le premier peut être accepté comme un service. La seconde est souvent ressentie comme une remise en question de la manière d’habiter, donc de la manière d’être.
Dans le syndrome de Diogène, cette distinction est renforcée par la façon dont la personne compartimente sa réalité. Il n’est pas rare qu’un sujet reconnaisse une douleur physique sans reconnaître la gravité de son environnement. Il peut admettre : “J’ai mal à la jambe”, tout en refusant catégoriquement d’entendre : “Votre logement met votre santé en danger.” Non parce qu’il est incapable de logique, mais parce que ces deux réalités n’occupent pas le même statut psychique. La douleur physique s’impose dans le corps. L’insalubrité du logement, elle, est souvent neutralisée par l’habitude, le déni, la banalisation ou la réinterprétation.
Il faut aussi comprendre que le soin ponctuel permet parfois à la personne de conserver une image d’elle-même acceptable. Consulter pour un problème médical ne signifie pas nécessairement admettre une perte globale d’autonomie. Beaucoup de personnes peuvent encore se penser comme “quelqu’un qui a un problème de santé”, sans se vivre comme “quelqu’un qui ne sait plus vivre chez soi”. Cette nuance est capitale. La première identité est socialement acceptable. La seconde est profondément stigmatisante.
Accepter une aide pour le logement reviendrait alors, dans l’esprit du patient, à reconnaître une défaillance bien plus radicale. Non pas seulement une douleur ou une maladie, mais une atteinte à sa compétence à vivre, à gérer son quotidien, à préserver son intimité, à maintenir sa dignité. C’est une marche psychique bien plus difficile à franchir. D’où cette situation fréquente : la personne prend ses médicaments, accepte un transport aux urgences, tolère un pansement, mais refuse qu’on touche à ses affaires, qu’on nettoie sa cuisine ou qu’on jette quoi que ce soit.
L’entourage interprète souvent cette différence comme de l’incohérence. Pourtant, si l’on adopte le point de vue du patient, la logique apparaît plus clairement. Il peut penser : “Oui, j’ai besoin d’un soin pour mon problème actuel. Non, je n’ai pas besoin qu’on se mêle de ma maison. Et même si vous pensez que j’en ai besoin, vous n’avez pas à entrer dans cet espace.” Il y a là une frontière, parfois rigide, entre l’aide acceptable et l’aide vécue comme inacceptable.
Cette frontière n’est pas forcément stable. Elle peut évoluer avec le temps, avec la qualité de la relation, avec la manière dont l’intervention est proposée et avec le degré de sécurité psychique ressenti par la personne. Mais elle ne disparaît pas parce qu’un soin a été accepté une fois. C’est pourquoi il est dangereux de surinterpréter une ouverture médicale ponctuelle comme un accord implicite pour agir sur le logement. Ce glissement est souvent vécu comme une trahison et peut suffire à fermer durablement toute possibilité d’accompagnement.
Le corps peut être confié momentanément, le logement touche au noyau de l’intimité
Il existe une différence de nature entre la relation au corps et la relation au logement. Le corps peut, dans certaines circonstances, être confié temporairement à un professionnel. Le logement, lui, engage une dimension d’intimité beaucoup plus vaste, plus enracinée et parfois plus défensive encore. Pour beaucoup de personnes atteintes du syndrome de Diogène, la maison n’est pas seulement un espace privé. Elle constitue le prolongement du soi, la matérialisation de la vie intérieure, parfois même l’unique enveloppe psychique stable qui leur reste.
Le soin médical ponctuel autorise une délégation limitée. On accepte qu’un médecin examine, qu’une infirmière fasse un pansement, qu’un service hospitalier prenne en charge une urgence. Même si ce moment est désagréable ou anxiogène, il s’inscrit dans un cadre social connu. La relation est codifiée. Le professionnel est légitime. L’intervention est délimitée. Une fois le soin terminé, le patient récupère son espace et, en principe, son autonomie.
Le logement n’obéit pas à cette logique. Faire entrer quelqu’un dans son domicile, c’est lui permettre de voir ce qui est habituellement soustrait au regard social. C’est aussi laisser apparaître les signes visibles d’une désorganisation que la personne a souvent passée des années à protéger, à minimiser ou à cacher. L’aide au logement n’est donc pas seulement une aide pratique ; elle met à nu un espace hautement sensible. Elle confronte directement à ce que la personne tente de maintenir hors champ : sa vulnérabilité, sa honte, son isolement, son désordre, parfois ses pertes.
Cette exposition est d’autant plus difficile que le logement concentre souvent les traces de l’histoire personnelle. Objets accumulés, papiers anciens, emballages conservés, vêtements, souvenirs, achats inutilisés, meubles déplacés, recoins remplis : tout cela peut sembler absurde de l’extérieur, mais peut représenter, pour la personne, une continuité de son existence. Chaque amas, chaque entassement, chaque coin préservé contient parfois une valeur psychique que l’intervenant ne voit pas. Toucher à cet ensemble revient à toucher à la mémoire, à l’organisation intérieure, à l’économie affective.
Chez certains patients, le domicile fonctionne comme une seconde peau. Lorsqu’elle a été blessée par des ruptures relationnelles, des humiliations ou un long isolement, la personne peut investir son intérieur comme le seul lieu où elle n’est pas exposée au regard normatif. Le logement devient alors le dernier espace où elle n’a pas à se justifier. Toute intervention prend la forme d’une effraction psychique, même lorsqu’elle est proposée avec tact.
C’est pourquoi la formulation “on est là pour vous aider” ne produit pas toujours l’effet attendu. Elle peut être reçue comme : “on est là pour constater votre déchéance”, “on va décider à votre place”, “on va tout regarder”, “on va vous enlever ce qui vous appartient”, “on va juger votre façon de vivre”. Plus l’espace domestique est dégradé, plus cette peur est intense. Car plus le logement est gravement atteint, plus la honte potentielle est grande.
Le corps, malgré sa dimension intime, peut encore être médicalisé. Le logement, lui, touche à une intimité non médicalisée, plus existentielle. Il raconte des choses que la personne ne veut pas dire, ou ne peut pas dire. Il révèle des pertes de contrôle, des renoncements, des stratégies de survie. Il montre parfois le temps figé. Il matérialise la solitude. Pour certains patients, il vaut presque mieux montrer une plaie de jambe qu’ouvrir la porte de leur cuisine.
Cette différence explique pourquoi certaines personnes acceptent des soins à condition qu’ils restent au seuil de certaines zones. Un patient peut recevoir un médecin au salon si cet espace reste relativement accessible, mais refuser toute circulation vers les autres pièces. Il peut accepter une infirmière pour un acte court, mais s’angoisser à l’idée qu’un service social coordonne une évaluation du domicile. Il peut tolérer l’intervention tant qu’elle ne remet pas en cause le secret fondamental de l’habitat.
Comprendre cela oblige à renoncer aux interprétations moralisatrices. Le refus ne signifie pas forcément que la personne nie tout problème ou qu’elle rejette toute aide par principe. Il peut signifier que l’aide proposée atteint un niveau d’intimité qu’elle ne peut pas soutenir. Le seuil psychique d’acceptation est alors dépassé. Travailler ce seuil demande du temps, de la confiance et une extrême prudence.
La honte joue un rôle central dans le refus d’aide pour le domicile
Parmi les mécanismes les plus puissants expliquant le refus d’aide pour le logement, la honte occupe une place majeure. Elle est parfois visible, parfois masquée derrière l’agressivité, le déni ou l’indifférence affichée. Mais dans de très nombreuses situations, c’est bien elle qui alimente la fermeture. La honte ne concerne pas seulement l’état du logement. Elle touche l’image de soi, la peur d’être rabaissé, la crainte d’être perçu comme incapable, sale, fou, déchu ou indigne.
Un patient atteint du syndrome de Diogène peut tout à fait accepter un soin médical ponctuel parce que ce type d’intervention n’expose pas nécessairement l’ensemble de sa vie. Même quand il se sent fragile, il peut encore se dire : “J’ai un problème de santé.” Cette formulation lui permet de préserver un minimum de dignité sociale. En revanche, laisser quelqu’un intervenir sur son logement revient à dévoiler une partie de lui-même qu’il voudrait soustraire au jugement. Ce n’est plus seulement son corps qui est examiné, c’est son existence quotidienne qui se retrouve implicitement évaluée.
La honte est d’autant plus forte que beaucoup de personnes concernées ont conscience, au moins partiellement, de l’écart entre leur logement et les normes habituelles. Même lorsqu’elles minimisent, même lorsqu’elles disent “ce n’est pas si grave”, elles savent souvent que les autres ne vivent pas ainsi. Elles anticipent les réactions : dégoût, surprise, commentaires, soupirs, gestes de recul, regard insistant, ton paternaliste, promesses de “faire du tri”, appels aux services compétents. Cette anticipation suffit parfois à provoquer un refus avant même la visite.
Chez certaines personnes, la honte est si intense qu’elle devient intolérable psychiquement. Pour ne pas la ressentir, elles recourent à des défenses puissantes : banalisation, rationalisation, hostilité, refus de voir, renversement accusatoire. Ainsi, lorsqu’un professionnel évoque l’état du logement, le patient peut réagir par la colère : “Vous n’avez pas à me dire comment vivre”, “chez moi, je fais ce que je veux”, “ce ne sont pas vos affaires”. Ce discours n’est pas forcément la preuve d’une absence de honte ; il peut au contraire être la carapace construite contre elle.
La honte est aussi liée au temps. Plus le trouble dure depuis longtemps, plus la personne peut se sentir prisonnière d’une situation devenue impossible à montrer. Elle se dit parfois qu’elle aurait dû agir plus tôt, qu’il est désormais trop tard, que la situation est trop grave pour être rattrapée sans humiliation. Accepter l’aide aujourd’hui reviendrait alors à exposer non seulement l’état actuel du domicile, mais des années de dégradation silencieuse. La personne redoute que cette ancienneté soit interprétée comme une preuve accablante de sa défaillance.
Dans certains cas, la honte se combine avec un vécu social antérieur douloureux. Des personnes ayant connu le mépris, la disqualification, des relations familiales humiliantes ou des expériences institutionnelles maltraitantes peuvent vivre toute proposition d’aide comme la répétition d’un scénario de dévalorisation. Le logement devient alors l’endroit où elles tentent d’échapper au regard qui juge. Laisser entrer quelqu’un, c’est risquer de revivre cette scène.
Le soin médical ponctuel est moins menaçant sur ce plan parce qu’il bénéficie d’un cadre culturel plus protecteur. Un médecin peut être consulté pour une douleur sans que cela remette frontalement en cause la valeur personnelle du patient. Bien sûr, il existe aussi de la honte dans certaines situations médicales, mais elle est plus facilement tolérable quand elle est contenue dans un cadre professionnel technique. À l’inverse, l’aide au logement expose un “désordre de vie”, ce qui touche à l’identité sociale entière.
La honte explique également pourquoi certaines personnes acceptent des soins à l’extérieur, à l’hôpital ou en cabinet, mais refusent toute intervention à domicile. Hors de chez elles, elles peuvent présenter une apparence plus maîtrisée, contrôler davantage ce qu’elles montrent, sélectionner ce qu’elles disent. Le domicile, lui, parle malgré elles. Il révèle. Il trahit ce qu’elles tentaient de contenir.
Pour les proches et les professionnels, il est indispensable de ne pas sous-estimer ce facteur. Une phrase banale comme “on va juste voir l’état des lieux” peut être entendue comme une annonce de dévoilement humiliant. Une remarque maladroite sur l’odeur, le désordre ou l’hygiène peut suffire à fermer durablement la relation. Lorsque la honte est activée, la personne ne devient pas plus collaborative parce qu’on insiste davantage ; au contraire, elle se replie, attaque ou rompt le lien.
Travailler avec la honte suppose donc une grande délicatesse. Il faut éviter les formulations accusatrices, ne pas confronter brutalement la personne à ce que l’on voit, ne pas parler d’elle devant elle comme si elle n’était pas là, et surtout préserver autant que possible son sentiment de dignité. Tant que cette dignité n’est pas sécurisée, l’aide au logement reste pour beaucoup de patients une menace plus insupportable encore qu’une souffrance physique ponctuelle.
Le logement représente souvent le dernier territoire de maîtrise
Chez de nombreuses personnes atteintes du syndrome de Diogène, le logement n’est pas simplement un lieu de vie dégradé. Il constitue le dernier espace sur lequel elles exercent encore un pouvoir effectif. Cette dimension de maîtrise est décisive pour comprendre pourquoi elles peuvent accepter certains soins médicaux tout en refusant toute aide pour leur habitat.
Avec l’âge, la maladie, les pertes relationnelles, les difficultés économiques ou les ruptures biographiques, certaines personnes voient progressivement leur champ de contrôle se réduire. Elles perdent un conjoint, un emploi, une place sociale, des capacités physiques, parfois des amis, parfois leur statut familial. Dans ce processus, le domicile devient parfois le seul territoire où elles ont encore le sentiment de décider. Elles peuvent y organiser les objets comme elles l’entendent, définir leurs propres règles, limiter les intrusions, vivre hors du rythme social commun.
Même lorsque cet espace est objectivement envahi, sale ou dangereux, il reste subjectivement un espace de souveraineté. La personne peut ne plus maîtriser grand-chose dans sa vie, mais elle maîtrise encore l’accès à sa porte, le devenir de ses affaires, le contenu de ses pièces, la manière dont elle habite. Cette maîtrise peut être rudimentaire ou chaotique, mais elle garde une valeur psychique immense. Dès lors, toute proposition d’aide sur le logement est ressentie comme une menace directe contre ce dernier bastion.
Le soin médical ponctuel ne produit pas forcément le même effet. Il peut même être accepté précisément parce qu’il n’entame pas cette souveraineté domestique. Se faire examiner pour une douleur ou recevoir un traitement n’implique pas nécessairement de céder la gestion de son espace personnel. Le patient peut dire oui à une prise de sang et non à un débarras, oui à un antibiotique et non à une intervention de nettoyage. Du point de vue extérieur, ce refus paraît illogique. Du point de vue de la personne, il protège l’essentiel : ne pas perdre la main sur le seul lieu où elle se sent encore chez elle.
Cette logique de maîtrise explique aussi la violence de certaines réactions. Lorsque l’entourage insiste en disant “ce n’est plus vivable”, “on doit intervenir”, “on va faire venir une équipe”, la personne n’entend pas seulement une aide proposée. Elle entend parfois une dépossession annoncée. Elle imagine qu’on va entrer, toucher, jeter, décider, déplacer, trier, commenter, voire signaler. Autrement dit, elle imagine qu’on va lui retirer le pouvoir restant. Son refus devient alors un acte de défense identitaire.
Dans certains cas, cette défense prend une forme très explicite. La personne affirme son droit absolu à vivre comme elle l’entend chez elle. Elle invoque la propriété, la liberté, l’indépendance, le fait de “ne déranger personne”, ou le refus que quiconque “commande à la maison”. Même si ces arguments peuvent masquer des troubles plus profonds, ils expriment souvent une vérité subjective : l’habitat est devenu l’ultime scène d’autonomie.
Il est important de noter que cette autonomie n’est pas toujours synonyme de compétence réelle. La personne peut ne plus être capable d’entretenir son logement de manière sécurisée, tout en restant farouchement attachée à l’idée qu’elle seule doit décider. C’est là l’un des nœuds les plus difficiles de l’accompagnement : respecter l’autonomie sans abandonner la personne à un danger majeur. Mais pour agir justement, il faut d’abord reconnaître la valeur psychique de cette autonomie. La nier ou la ridiculiser renforce le conflit.
Le dernier territoire de maîtrise est d’autant plus précieux que le syndrome de Diogène s’accompagne souvent d’un rapport méfiant aux institutions. Les services extérieurs sont perçus comme susceptibles de prendre le contrôle, d’imposer des normes, de faire des signalements, voire de conduire à une hospitalisation ou à une perte du logement. Même lorsque ces scénarios sont exagérés, ils ne sont pas toujours purement fantasques : certaines interventions peuvent effectivement déboucher sur des mesures contraintes si le danger est majeur. La crainte de l’engrenage n’est donc pas sans fondement.
Cela signifie qu’une aide trop intrusive, proposée trop tôt ou imposée sans travail relationnel, confirme les peurs de la personne. Elle se dira alors qu’elle avait raison de se méfier. À l’inverse, toute approche qui lui laisse des marges de choix, qui respecte ses rythmes, qui explicite les limites de l’intervention et qui reconnaît sa place de décision a davantage de chances de ne pas être vécue comme une prise de pouvoir.
Le refus d’aide pour le logement n’est donc pas seulement un refus du changement matériel. C’est souvent un refus de la dépossession. Tant que ce risque de dépossession n’est pas pensé et contenu, la personne pourra préférer endurer des conditions de vie très dégradées plutôt que d’accepter une aide ressentie comme une confiscation de soi.
La temporalité du soin ponctuel rassure, celle du logement inquiète
Un autre élément essentiel réside dans la perception du temps. Le soin médical ponctuel s’inscrit le plus souvent dans une temporalité courte, lisible et rassurante. À l’inverse, l’aide pour le logement ouvre une temporalité longue, incertaine et potentiellement sans fin, ce qui peut susciter une anxiété majeure chez un patient atteint du syndrome de Diogène.
Lorsqu’une personne accepte une consultation, une ordonnance, un passage infirmier ou une prise en charge hospitalière pour un problème donné, elle peut généralement se représenter les étapes : on traite, on soulage, on contrôle, puis cela se termine. Le cadre est limité. Même si le traitement doit être renouvelé, il reste attaché à une pathologie ou à un symptôme défini. Cette prévisibilité réduit la menace. Le patient sait, plus ou moins, à quoi s’attendre.
L’aide au logement ne se laisse pas aussi facilement circonscrire. Si l’on commence, jusqu’où ira-t-on ? Un simple tri mènera-t-il à un débarras complet ? Une visite mènera-t-elle à des visites régulières ? Une aide ménagère entraînera-t-elle une évaluation sociale ? Un constat d’insalubrité débouchera-t-il sur un signalement ? Des objets seront-ils jetés malgré son désaccord ? Y aura-t-il d’autres intervenants ensuite ? Toutes ces questions, souvent silencieuses, nourrissent le refus.
La personne ne redoute pas seulement l’acte immédiat, mais l’enchaînement qu’il pourrait déclencher. Elle peut penser qu’accepter une petite ouverture revient à perdre ensuite toute possibilité de dire non. C’est pourquoi certaines oppositions paraissent disproportionnées par rapport à la demande formulée. Quand un professionnel propose “juste un passage pour voir”, le patient réagit comme s’il s’agissait déjà d’une transformation radicale du domicile. En réalité, il se projette dans la suite, dans ce qu’il imagine inévitable une fois la porte entrouverte.
Cette angoisse du processus est très fréquente. Elle est renforcée lorsque les expériences antérieures ont confirmé l’idée que les interventions s’élargissent. Par exemple, une personne ayant déjà vécu une hospitalisation non souhaitée, une pression familiale intense, une mesure administrative ou un nettoyage imposé gardera la mémoire d’un effet domino. Elle conclura que toute ouverture initiale mène à une perte de contrôle. Dans ce contexte, le refus radical devient une stratégie préventive.
Le soin ponctuel, lui, peut être négocié parce qu’il reste compatible avec le maintien du système existant. Il intervient “sur” un problème, sans forcément bouleverser l’ensemble du mode de vie. L’aide au logement, même lorsqu’elle se veut progressive, remet potentiellement en mouvement tout ce qui était figé. Or la fixité, aussi pathologique soit-elle, peut avoir une fonction stabilisatrice. Déplacer trop vite cette fixité risque de produire un effondrement psychique, une montée d’angoisse ou une rupture du lien avec les intervenants.
Il faut également prendre en compte la fatigue psychique que représente toute réorganisation. Pour un observateur extérieur, il semble évident qu’un logement plus propre, plus aéré, plus sécurisé serait bénéfique. Mais pour la personne concernée, envisager une transformation de l’habitat peut être vertigineux. Cela implique des décisions innombrables : quoi garder, quoi jeter, où ranger, qui peut entrer, à quel rythme, avec quelles règles, que faire des papiers, des souvenirs, des objets trouvés, des zones interdites. Ce coût décisionnel est colossal. Le soin ponctuel, en comparaison, demande bien moins d’engagement intérieur.
Dans certains cas, la temporalité longue de l’aide au logement réactive aussi la peur de la dépendance. Accepter une aide régulière, c’est reconnaître qu’on ne s’en sort pas seul. C’est peut-être devoir revoir souvent les mêmes personnes. C’est entrer dans une relation suivie. Or certaines personnes supportent mieux une intervention brève qu’un accompagnement durable, précisément parce que la durée fait apparaître leur vulnérabilité. La ponctualité protège du sentiment de dépendre.
Ce décalage de temporalité doit être intégré dans toute stratégie d’approche. Vouloir aller vite parce que l’état du logement semble urgent est compréhensible, mais peut se heurter à l’impossibilité subjective du patient d’entrer dans un processus qu’il perçoit comme incontrôlable. L’enjeu n’est pas seulement de proposer une aide utile, mais de rendre pensable le temps de cette aide. Cela suppose de clarifier le cadre, les étapes, les limites, les objectifs immédiats et ce qui ne sera pas fait sans accord.
Plus l’intervention paraît diffuse, plus elle inquiète. Plus elle est définie, plus elle devient supportable. Pourtant, même bien définie, elle restera plus menaçante qu’un soin ponctuel tant qu’elle touchera au logement. C’est pourquoi les accompagnements efficaces sont souvent ceux qui réduisent l’angoisse du “tout va m’échapper” en avançant par paliers très explicites.
Le déni et la banalisation concernent souvent l’habitat bien plus que la santé aiguë
Dans le syndrome de Diogène, le déni n’est pas uniforme. Il ne s’applique pas forcément à tous les domaines de la vie avec la même intensité. Une personne peut reconnaître certains problèmes médicaux tout en niant, minimisant ou banalisant massivement l’état de son logement. Cette dissociation est fréquente et contribue à l’incompréhension de l’entourage.
La douleur aiguë, la fièvre, une plaie, une chute ou une difficulté respiratoire s’imposent par le corps. Même une personne très défensive peut difficilement ignorer totalement certains signaux physiques lorsqu’ils deviennent trop envahissants. Le symptôme corporel perturbe le quotidien, empêche le mouvement, empêche le sommeil, provoque une souffrance immédiate. Dans ces conditions, la personne peut accepter un soin sans pour autant modifier sa vision du reste.
L’habitat suit une autre logique. La dégradation du logement est souvent progressive. L’accumulation se fait par petites additions, l’encombrement augmente lentement, la saleté s’installe par paliers, les odeurs deviennent familières, les zones inutilisables se multiplient sans rupture spectaculaire. Cette progression graduelle favorise l’habituation. Ce qui choquerait un visiteur peut ne plus être perçu comme problématique par l’occupant, non parce qu’il est incapable de voir, mais parce qu’il s’est accoutumé à cet environnement.
La banalisation joue alors un rôle central. La personne peut dire : “J’ai juste un peu de désordre”, “c’est encombré mais je retrouve tout”, “il y a des gens bien pires”, “je n’ai jamais eu besoin de personne jusqu’ici”, “ce n’est pas parce que ce n’est pas comme chez vous que c’est invivable.” Ces phrases ne sont pas toujours purement stratégiques. Elles peuvent refléter une véritable reconstruction subjective de la réalité. L’environnement est devenu normal pour elle.
Le déni protège souvent de l’angoisse et de la honte. Reconnaître l’ampleur de la dégradation obligerait à voir ce que cela dit de soi, de sa solitude, du temps passé, des renoncements, des pertes, parfois de la maladie. Beaucoup de patients préfèrent donc ne pas penser. Ils savent parfois par éclairs, puis referment aussitôt. Le déni n’est pas toujours une ignorance ; c’est parfois une connaissance insoutenable tenue à distance.
La santé aiguë échappe plus difficilement à ce mécanisme parce qu’elle impose une réaction. La maison, elle, peut être réinterprétée. Une fuite devient supportable “pour l’instant”. Une montagne d’objets devient “des choses à trier plus tard”. Une cuisine inutilisable devient “une pièce où l’on ne va pas souvent”. Des déchets deviennent “des affaires en attente”. Le langage participe à cette normalisation.
De plus, certains patients distinguent nettement la santé du corps et l’état du logement. Ils peuvent penser que tant qu’ils tiennent debout, se nourrissent plus ou moins, prennent quelques médicaments et ne demandent rien à personne, leur manière d’habiter ne regarde qu’eux. Ils ne relient pas spontanément l’insalubrité aux conséquences médicales. Même lorsque ce lien leur est expliqué, il ne s’impose pas toujours psychiquement. Le risque abstrait pèse moins qu’une douleur présente.
Il est fréquent aussi que les proches, cherchant à convaincre, insistent sur les dangers sanitaires : infections, chutes, nuisibles, risque respiratoire, dénutrition, incendie. Ces arguments sont rationnellement solides, mais ils ne suffisent pas toujours. Si la personne banalise son environnement depuis des années, les messages de prévention arrivent tard et heurtent un système de représentation déjà solidement installé. Elle peut entendre sans intégrer, ou répondre que “rien n’est jamais arrivé”.
Le déni de l’habitat peut être encore plus fort lorsque le patient a construit son identité sur l’idée d’être autonome, lucide, différent des autres ou imperméable aux normes. Admettre que le logement est devenu dangereux reviendrait à reconnaître une perte de maîtrise, une altération du jugement ou une incapacité pratique. Pour quelqu’un qui s’est toujours vécu comme indépendant, cette reconnaissance peut être intolérable.
Ainsi, l’acceptation d’un soin médical ne signifie pas que le déni a cédé globalement. Elle signifie parfois seulement que la réalité corporelle ne peut plus être écartée à cet instant. Le reste du système défensif demeure intact. C’est pourquoi les intervenants doivent éviter de conclure trop vite : “Puisqu’il accepte qu’on soigne sa jambe, il est prêt à entendre le reste.” Ce passage n’a rien d’automatique. Les deux réalités sont traitées par le patient dans des registres psychiques différents.
L’intervention sur le logement est souvent vécue comme un jugement moral
L’aide au logement, dans le contexte du syndrome de Diogène, n’est presque jamais perçue comme une simple assistance technique. Elle est très souvent ressentie comme un jugement moral. C’est l’une des raisons majeures pour lesquelles une personne peut accepter un soin médical ponctuel tout en rejetant fermement toute intervention sur son domicile.
La médecine, malgré ses imperfections, dispose d’un cadre symbolique relativement clair. Être soigné n’implique pas nécessairement d’être évalué comme une “mauvaise personne”. On peut être malade sans être moralement fautif. Même lorsqu’il existe de la culpabilité ou de la honte, le soin garde une légitimité technique : il s’agit de traiter, soulager, prévenir, réparer.
L’état du logement, au contraire, touche à des normes sociales chargées moralement. Propreté, rangement, entretien, hygiène domestique, gestion des objets, capacité à recevoir : tout cela est lié, dans l’imaginaire collectif, à des qualités personnelles comme la responsabilité, l’ordre, la dignité, la civilité. Lorsqu’un logement est gravement dégradé, la personne sait ou pressent qu’elle ne sera pas seulement regardée comme quelqu’un en difficulté, mais comme quelqu’un qui a “laissé faire”, qui “vit n’importe comment”, qui “ne respecte rien”, voire qui “met les autres en danger”.
Même lorsque les intervenants se veulent bienveillants, leur simple présence peut activer ce sentiment d’être moralement condamné. Le ton employé, les regards, les silences, les formulations administratives, les mots comme “insalubre”, “dégradé”, “non conforme”, “danger”, “intervention nécessaire” suffisent à faire ressentir à la personne qu’elle se trouve du mauvais côté de la norme. À partir de là, elle ne se sent plus aidée, mais accusée.
Ce vécu est souvent renforcé par l’entourage. Les proches, épuisés, inquiets ou exaspérés, laissent parfois échapper des phrases du type : “Tu te laisses aller”, “comment peux-tu vivre comme ça ?”, “c’est honteux”, “on ne peut pas laisser quelqu’un dans cet état.” Même si ces paroles partent d’une inquiétude réelle, elles confirment la dimension morale de la situation. La personne se sent jugée sur ce qu’elle est, pas seulement alertée sur un danger objectif.
L’aide au logement prend alors la forme d’une correction imposée. Ce n’est plus “nous voulons réduire un risque”, mais “nous voulons remettre votre vie dans la norme.” Certaines personnes préfèrent supporter des conditions matérielles très dures plutôt que de subir cette expérience de disqualification. Elles peuvent se montrer plus souples face à un acte médical, justement parce qu’il n’attaque pas aussi frontalement leur identité sociale.
Il faut aussi noter que le syndrome de Diogène touche souvent des personnes qui ont eu, dans d’autres moments de leur vie, une image sociale valorisée : ancien professionnel respecté, parent investi, personne instruite, individu cultivé, citoyen autonome. Le décalage entre cette image passée et l’état actuel du logement peut être psychiquement dévastateur. L’intervention au domicile devient alors le lieu où cette chute risque d’être constatée. Le refus protège ce qu’il reste de l’ancienne image.
Dans certains cas, la personne anticipe également un classement administratif ou judiciaire. Elle pense que l’intervention sur le logement la fera entrer dans une catégorie stigmatisante : personne vulnérable, incapable, à surveiller, à protéger malgré elle. Cette crainte est particulièrement vive lorsqu’elle a déjà eu affaire à des dispositifs de contrôle. Même sans mesure formelle, elle ressent que le regard institutionnel sur son logement la définit désormais à partir de son déficit.
Cela ne signifie pas qu’il faille nier les dangers ou renoncer à toute évaluation. Mais il faut comprendre que, pour le patient, la question du logement est rarement neutre. Elle porte une charge morale massive. Là où le soignant pense “santé publique” ou “prévention des risques”, la personne entend parfois “vous avez échoué à vivre correctement”. Tant que cette traduction implicite n’est pas prise en compte, le dialogue reste faussé.
Réduire ce vécu de jugement demande une posture très précise. Il faut parler de sécurité plutôt que de faute, de soutien plutôt que de correction, de confort minimal plutôt que d’exigence de conformité, et surtout séparer la valeur de la personne de l’état du lieu. Une personne peut vivre dans un domicile gravement dégradé sans que cela autorise à la réduire à ce désordre. C’est seulement à cette condition qu’une aide devient moins menaçante.
La relation avec le soignant peut être investie comme sûre, pas celle avec les intervenants du logement
Le type de professionnel proposé fait une différence considérable. Un patient atteint du syndrome de Diogène peut refuser toute aide liée au logement non seulement à cause de ce qu’elle implique, mais aussi à cause de qui la porte. La relation au soignant et la relation aux intervenants du domicile ne s’appuient pas sur les mêmes représentations, les mêmes expériences ni le même degré de confiance.
Le médecin, l’infirmier ou certains professionnels de santé bénéficient souvent d’une légitimité particulière. Ils sont identifiés comme des figures du soin, du soulagement, parfois du secret professionnel, parfois de la neutralité. Même une personne très méfiante peut accepter leur présence si elle les associe à une réponse concrète à une souffrance physique. Leur rôle est clair : traiter, écouter, surveiller un symptôme, apporter un médicament ou un acte technique.
Les intervenants du logement sont souvent perçus autrement. Aide à domicile, service social, mairie, service d’hygiène, bailleur, entreprise de débarras, association, curateur, famille mobilisée : ces figures sont plus facilement associées au contrôle, à l’organisation du quotidien, à l’évaluation des conditions de vie, à la mise aux normes, à la contrainte potentielle. Même lorsqu’ils viennent avec bienveillance, ils représentent un monde plus intrusif aux yeux du patient.
La différence tient aussi à l’expérience relationnelle. Beaucoup de personnes ont déjà consulté des médecins au cours de leur vie. Elles connaissent, au moins partiellement, le cadre de la consultation. Elles savent qu’on peut venir pour un problème précis et repartir. En revanche, elles ont parfois eu peu de relations suivies avec des intervenants sociaux ou des aides au domicile, ou alors des expériences négatives. Elles peuvent donc projeter davantage d’inconnu, de peur ou de suspicion sur ces professionnels.
Il arrive fréquemment qu’un patient accepte un soin uniquement parce qu’il fait confiance à une personne particulière. Un médecin traitant de longue date, une infirmière respectueuse, un pharmacien connu, un urgentiste rassurant peuvent constituer des figures d’appui. Cette confiance, souvent fragile, ne se transfère pas automatiquement à d’autres intervenants. Le fait que le médecin juge utile une aide pour le logement ne signifie pas que le patient acceptera ceux qu’on lui adresse ensuite.
Au contraire, un passage trop rapide du soin vers l’évaluation du domicile peut être vécu comme une instrumentalisation de la relation soignante. Le patient se dira : “J’ai accepté le médecin pour ma santé, pas pour qu’il fasse entrer tout le monde chez moi.” Si cette impression s’installe, la relation de confiance avec le professionnel de santé lui-même peut se rompre. La personne se sent alors piégée : ce qu’elle avait accepté comme un soin ciblé devient une porte d’entrée pour une intervention qu’elle n’avait pas consentie.
Il faut aussi comprendre que le soignant, surtout s’il est habile, peut parfois réussir à se centrer sur le besoin exprimé par la personne sans ouvrir immédiatement le reste. Cette retenue crée un cadre sécurisant. L’intervenant du logement, en revanche, est d’emblée confronté à l’environnement domestique comme objet principal de son action. Il lui est plus difficile de contourner le point sensible. La personne ressent donc sa présence comme directement menaçante.
Le choix des relais est alors capital. Dans de nombreuses situations, c’est précisément la relation de confiance avec un soignant qui peut, très progressivement, permettre d’introduire la question du logement. Mais cette introduction doit être prudente, explicite et non intrusive. Elle ne doit jamais donner l’impression que le soin était un prétexte pour pénétrer l’intimité. Le soignant doit rester fidèle à sa fonction de soutien, non devenir un simple vecteur de contrôle.
Dans certains accompagnements réussis, la personne n’accepte pas “une aide pour le logement” au départ. Elle accepte de revoir un professionnel connu, puis de parler d’une difficulté pratique, puis d’autoriser un petit aménagement ciblé, puis une action très limitée. La confiance personnelle précède alors l’intervention matérielle. Cela montre bien que le refus n’est pas seulement lié à l’objet “logement”, mais aussi à la qualité du lien avec ceux qui s’en approchent.
Ainsi, le patient ne refuse pas toujours toute aide en bloc. Il distingue souvent les figures autorisées des figures menaçantes. Comprendre cette cartographie relationnelle est indispensable. Sans cela, on risque d’envoyer les mauvais acteurs au mauvais moment et de transformer une possible ouverture en fermeture durable.
Le soin soulage une souffrance identifiée, l’aide au logement exige un changement de mode de vie
Le soin médical ponctuel a un avantage décisif : il vise souvent un bénéfice immédiat et clairement identifiable. Il répond à une souffrance précise que le patient ressent dans son corps ou dans son fonctionnement quotidien. L’aide au logement, elle, suppose fréquemment un changement plus diffus, plus vaste, plus exigeant, et parfois beaucoup moins attirant du point de vue subjectif.
Quand une personne a mal, qu’elle ne peut plus marcher correctement, qu’elle tousse, qu’elle saigne, qu’elle a de la fièvre ou qu’elle tombe, la demande de soin fait sens. Le symptôme est tangible. Le bénéfice attendu est concret : moins de douleur, plus de confort, moins de risque immédiat, un meilleur sommeil, la possibilité de bouger ou de manger. Le patient peut ne pas aimer consulter, mais il comprend ce qu’il peut gagner.
En comparaison, l’aide au logement n’apparaît pas toujours comme source de bénéfice immédiat pour lui. Bien sûr, les proches et les professionnels voient les avantages : réduction des risques de chute, meilleure hygiène, accès aux pièces, limitation des nuisibles, amélioration du confort, restauration d’un cadre de vie compatible avec la santé. Mais la personne concernée ne perçoit pas nécessairement ces gains de la même manière. Si elle vit depuis longtemps dans cet environnement, elle peut ne plus éprouver le logement comme le problème principal.
De plus, le changement demandé est rarement mineur. Accepter une aide pour le domicile implique souvent de revoir des habitudes profondément installées : laisser entrer quelqu’un, tolérer le déplacement d’objets, se séparer de certaines choses, modifier des routines, rendre visibles des zones cachées, parfois changer sa façon de se nourrir, de dormir, de circuler, de se laver ou de stocker. Ce ne sont pas de petits ajustements ; ce sont des transformations du mode d’habiter.
Or le mode d’habiter est souvent au cœur de l’équilibre pathologique. Même s’il semble irrationnel ou destructeur, il offre une stabilité. Les objets sont à leur place pour la personne, même si cette place paraît absurde de l’extérieur. Les parcours dans le logement, les zones accessibles, les piles, les réserves, les protections improvisées forment un système. Le soin médical n’exige pas forcément de toucher à ce système. L’aide au logement, si.
Cette différence explique pourquoi certains patients préfèrent soigner les conséquences plutôt que modifier les causes. Ils acceptent un traitement pour une infection, mais refusent l’intervention qui réduirait durablement le risque infectieux dans le logement. Ils acceptent qu’on prenne en charge une chute, mais refusent qu’on désencombre les passages. Ils demandent un soulagement, mais pas la réorganisation de l’environnement. Ce choix peut sembler paradoxal, mais il devient compréhensible dès lors qu’on mesure le coût psychique du changement d’habitat.
Il faut aussi rappeler que le changement fait peur, même lorsqu’il va objectivement dans le bon sens. Pour une personne très isolée, dont la vie psychique est organisée autour de rituels et de repères internes, modifier le logement peut provoquer un sentiment de vide, de perte, d’étrangeté. Certaines personnes se sentent littéralement déracinées quand leur intérieur est nettoyé trop brutalement. Elles ne savent plus où sont leurs affaires, ne reconnaissent plus l’espace, se sentent dépossédées, et parfois se remettent rapidement à accumuler pour restaurer une sensation familière.
Le soin médical ponctuel évite cet effet de vide. Il ajoute quelque chose sans retirer l’ossature défensive. L’aide au logement, elle, enlève, réorganise, transforme. C’est pourquoi elle nécessite un travail d’accompagnement bien plus fin qu’une simple logique d’efficacité. Un logement “remis en état” trop vite peut être vécu comme psychiquement insoutenable, et conduire à une réaggravation rapide, à une rupture de suivi ou à un retrait encore plus marqué.
Enfin, le soin médical permet souvent au patient de rester dans une posture relativement passive. Il reçoit un acte, un traitement, un conseil. L’aide au logement, au contraire, le confronte souvent à des choix, à des renoncements, à une implication active. Or cette mobilisation peut être écrasante. La personne n’a pas toujours l’énergie mentale de s’engager dans un processus aussi exigeant.
L’acceptation du soin ponctuel ne prouve donc pas un désir global d’aller mieux sur tous les plans. Elle indique parfois seulement que la personne souhaite réduire une souffrance localisée sans remettre en question l’architecture psychique de sa vie. Tant que cette nuance n’est pas comprise, les propositions d’aide risquent d’être trop ambitieuses, trop rapides et donc rejetées.
Certains patients craignent qu’aider le logement mène à une expulsion, une mise sous protection ou une institutionnalisation
Le refus d’aide pour le logement ne repose pas seulement sur des mécanismes intrapsychiques. Il peut aussi être nourri par des peurs très concrètes, parfois réalistes, concernant les conséquences institutionnelles d’une intervention. Dans bien des situations, le patient atteint du syndrome de Diogène craint qu’ouvrir la porte à une aide sur son domicile enclenche un processus qui pourrait aboutir à une perte majeure : expulsion, injonctions, signalement, mesure de protection, hospitalisation, placement ou pression administrative renforcée.
Ces peurs ne sont pas nécessairement délirantes. Lorsqu’un logement présente des dangers graves, il arrive effectivement que des procédures soient engagées par un bailleur, une copropriété, une municipalité, un service d’hygiène ou un entourage très inquiet. La personne peut avoir déjà entendu parler d’autres cas. Elle peut avoir reçu des courriers, des menaces de plainte, des avertissements de voisinage, des rappels du propriétaire ou des remarques insistantes de proches. Dans ce contexte, accepter une aide revient parfois, à ses yeux, à fournir elle-même les preuves qui se retourneront contre elle.
Le soin médical ponctuel n’a pas la même portée administrative. Une consultation ou un traitement n’exposent pas automatiquement le patient à une remise en cause de son droit à vivre chez lui. En revanche, faire entrer quelqu’un pour constater l’état du logement peut sembler ouvrir un dossier. Même lorsque ce n’est pas l’intention première des intervenants, la personne redoute cet effet.
Cette crainte est particulièrement forte chez les sujets très attachés à leur indépendance. Ils imaginent que l’on va conclure qu’ils ne sont plus capables de vivre seuls. Or pour beaucoup, cette perspective est insupportable. Vivre seul, même dans un logement extrêmement dégradé, vaut encore mieux que d’être déplacé, encadré, institutionnalisé ou soumis à des décisions prises par d’autres. L’habitat conserve alors une valeur de liberté bien supérieure à son niveau réel de confort.
Le refus peut aussi être renforcé par la peur de perdre ses biens. Dans le syndrome de Diogène, l’attachement aux objets est souvent intense, même lorsqu’il ne prend pas la forme classique d’une accumulation valorisée verbalement. La personne craint qu’une intervention mène à des jets massifs, à la disparition de papiers, de souvenirs, de réserves, d’objets qu’elle seule sait identifier. Elle redoute de ne pas être entendue sur ce qui compte pour elle. Cette peur de la perte matérielle rejoint la peur de la perte statutaire.
Chez certains patients, il existe par ailleurs une méfiance ancienne envers les institutions. Cette méfiance peut être issue d’expériences passées : placement subi, conflits familiaux autour d’un héritage, hospitalisation vécue comme abusive, contrôle social humiliant, litiges avec un bailleur, sentiment d’avoir été maltraité ou trahi. Chaque nouvelle proposition d’aide est alors interprétée à travers ce filtre : “on veut encore décider pour moi.”
On comprend dès lors pourquoi certaines personnes préfèrent accepter des soins médicaux ciblés. Le risque perçu est plus faible. On soulage un symptôme sans forcément toucher au cadre de vie, sans alerter tout un réseau, sans déclencher une chaîne d’acteurs. À l’inverse, l’aide pour le logement concentre à elle seule l’angoisse d’un basculement administratif et existentiel.
Les proches ont parfois du mal à entendre cette peur, surtout lorsqu’ils pensent sincèrement protéger la personne. Pourtant, négliger cette dimension conduit souvent à renforcer le blocage. Dire au patient “personne ne va vous enlever de chez vous” alors qu’il voit bien que l’état de son logement pourrait justement faire craindre ce scénario décrédibilise la relation. Il vaut mieux reconnaître honnêtement ses inquiétudes, expliquer les limites et les objectifs de l’intervention, et clarifier ce qui relève du soutien, de l’évaluation ou du signalement éventuel.
Cette transparence est difficile, car elle oblige à ne pas mentir. Mais elle est souvent plus efficace que les rassurances vagues. La personne supporte parfois mieux une vérité prudente qu’une promesse qu’elle perçoit comme naïve ou trompeuse. Par exemple, expliquer qu’une action ciblée vise d’abord à réduire un danger immédiat, qu’aucun objet ne sera retiré sans accord sur une zone définie, ou que l’objectif n’est pas de la faire quitter son domicile peut aider à contenir une partie de l’angoisse.
En somme, le refus d’aide pour le logement n’est pas seulement un refus de rangement ou d’hygiène. C’est parfois un refus de ce que l’aide symbolise : la possibilité d’être repéré, classé, surveillé et finalement dépossédé de sa place. Tant que cette peur n’est pas pensée, l’intervention risque d’être vécue comme une menace plus grave encore que le problème qu’elle cherche à résoudre.
L’isolement prolongé modifie profondément la perception de l’aide
L’isolement est l’un des éléments majeurs du syndrome de Diogène. Il ne constitue pas seulement un contexte aggravant ; il transforme la manière dont la personne perçoit les autres, l’aide, les normes sociales et même la frontière entre ce qui est acceptable et ce qui ne l’est plus. C’est pourquoi un patient très isolé peut accepter un soin ponctuel et refuser violemment une aide pour son logement : ces deux propositions ne traversent pas le même filtre relationnel.
Lorsqu’une personne vit seule depuis longtemps, avec peu d’échanges, peu de visites, parfois aucune relation de confiance durable, elle développe souvent un mode d’existence centré sur l’autosuffisance défensive. Même si cette autosuffisance est en grande partie illusoire, elle devient un principe psychique d’organisation. L’idée de “faire avec soi-même” prend une valeur identitaire. L’intervention extérieure est alors vécue comme une perturbation du système plus que comme un soulagement.
L’isolement modifie aussi la tolérance à la présence d’autrui. Plus les interactions se raréfient, plus l’intrusion d’un tiers peut être vécue comme agressive, même lorsqu’elle est polie et bien intentionnée. Le logement, déjà fortement investi, devient un espace encore plus fermé. Y laisser entrer quelqu’un ne va pas de soi. Le patient n’a plus l’habitude du regard extérieur, ni des compromis relationnels qu’implique l’accueil d’une aide. Une simple visite peut donc être ressentie comme envahissante.
Le soin médical ponctuel échappe parfois partiellement à cette logique parce qu’il se situe dans un cadre plus codifié. La personne sait pourquoi le soignant est là. Elle peut se raccrocher à une nécessité : la douleur, l’urgence, le traitement. L’échange peut rester fonctionnel et court. À l’inverse, l’aide au logement ouvre une relation plus diffuse, plus imprévisible, plus impliquante. Elle peut convoquer plusieurs intervenants, demander de discuter, expliquer, montrer, négocier. Pour quelqu’un qui vit dans le retrait depuis des années, cette perspective est très coûteuse.
L’isolement renforce également la méfiance. Sans réseau relationnel stable, la personne dispose de peu d’expériences correctrices positives. Elle peut avoir construit une vision du monde où l’autre dérange, juge, prend, impose ou trahit. Plus elle reste seule, plus cette vision se consolide. Le soin ponctuel peut être toléré comme une exception utile. L’aide au logement, elle, menace de réintroduire les autres de manière durable dans un univers dont ils étaient exclus.
Par ailleurs, l’isolement altère souvent les repères comparatifs. Quand plus personne n’entre au domicile, quand la personne ne va presque plus chez les autres, quand elle n’a plus d’échanges réguliers, la perception des écarts se modifie. Le logement devient son propre référentiel. Cela favorise la banalisation et rend les remarques extérieures plus difficiles à intégrer. La personne ne se sent pas seulement incomprise ; elle a parfois le sentiment que les autres vivent dans une autre réalité, avec des exigences arbitraires.
Dans certains cas, l’isolement a aussi une fonction protectrice contre la souffrance relationnelle. Après des déceptions, des deuils, des conflits ou des humiliations, la solitude peut avoir été choisie ou tolérée comme le moindre mal. Le logement, même dégradé, devient le cadre de cette paix relative. L’aide extérieure menace alors de rouvrir la scène relationnelle, avec ce qu’elle comporte de dépendance, de dette, d’attente, d’échec possible. Refuser l’aide, c’est parfois refuser de reprendre le risque du lien.
C’est pourquoi l’accompagnement ne peut pas être pensé seulement en termes matériels. Vouloir “résoudre le logement” sans tenir compte de l’isolement relationnel conduit souvent à l’échec. Il ne suffit pas de proposer une solution pratique ; il faut rendre supportable la relation qu’elle implique. Cela suppose parfois de travailler d’abord la présence, la régularité, la fiabilité, le respect du rythme, avant même d’aborder la transformation du domicile.
En pratique, cela signifie que le patient peut se montrer plus coopérant avec un soignant connu, présent sur un registre limité, qu’avec une équipe chargée du logement. Le premier représente une relation fonctionnelle tolérable. La seconde représente le retour du monde social dans un espace qui s’était organisé précisément pour l’exclure. Sans tenir compte de cette réalité, on confond le refus de l’aide avec un refus de toute amélioration, alors qu’il s’agit souvent d’un refus de la réintrusion relationnelle.
Les troubles cognitifs ou psychiatriques peuvent créer une conscience très partielle des difficultés
Dans certaines situations de syndrome de Diogène, le refus d’aide pour le logement s’explique en partie par une altération de la conscience des difficultés. Il ne s’agit pas seulement d’un choix défensif ou d’un attachement excessif à l’intimité ; il peut aussi exister des troubles cognitifs ou psychiatriques qui rendent l’évaluation de la situation profondément incomplète, fragmentée ou déformée. Cette dimension aide à comprendre pourquoi un patient peut accepter des soins ponctuels tout en refusant toute aide domestique.
Un trouble neurocognitif, par exemple, peut affecter les fonctions exécutives : planification, hiérarchisation, organisation, capacité à initier une tâche, à la maintenir, à évaluer les conséquences d’une situation ou à anticiper un danger. La personne peut encore répondre correctement à certaines questions, comprendre un traitement simple, exprimer une douleur, mais ne plus être capable d’apprécier l’état global de son logement ni l’ampleur des risques associés. Elle n’a pas nécessairement “choisi” de laisser la situation se dégrader au sens habituel ; elle a pu perdre la capacité de la gérer.
Certains troubles psychiatriques modifient eux aussi la perception du réel, sans forcément altérer de manière continue tout le raisonnement. Des idées de persécution peuvent rendre l’aide au logement suspecte. Une dépression sévère peut provoquer un abandon profond du quotidien tout en laissant subsister la capacité d’accepter un soin contre une douleur aiguë. Des traits paranoïaques peuvent faire vivre l’intervention domestique comme une menace de vol, de contrôle ou d’intrusion malveillante. Un trouble de l’accumulation peut produire une souffrance spécifique au moment de jeter ou déplacer les objets, très supérieure à ce que les observateurs imaginent.
Il existe également des formes d’anosognosie ou de conscience altérée du trouble. La personne ne perçoit pas ou très partiellement le caractère problématique de certaines conduites. Ce phénomène n’est pas de la mauvaise volonté. Il s’agit d’une difficulté réelle à reconnaître un déficit, un danger ou une désorganisation. Elle peut donc accepter un soin visible et concret, comme un pansement ou une consultation, tout en niant sincèrement que son logement pose un problème sérieux.
L’entourage est souvent déconcerté par ces profils parce que le patient paraît “aller bien” à certains moments. Il peut discuter, argumenter, se souvenir de faits anciens, avoir des avis clairs, voire faire preuve d’humour et de finesse. Cela pousse les proches à surestimer son degré de conscience dans tous les domaines. Or les troubles cognitifs et psychiatriques n’effacent pas uniformément les compétences. Il peut exister des îlots de préservation aux côtés de zones très altérées.
Le logement est un domaine particulièrement vulnérable parce qu’il mobilise de nombreuses compétences simultanément : organisation de l’espace, gestion des objets, entretien régulier, capacité à jeter, prise en compte de l’hygiène, anticipation des risques, gestion administrative, tolérance au changement, demande d’aide, coordination avec des tiers. Une personne peut encore consentir à des actes médicaux simples tout en étant débordée ou empêchée dans cet ensemble complexe.
Cette situation ne doit pas conduire à infantiliser automatiquement le patient ni à conclure trop vite à une incapacité totale. Mais elle impose de distinguer les niveaux de compréhension. Comprendre qu’un médicament soulage une douleur n’est pas équivalent à comprendre que son logement nécessite une intervention structurée. De la même manière, consentir à un acte médical bref ne signifie pas que l’on a les ressources psychiques et cognitives pour entrer dans un processus de réorganisation domestique.
Dans l’accompagnement, cette nuance est capitale. Si l’on interprète tout refus uniquement comme un choix volontaire, on risque de confronter inutilement la personne, de la culpabiliser ou d’attendre d’elle une lucidité qu’elle n’a pas entièrement. À l’inverse, si l’on attribue tout au trouble cognitif ou psychiatrique, on méconnaît sa subjectivité et sa capacité éventuelle à participer à certaines décisions. L’enjeu est donc d’évaluer finement ce que la personne comprend, ce qu’elle nie, ce qu’elle craint et ce qu’elle peut supporter.
Le soin ponctuel reste souvent possible parce qu’il s’inscrit dans un registre simple : problème, réponse, soulagement. L’aide au logement, elle, requiert une conscience plus étendue, plus abstraite et plus durable des enjeux. Lorsque cette conscience est altérée, la résistance augmente. Cela ne signifie pas qu’aucune aide n’est possible, mais que l’approche doit être encore plus progressive, concrète, répétée et adaptée aux capacités réelles du patient.
L’attachement aux objets rend l’aide au logement plus menaçante qu’un acte médical
Même lorsque le syndrome de Diogène n’est pas strictement réductible à un trouble de l’accumulation, le rapport aux objets y joue souvent un rôle déterminant. Les objets présents dans le logement ne sont pas de simples choses encombrantes. Ils peuvent être investis d’une valeur utilitaire potentielle, affective, mémorielle, protectrice ou identitaire. Dès lors, toute aide au logement est spontanément associée à une menace de perte. À l’inverse, le soin médical ponctuel ne touche pas directement à cet univers d’attachement, ce qui le rend plus acceptable.
Pour de nombreux patients, ce que l’entourage qualifie de “bric-à-brac”, de “déchets”, de “choses inutiles” ou de “tas” n’est pas vécu comme tel. Il peut s’agir d’objets à trier plus tard, de souvenirs, de réserves en cas de besoin, de matériaux récupérables, de papiers importants mêlés à d’autres, de traces d’événements passés ou simplement d’éléments intégrés au paysage intérieur du domicile. L’objet n’a pas besoin d’être précieux au sens classique pour être psychiquement difficile à perdre.
L’un des grands malentendus de l’aide au logement vient du fait que les intervenants évaluent souvent les objets à partir de leur valeur matérielle ou de leur usage réel, alors que le patient les investit autrement. Jeter un emballage, un journal, un vêtement usé ou une pile de papiers peut sembler anodin pour le professionnel. Pour la personne concernée, cela peut représenter une mutilation symbolique, une disparition de repères, une atteinte à la continuité, voire un risque de jeter quelque chose d’essentiel.
Cette peur est intensifiée lorsque le domicile est très encombré. Plus les objets sont nombreux, plus ils sont entremêlés, plus le tri devient psychiquement coûteux. La personne anticipe le chaos, les erreurs, les pertes irréversibles. Elle sait qu’elle ne pourra pas tout contrôler. Elle imagine qu’on va aller trop vite, confondre, se débarrasser sans comprendre. Même lorsqu’une aide respectueuse est proposée, l’angoisse de la perte peut suffire à déclencher un refus total.
Le soin médical ponctuel évite cet enjeu. Il apporte quelque chose sans exiger immédiatement de renoncer à quoi que ce soit. Il ne vient pas retirer un morceau du monde du patient. C’est pourquoi il peut être toléré même chez des personnes extrêmement défensives sur leurs affaires. En revanche, toute aide au logement est soupçonnée de viser, tôt ou tard, l’évacuation des objets. La personne peut donc refuser en bloc pour empêcher cette issue.
Il existe aussi une dimension de sécurité interne. Dans certains cas, l’accumulation crée une impression de protection. Les objets remplissent, entourent, soutiennent, bouchent les vides. Ils donnent une forme à l’espace et parfois à l’existence. Un logement désencombré peut alors être vécu comme nu, froid, vide, étranger. Cette perspective peut susciter une angoisse intense. Le refus d’aide protège contre cet effondrement du cadre familier.
Les proches ont souvent du mal à mesurer ce niveau d’attachement, surtout lorsque les objets leur paraissent sans valeur. Ils pensent qu’une fois “le gros” jeté, la personne se sentira soulagée. Cela arrive parfois, mais pas toujours, et rarement quand l’intervention a été imposée ou trop rapide. Bien souvent, un débarras brutal provoque de la détresse, de la colère, une rupture relationnelle, voire une réaccumulation rapide. Ce n’est pas parce qu’un objet semble objectivement inutile qu’il est psychiquement négligeable.
L’attachement aux objets explique aussi pourquoi certains patients acceptent des aides très ciblées qui ne menacent pas directement leur stock : soins médicaux, aide pour des démarches, courses, médicaments, parfois réparation technique. Dès que l’aide touche aux choses accumulées, la tension monte. Il ne s’agit pas seulement d’un problème de ménage ; c’est une question de séparation, de perte, de choix impossibles.
Dans l’accompagnement, il est crucial de reconnaître cette dimension sans la caricaturer. Dire à la personne “ce ne sont que des déchets” revient souvent à nier son vécu et à rompre le dialogue. Il vaut mieux partir de ce qu’elle considère comme important, identifier des micro-zones de travail, différencier le dangereux de l’affectivement investi, sécuriser les papiers, ritualiser les décisions, et surtout ne pas faire du tri l’axe unique de la relation. Tant que l’objet est traité comme un simple obstacle matériel, le refus persiste. Lorsqu’il est compris comme un support psychique, l’intervention peut devenir plus ajustée.
L’aide au logement réactive souvent des traumatismes anciens liés à l’intrusion ou à la perte
Certaines personnes atteintes du syndrome de Diogène réagissent à l’aide au logement avec une intensité qui dépasse ce que l’on attendrait d’un simple attachement au domicile ou aux objets. Cette intensité peut s’expliquer par l’activation de blessures anciennes : traumatismes d’abandon, expériences d’intrusion, perte brutale de biens, violence familiale, placements, deuils, conflits patrimoniaux, humiliations répétées, ou toute autre expérience ayant inscrit l’idée que l’autre entre, prend, juge ou arrache.
Dans ces trajectoires, le logement ne sert pas seulement à habiter ; il sert à se protéger de la répétition d’une violence passée. La personne a parfois construit, au fil du temps, un système où l’espace domestique fait barrage au monde extérieur. Les objets, les habitudes, le retrait, la fermeture de la porte, l’absence de visites deviennent autant de moyens d’éviter le retour de l’intrusion. Toute aide concernant le domicile réactive alors une mémoire émotionnelle très vive, même si la personne n’en parle pas spontanément.
Le soin médical ponctuel, surtout lorsqu’il est bien cadré, n’atteint pas forcément ces couches profondes. Il peut être vécu comme nécessaire, limité, compatible avec le maintien de la frontière protectrice. En revanche, l’intervention sur le logement vient précisément toucher la frontière. Elle implique l’entrée dans l’espace privé, l’observation, parfois le déplacement des choses, parfois la décision à plusieurs. Autrement dit, elle ressemble structurellement à ce qui, dans le passé, a pu être vécu comme une effraction ou une dépossession.
Certaines réactions disproportionnées prennent alors un autre sens. Une colère explosive face à la proposition d’un simple passage, un refus absolu de montrer certaines pièces, une méfiance intense envers les services, une insistance sur le fait qu’on va “voler”, “prendre”, “retourner la maison”, “tout jeter” ne relèvent pas toujours d’un délire. Ces expressions peuvent traduire une mémoire traumatique où l’autre est associé à la perte et à la violation du territoire.
Il ne faut pas imaginer uniquement des traumatismes spectaculaires. Parfois, il s’agit d’histoires plus silencieuses : une enfance sans intimité, un parent contrôlant, des moqueries humiliantes sur le désordre ou la saleté, un conjoint intrusif, des déménagements forcés, des héritages conflictuels, un licenciement vécu comme un arrachement, la mort d’un proche avec conservation massive des objets. Toutes ces expériences peuvent rendre la séparation, le tri et l’ouverture du domicile particulièrement insupportables.
Le syndrome de Diogène peut alors fonctionner comme une armure relationnelle. L’habitat chargé, fermé, impraticable pour autrui, devient paradoxalement protecteur. Il décourage les visites, complique l’accès, matérialise la distance. Il ne s’agit pas d’une stratégie consciente au sens calculé, mais d’un aménagement psychique. À partir de là, aider le logement signifie affaiblir la protection. On comprend que la personne puisse refuser, même si elle accepte volontiers un soin n’ayant pas cette portée.
Cette lecture traumatique invite à une grande prudence. Une intervention purement technique, centrée sur l’efficacité et la remise en conformité, risque de reproduire la logique de l’effraction. Même si l’objectif est bénéfique, la manière peut être destructrice. La personne revit alors une scène où d’autres savent, décident, entrent, déplacent, et la laissent ensuite avec un sentiment d’avoir été violée psychiquement. Dans ces conditions, le refus initial apparaît comme une tentative de prévention, pas seulement comme une opposition irrationnelle.
Les professionnels n’ont pas toujours accès à l’histoire traumatique, et il n’est pas nécessaire de tout connaître pour agir avec tact. Mais ils gagnent à garder cette hypothèse à l’esprit lorsqu’ils rencontrent une rigidité extrême autour du domicile. Cette rigidité peut avoir une fonction de survie psychique. Elle ne disparaîtra pas sous l’effet d’arguments rationnels ni de la pression.
Une aide plus juste consiste alors à privilégier la prévisibilité, le consentement étape par étape, le respect des zones interdites tant que possible, la limitation du nombre d’intervenants, la stabilité des personnes présentes, l’explicitation de ce qui sera fait et de ce qui ne sera pas fait, ainsi que la restauration progressive d’un sentiment de sécurité. Sans ce travail, l’intervention sur le logement risque d’être vécue comme un nouveau traumatisme, même lorsqu’elle est justifiée par un danger réel.
La notion de “chez-soi” reste intacte même dans un habitat très dégradé
Pour l’entourage et les professionnels, il est parfois difficile d’admettre qu’un logement extrêmement encombré, sale ou dangereux puisse rester, pour la personne, un véritable “chez-soi”. Pourtant, c’est précisément l’un des points clés pour comprendre le refus d’aide. L’état objectif du domicile n’annule pas sa valeur subjective. Même gravement dégradé, ce lieu continue à représenter l’appartenance, la continuité, la familiarité et l’identité.
Le “chez-soi” ne se définit pas seulement par le confort, la propreté ou la conformité aux normes. Il se définit aussi par la possibilité d’y être sans se justifier, d’y organiser le temps selon ses propres règles, d’y laisser des traces de soi, d’y retrouver des repères sensoriels et spatiaux, et surtout d’y échapper au regard des autres. Chez une personne atteinte du syndrome de Diogène, ces dimensions peuvent être encore plus intenses, précisément parce que la relation au monde extérieur s’est affaiblie.
On commet donc une erreur lorsqu’on pense que l’insalubrité rend évidente, pour la personne, la nécessité de “retrouver un vrai chez-soi”. À ses yeux, elle est peut-être déjà chez elle, même si ce chez-elle ne correspond plus aux attentes communes. Lui proposer une aide radicale peut alors être entendu comme : “ce que vous avez construit n’est pas légitime”, “vous ne savez pas habiter”, “votre manière d’exister ici n’a pas de valeur.” Ce message implicite est difficilement supportable.
Le soin médical ponctuel n’attaque pas le statut de “chez-soi”. Il traite un problème sans disqualifier nécessairement le lieu de vie comme lieu d’appartenance. L’aide au logement, en revanche, risque de transformer le domicile en chantier, en objet d’expertise ou en espace à corriger. La personne peut alors avoir le sentiment que son chez-elle lui échappe, qu’il cesse d’être un refuge pour devenir un dossier.
Ce phénomène est particulièrement marqué chez les personnes âgées vivant seules depuis longtemps. Le logement porte alors l’histoire entière : les meubles hérités, les habitudes anciennes, les objets du conjoint disparu, les traces d’enfants qui ne viennent plus, les parcours quotidiens, les coins où l’on a vécu des dizaines d’années. Même si le lieu s’est dégradé, il reste chargé de sens. Un regard extérieur centré sur l’insalubrité ne voit souvent qu’une partie de cette réalité.
La notion de “chez-soi” est aussi liée à la liberté de ne pas être surveillé. Certaines personnes supportent mal l’idée qu’un professionnel entre régulièrement, observe, note, conseille, corrige ou rapporte. Le domicile perd alors son caractère de refuge. Il devient un espace où la présence d’autrui rappelle sans cesse la fragilité, la dépendance ou l’écart à la norme. À choisir, le patient peut préférer un chez-soi dangereux mais libre à un chez-soi plus sûr mais vécu comme administré.
Ce point aide à comprendre pourquoi certains refus restent très fermes même lorsqu’on propose une aide minime. Ce n’est pas seulement la quantité d’aide qui pose problème, mais ce qu’elle change dans le statut du lieu. Une seule visite peut suffire à faire basculer le domicile, dans l’esprit de la personne, d’espace privé souverain à espace ouvert au regard régulateur. D’où l’importance symbolique du seuil.
Pour intervenir de façon ajustée, il faut donc reconnaître le logement comme un chez-soi malgré son état. Cela ne signifie pas banaliser les risques ni renoncer à agir, mais refuser de parler du domicile comme d’un simple “taudis” ou d’un “problème technique”. Ce vocabulaire peut être factuellement descriptif, mais il écrase la dimension existentielle du lieu. Or c’est précisément cette dimension qui explique la résistance.
Plus les intervenants manifestent qu’ils comprennent que ce lieu compte, qu’ils ne viennent pas l’annuler mais chercher avec la personne les conditions minimales pour qu’elle puisse y rester plus sûrement, plus ils ont une chance de ne pas être immédiatement rejetés. À l’inverse, toute approche qui laisse entendre que le logement n’a plus aucune valeur comme chez-soi risque de provoquer une fermeture totale, même si la personne accepte par ailleurs des soins pour son corps.
Pourquoi la confrontation directe aggrave souvent le refus
Face à un logement gravement dégradé, la tentation est forte de nommer les choses frontalement. Les proches et les professionnels pensent parfois qu’en mettant la personne face à la réalité, ils provoqueront un déclic : “Regardez dans quel état vous vivez”, “vous allez finir par mourir ici”, “ce n’est plus possible”, “on ne peut pas laisser ça comme ça.” Pourtant, dans le syndrome de Diogène, la confrontation directe aggrave souvent le refus plutôt qu’elle ne le lève.
Cela tient d’abord au fait que le refus d’aide pour le logement n’est pas uniquement un manque d’information. La personne sait souvent, au moins par fragments, que la situation pose problème. Ce qui bloque n’est pas seulement la connaissance du danger, mais l’impossibilité psychique de l’intégrer sans effondrement, sans honte massive ou sans sentiment de dépossession. La confrontation brutale augmente précisément ces éprouvés. Elle déclenche donc les défenses au lieu de les desserrer.
Lorsqu’on insiste frontalement, le patient peut se sentir attaqué, humilié ou acculé. Il réagit alors par la colère, le déni, la rupture de contact ou l’inversion accusatoire : “Vous exagérez”, “vous me harcelez”, “vous me prenez pour un fou”, “vous n’avez rien à faire chez moi.” De l’extérieur, cela ressemble à de la mauvaise foi. En réalité, il s’agit souvent d’une tentative de protection contre une irruption trop violente du regard de l’autre.
La confrontation directe pose aussi un problème d’alliance. Si le patient accepte encore des soins médicaux ponctuels, c’est souvent parce qu’un minimum de confiance subsiste avec certains professionnels. Passer trop vite de cette relation de soin à un discours offensif sur le logement peut briser cette alliance. La personne se sent trahie. Elle comprend que le soin n’était pas seulement un soutien, mais aussi un vecteur de mise en cause de son mode de vie. Une fois cette confiance rompue, même les soins auparavant acceptés peuvent être refusés.
Il faut également souligner que la confrontation travaille sur la honte sans la contenir. Or une honte non contenue ne produit pas de coopération ; elle produit de la fermeture. Plus la personne se sent rabaissée, plus elle s’arc-boute sur ce qui lui reste de contrôle. Le logement devient alors l’objet d’un verrouillage encore plus strict. Ce phénomène est fréquent après des visites mal conduites ou des scènes familiales très chargées émotionnellement.
La confrontation directe est parfois motivée par l’urgence. Et cette urgence est réelle dans certains cas : risque d’incendie, impossibilité d’accéder aux sanitaires, présence de nuisibles, chutes à répétition, dénutrition, atteinte sévère à la santé. Mais même dans l’urgence, la manière de dire compte énormément. On peut nommer un danger sans écraser la personne sous le jugement. On peut dire qu’une situation est trop risquée sans réduire l’autre à cette situation. On peut poser un cadre ferme sans humilier.
Une approche plus efficace consiste souvent à partir d’un point concret partagé. Par exemple, une difficulté de circulation, une odeur qui gêne le voisinage, un accès aux soins compliqué, un coin de cuisine inutilisable, un risque de chute identifié. Travailler sur un élément précis, avec accord, permet parfois d’ouvrir une brèche. À l’inverse, déclarer que “tout doit être refait” ou que “rien ne va” est tellement massif que la personne n’a d’autre choix psychique que de résister.
La confrontation directe oublie aussi que le logement a souvent une fonction défensive. Lorsqu’on l’attaque globalement, on attaque la protection elle-même. Le patient ne peut pas entendre cela comme une proposition d’aide. Il l’entend comme une tentative de désarmement. Plus il se sent menacé, plus il défendra ce système, même s’il souffre de ses effets.
Enfin, la confrontation produit souvent un effet de polarisation entre les acteurs. Les proches se divisent, les professionnels se lassent, le patient est décrit comme impossible, et l’intervention devient une lutte de pouvoir. Cette dynamique est rarement favorable. Elle épuise tout le monde et renforce le sentiment du patient d’être entouré d’ennemis ou de gens qui veulent le forcer.
Cela ne signifie pas qu’il faille tout accepter ni s’abstenir de poser des limites. Mais la fermeté utile n’a rien à voir avec l’humiliation. Elle repose sur la clarté, la cohérence, le respect du sujet et la recherche d’appuis relationnels réels. Dans le syndrome de Diogène, on n’obtient pas une ouverture durable en écrasant le refus. On l’obtient parfois en comprenant ce qu’il protège.
Ce que les proches interprètent comme contradiction est souvent une hiérarchie interne des menaces
Quand un patient accepte un soin médical ponctuel mais refuse toute aide pour son logement, les proches concluent souvent à une contradiction incompréhensible. Ils pensent : “Il voit bien qu’il a besoin d’aide, alors pourquoi refuse-t-il ce qui est le plus grave ?” Pourtant, du point de vue du patient, il existe souvent une hiérarchie interne des menaces très différente de celle de l’entourage.
Pour les proches, la menace principale est souvent objective : insalubrité, risque de chute, nuisibles, isolement, dénutrition, impossibilité d’accéder à certaines pièces, risque d’incendie, tensions de voisinage, perte du logement. Ils hiérarchisent en fonction des dangers matériels et sanitaires. Leur logique est cohérente et souvent juste. Mais le patient, lui, hiérarchise aussi selon d’autres critères : menace sur l’intimité, menace sur l’autonomie, menace sur l’identité, menace de honte, menace de perte des objets, menace d’ingérence, menace institutionnelle.
Dans cette hiérarchie subjective, un pansement ou une ordonnance peuvent apparaître comme des risques faibles, alors qu’un débarras, une visite sociale ou un nettoyage sont ressentis comme des risques extrêmes. Le patient ne nie pas nécessairement le danger physique du logement ; il estime simplement, souvent sans le formuler, que les conséquences psychiques et existentielles d’une intervention sont encore plus menaçantes pour lui.
C’est une distinction difficile à accepter pour l’entourage, car elle heurte le bon sens apparent. Comment l’humiliation potentielle pourrait-elle compter davantage qu’un risque infectieux réel ? Comment la peur qu’on touche aux objets pourrait-elle l’emporter sur la possibilité de tomber ou de vivre dans un environnement insalubre ? Pourtant, lorsque l’équilibre psychique est fragile, l’être humain choisit souvent d’abord ce qui lui permet de tenir intérieurement, même au prix d’un danger matériel accru.
Autrement dit, le refus d’aide au logement ne signifie pas nécessairement que le patient sous-estime tous les risques. Il peut signifier qu’il les met en balance avec d’autres risques, invisibles pour les autres mais très réels pour lui. Il se dit parfois, consciemment ou non : “Peut-être que ce n’est pas idéal ici, mais au moins je suis chez moi, je garde mes affaires, je contrôle qui entre, je ne suis pas humilié, on ne décide pas à ma place.” Cette balance peut conduire à des choix déroutants, mais elle a sa cohérence interne.
Les proches gagnent à intégrer cette logique pour sortir d’une lecture purement binaire. Le patient n’est pas forcément “incohérent” ou “de mauvaise volonté”. Il protège autre chose que ce que les autres identifient comme prioritaire. Tant que cette protection n’est pas reconnue, les discussions tournent en rond. Les proches répètent les arguments sanitaires. Le patient répond en fermant la porte ou en se mettant en colère. Chacun parle d’un danger différent.
Cette hiérarchie interne des menaces explique aussi pourquoi certaines portes d’entrée fonctionnent mieux que d’autres. Si l’on propose d’emblée une remise en ordre globale, on active la menace maximale. Si l’on propose un geste très limité, compatible avec le maintien du contrôle et du respect des affaires, la personne peut parfois l’accepter. Ce n’est pas parce que le problème n’est pas grave ; c’est parce que l’intervention n’attaque pas de front ce qu’elle craint le plus.
Il est également utile de comprendre que cette hiérarchie peut évoluer. À mesure que la confiance augmente, que la personne fait l’expérience qu’on ne lui arrache pas tout, qu’elle n’est pas humiliée, qu’elle garde une place de décision, certaines menaces subjectives diminuent. Le risque du logement peut alors devenir davantage pensable. Mais ce déplacement demande du temps. Il ne se produit pas sous la pression.
Pour les familles, cette compréhension change la manière d’être présentes. Au lieu de chercher à démontrer que le patient se trompe, elles peuvent essayer d’identifier ce qu’il cherche à protéger. Au lieu de dire “tu refuses l’évidence”, elles peuvent entendre : “tu as peur de perdre quelque chose de fondamental.” Ce simple déplacement de regard ne résout pas tout, mais il évite beaucoup de conflits stériles et ouvre parfois un espace de négociation plus humain.
Quelles approches permettent d’ouvrir progressivement la question du logement ?
Comprendre pourquoi un patient accepte des soins ponctuels tout en refusant l’aide pour son logement est indispensable, mais cela ne suffit pas. La question pratique demeure : comment intervenir sans aggraver le refus ? Il n’existe pas de méthode miracle, car chaque situation dépend de l’histoire de la personne, de ses troubles associés, de son niveau de danger, de ses ressources et de la qualité du réseau autour d’elle. Néanmoins, certaines approches augmentent nettement les chances d’une ouverture progressive.
La première consiste à respecter la dissociation entre soin ponctuel et aide au logement, au lieu de la nier. Il ne faut pas considérer l’acceptation d’un acte médical comme un feu vert global. Mieux vaut partir de ce qui est accepté et consolider cette alliance. Une relation fiable, régulière et non intrusive avec un professionnel de santé peut constituer un point d’appui précieux. Tant que cette relation n’est pas stabilisée, il est souvent prématuré de vouloir élargir l’intervention au domicile.
La deuxième approche repose sur la lenteur. Dans le syndrome de Diogène, la précipitation est souvent contre-productive, sauf danger vital immédiat. Aller trop vite, vouloir traiter tout le logement d’un coup, mobiliser trop d’intervenants, annoncer un programme complet de remise en état conduit fréquemment à une fermeture brutale. Une progression par paliers, au contraire, permet au patient de tester la fiabilité des intervenants et de vérifier que ses peurs ne se réalisent pas totalement.
Il est aussi essentiel de partir de préoccupations concrètes et limitées. Parler de “désencombrement global” ou de “prise en charge du domicile” est trop vaste et trop menaçant. En revanche, il est parfois possible de travailler sur un accès aux toilettes, un chemin de circulation pour éviter les chutes, la mise en sécurité d’une plaque de cuisson, le retrait de denrées périmées dans une zone précise, ou l’ouverture d’une fenêtre dans une pièce. Ces objectifs modestes ont l’avantage de répondre à un besoin tangible sans attaquer tout le système.
Le langage employé compte énormément. Il vaut mieux éviter les formulations moralisatrices ou trop administratives. Parler de confort minimal, de sécurité immédiate, de réduction d’un risque précis ou de maintien à domicile est souvent mieux reçu que les termes de salubrité, de nettoyage complet, de tri nécessaire ou de mise en conformité. Les mots peuvent soit ouvrir un dialogue, soit déclencher la défense avant même le début de l’intervention.
Le respect du choix perçu est également déterminant. Même lorsque la marge de décision est limitée par la gravité de la situation, il faut préserver autant que possible des espaces de choix : quelle zone aborder, avec qui, quand, pendant combien de temps, quels objets ne pas toucher, quels papiers sécuriser d’abord, qui peut être présent. Cette part de contrôle réduit l’angoisse de dépossession. Sans elle, l’aide ressemble à une saisie du domicile.
L’idéal est souvent de limiter le nombre d’intervenants et de privilégier la continuité. Un visage connu vaut mieux qu’une succession de professionnels. Plus il y a de personnes différentes, plus la personne se sent observée et menacée. Une relation stable permet d’instaurer des repères et de réduire la sensation d’invasion. Cela est particulièrement vrai pour les premières étapes.
Il peut aussi être utile de reconnaître explicitement les peurs du patient sans les disqualifier. Dire, par exemple, qu’il est compréhensible d’avoir peur qu’on touche à ses affaires, qu’on aille trop vite ou qu’on décide à sa place, montre qu’on entend ce qui est en jeu. Cette reconnaissance n’est pas une approbation du statu quo ; c’est une manière de rendre la relation moins défensive. On négocie mieux quand la peur est nommée que lorsqu’elle est niée.
Dans certaines situations, la médiation par un professionnel déjà investi positivement est précieuse. Un médecin traitant, une infirmière connue ou un autre intervenant de confiance peut introduire progressivement la question du logement, non comme un reproche, mais comme un moyen de rendre les soins eux-mêmes plus faciles, ou de prévenir une aggravation concrète. Cette passerelle doit toutefois être maniée avec prudence pour ne pas transformer le lien de confiance en outil de contrainte masquée.
Il faut également accepter que l’objectif ne soit pas toujours la remise en état complète du logement à court terme. Dans de nombreuses situations, une approche de réduction des risques est plus réaliste : dégager les passages, sécuriser les sources de chaleur, restaurer un accès aux sanitaires, permettre l’intervention des secours, limiter un risque infectieux majeur. Cette philosophie évite l’échec des projets trop ambitieux et respecte davantage le rythme psychique de la personne.
Enfin, il est crucial de distinguer les situations où la négociation reste possible de celles où le danger impose des mesures plus fermes. Le respect du sujet ne signifie pas l’abandon face à un risque vital ou collectif. Mais même lorsqu’une intervention contrainte devient nécessaire, la compréhension fine des mécanismes en jeu reste utile. Elle permet de limiter la violence de l’acte, de préserver au maximum la dignité et, si possible, de maintenir un minimum de lien après l’intervention.
Ce qu’il faut retenir pour mieux accompagner sans rompre le lien
Le fait qu’un patient atteint du syndrome de Diogène accepte des soins médicaux ponctuels tout en refusant catégoriquement toute aide pour son logement n’a rien d’un simple caprice ni d’une incohérence vide de sens. Ce contraste exprime au contraire la logique profonde du trouble. Le soin ponctuel est souvent vécu comme ciblé, temporaire, techniquement justifié et compatible avec le maintien du contrôle sur sa vie. L’aide au logement, elle, touche à l’intimité, à la honte, au sentiment d’autonomie, au rapport aux objets, à la peur de l’intrusion, au risque de jugement et parfois à des traumatismes anciens.
Le logement ne représente pas seulement un espace matériel à remettre en état. Il est souvent le dernier territoire de maîtrise, le refuge contre le regard social, l’extension de l’identité, parfois la seule enveloppe psychique encore stable. Y intervenir n’a donc pas la même portée que soigner une plaie ou prescrire un traitement. Là où l’entourage voit une amélioration évidente, la personne peut ressentir une menace de dépossession, de mise à nu ou d’effondrement intérieur.
Comprendre cette réalité change profondément l’approche. Au lieu de forcer le raisonnement par des arguments sanitaires seuls, il faut reconnaître ce que le refus protège. Au lieu de confondre soin accepté et adhésion globale, il faut travailler à partir des zones déjà investies positivement. Au lieu de viser d’emblée une remise en ordre complète, il faut souvent avancer par paliers, dans une logique de confiance et de réduction des risques. Au lieu de confronter brutalement, il faut créer les conditions d’une sécurité psychique minimale.
Cette compréhension ne supprime pas les urgences ni les situations où des décisions difficiles s’imposent. Mais elle évite au moins une erreur fréquente : croire que la personne refuse parce qu’elle ne comprend rien ou parce qu’elle ne veut rien. Bien souvent, elle refuse parce qu’aider son logement menace davantage, à ses yeux, que la douleur physique elle-même. Tant que cette hiérarchie subjective des menaces n’est pas entendue, l’aide a peu de chances d’être acceptée durablement.
L’enjeu central est donc de maintenir le lien. Dans le syndrome de Diogène, le lien précède souvent le changement. Sans alliance, la meilleure solution technique devient impraticable. Avec une alliance suffisante, même fragile, de petites transformations deviennent parfois possibles. Ce travail demande du temps, de la constance, de la prudence et un réel respect de la personne au-delà de l’état de son domicile. C’est à cette condition que l’accompagnement peut cesser d’être vécu comme une intrusion et commencer, peu à peu, à être perçu comme une aide.
Repères essentiels pour comprendre la situation
| Point clé | Ce que cela signifie pour le patient | Ce que cela implique pour l’accompagnement |
|---|---|---|
| Acceptation des soins ponctuels | Le patient peut tolérer une aide ciblée, brève et limitée à un problème précis | Ne pas interpréter cette acceptation comme un accord global pour intervenir sur le logement |
| Refus d’aide pour le logement | Le domicile touche à l’intimité, à la honte, à l’autonomie et au contrôle | Aborder la question avec prudence, sans intrusion brutale ni jugement |
| Rôle de la honte | Montrer son logement peut être vécu comme une humiliation profonde | Employer un langage respectueux, préserver la dignité, éviter les remarques disqualifiantes |
| Dernier territoire de maîtrise | Le logement représente parfois le seul espace où la personne se sent encore souveraine | Laisser des marges de choix, expliciter les étapes, éviter toute impression de confiscation |
| Peur des conséquences institutionnelles | La personne peut craindre une expulsion, un signalement ou une perte d’autonomie officielle | Être transparent sur le cadre, clarifier les objectifs, limiter les ambiguïtés |
| Attachement aux objets | Les objets peuvent avoir une valeur affective, mémorielle ou protectrice | Ne jamais réduire les affaires à de simples déchets, travailler par zones et avec accord |
| Effet de l’isolement | L’aide peut être vécue comme une réintrusion relationnelle très coûteuse | Privilégier la stabilité des intervenants et construire la confiance avant d’agir largement |
| Intérêt d’une approche progressive | Le changement brutal menace l’équilibre psychique et favorise le rejet | Viser d’abord la réduction des risques et des objectifs concrets, réalistes et limités |
FAQ sur le refus d’aide au logement dans le syndrome de Diogène
Un patient qui accepte un médecin reconnaît-il forcément qu’il a aussi un problème avec son logement ?
Non. Il peut reconnaître une douleur, une chute ou une infection sans pour autant reconnaître l’état de son logement comme un problème majeur. Les deux réalités ne sont pas traitées de la même manière sur le plan psychique. Le symptôme corporel peut s’imposer, alors que l’habitat est souvent banalisé, nié ou protégé par des mécanismes défensifs.
Le refus d’aide pour le logement signifie-t-il que la personne est de mauvaise foi ?
Pas nécessairement. Ce refus correspond souvent à une logique interne très forte : peur de l’intrusion, honte, attachement aux objets, besoin de contrôle, crainte des institutions ou de la perte du chez-soi. Réduire ce comportement à de la mauvaise foi empêche généralement de comprendre ce qui se joue réellement.
Pourquoi le logement provoque-t-il plus de résistance que les soins médicaux ?
Parce que le logement engage l’intimité la plus profonde. Il ne s’agit pas seulement d’un espace physique, mais d’un lieu où se concentrent l’identité, l’histoire personnelle, les habitudes, les objets investis affectivement et le dernier sentiment d’autonomie. Une intervention sur le domicile est donc souvent ressentie comme bien plus invasive qu’un acte médical ponctuel.
Peut-on convaincre la personne en lui montrant la gravité objective de la situation ?
La confrontation directe fonctionne rarement seule. Elle peut au contraire majorer la honte et renforcer le refus. Mieux vaut partir d’un danger concret, limité, partagé si possible, et construire progressivement une alliance autour d’objectifs très précis. La compréhension et la relation sont souvent plus efficaces que la démonstration brute.
Le refus d’aide est-il toujours lié à un trouble psychiatrique sévère ?
Non. Il peut exister des troubles psychiatriques ou cognitifs associés, mais pas dans toutes les situations. Certaines personnes gardent des capacités intellectuelles importantes tout en présentant des défenses massives autour du logement. Le refus peut donc relever à la fois de facteurs psychiques, relationnels, biographiques et parfois neurocognitifs.
Faut-il intervenir rapidement même si la personne refuse ?
Cela dépend du niveau de danger. En l’absence de risque vital ou collectif immédiat, une approche progressive est généralement préférable. En revanche, si la situation expose à un danger grave et imminent, des mesures plus fermes peuvent devenir nécessaires. Même dans ce cas, il reste important de préserver autant que possible la dignité du patient et le lien relationnel.
Pourquoi certaines personnes reconstituent-elles rapidement un logement encombré après une intervention de nettoyage ?
Parce qu’un nettoyage trop rapide ou imposé peut supprimer les symptômes visibles sans traiter la fonction psychique du trouble. Si le logement servait de protection, de repère ou de contenant, la personne cherchera souvent à reconstruire cet équilibre, parfois dès que possible. D’où l’importance d’un accompagnement qui ne se limite pas à l’aspect matériel.
Quelle est la meilleure attitude pour les proches ?
Une posture à la fois ferme sur les dangers réels et respectueuse du vécu de la personne est souvent la plus utile. Il faut éviter les humiliations, les disputes répétitives et les ultimatums permanents, tout en soutenant des objectifs concrets de réduction des risques. Les proches gagnent à chercher ce que la personne protège par son refus plutôt qu’à dénoncer seulement son incohérence.
Peut-on aider sans tout vider ni tout nettoyer d’un coup ?
Oui, et c’est souvent préférable. Une approche par petites étapes, ciblée sur la sécurité et le confort minimal, est généralement plus supportable. Dégager un passage, sécuriser l’accès aux sanitaires ou réduire un risque précis peut constituer un premier pas bien plus réaliste qu’une remise en état totale immédiate.
Quel professionnel peut servir de point d’entrée ?
Souvent, un professionnel déjà investi positivement par la personne : médecin traitant, infirmier, travailleur social de confiance ou autre intervenant connu. Ce n’est pas son titre seul qui compte, mais la qualité du lien. Quand une relation fiable existe, elle peut devenir le support d’une ouverture très progressive vers d’autres formes d’aide.