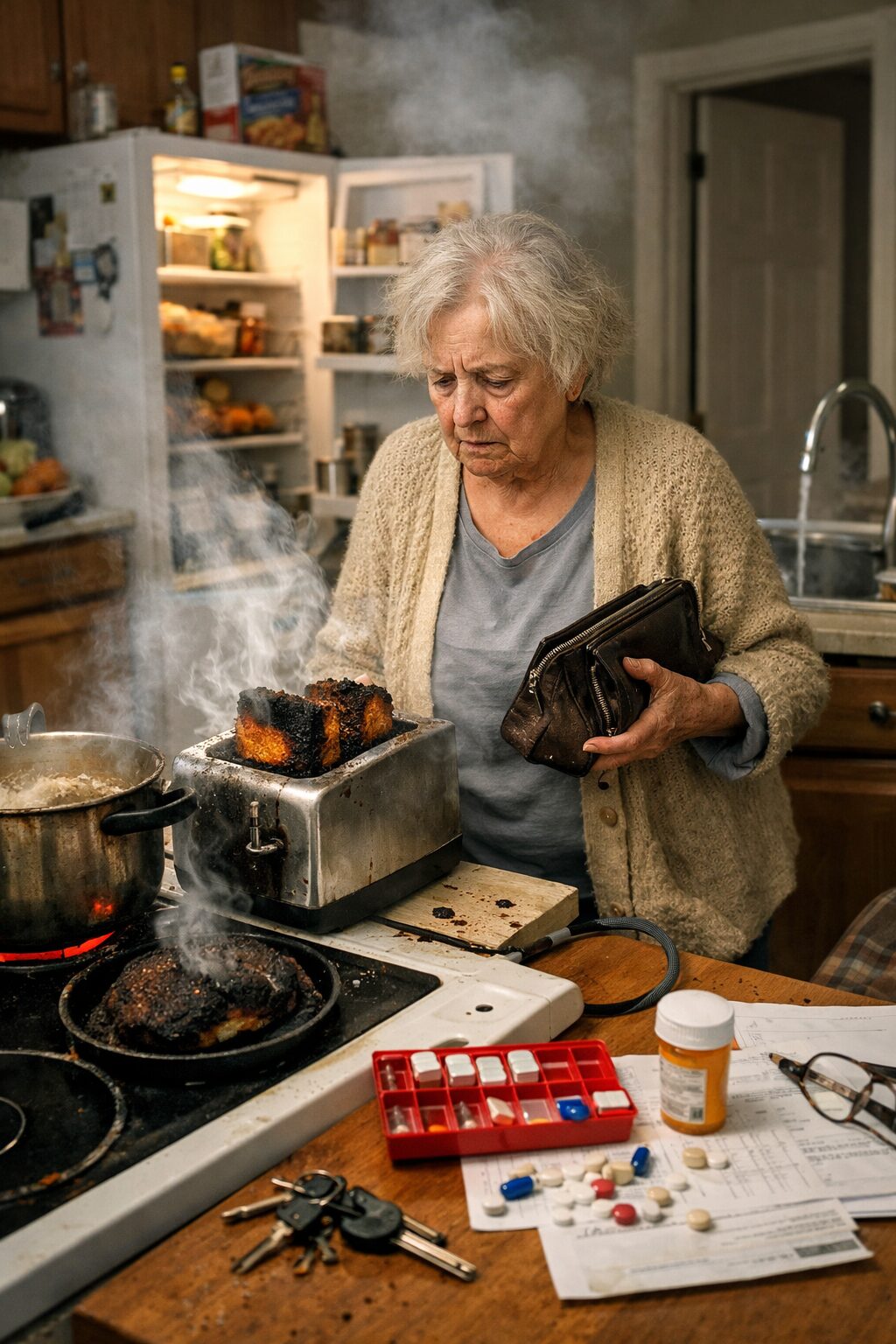Comprendre la violence psychique d’une séparation imposée
Pour de nombreuses personnes, un animal n’est pas seulement un compagnon de vie. Il incarne une présence stable, un repère sensoriel, une source de régulation émotionnelle, parfois même une raison de se lever le matin. Lorsque cet animal est retiré de façon contrainte, dans un contexte médical, institutionnel, familial ou juridique, la mesure est souvent présentée comme rationnelle, préventive ou protectrice. Pourtant, du point de vue du patient, l’expérience peut être vécue avec une intensité bien différente. Elle ne se résume pas à une contrariété, à une peine classique ou à un simple changement d’organisation. Elle peut prendre la forme d’une effraction psychique, d’un arrachement profond, d’une atteinte au sentiment d’intégrité personnelle.
Le mot mutilation affective permet de rendre compte de cette intensité. Il ne désigne pas une exagération langagière, mais le vécu subjectif d’une perte qui emporte avec elle une partie du moi. Certains patients ont le sentiment qu’on leur retire plus qu’un animal : on leur enlève une relation d’attachement, une protection intérieure, une continuité de présence, une mémoire vivante de soi. Ce qui, pour l’institution, relève d’une mesure de sécurité ou d’hygiène, peut, pour eux, correspondre à l’ablation d’un soutien vital invisible.
Cette divergence de perception s’explique en grande partie par l’écart entre la logique externe de la décision et la logique interne de l’attachement. L’extérieur raisonne en termes de risques, de protocoles, d’intérêt collectif, de prévention des chutes, d’allergies, de morsures, de charge de travail ou de conformité réglementaire. L’intérieur, lui, s’organise autour d’un lien qui remplit des fonctions psychiques parfois massives : apaiser l’angoisse, contenir la solitude, offrir une présence fiable, soutenir l’identité, protéger contre l’effondrement dépressif, médiatiser le rapport au monde.
Lorsqu’une décision de séparation est imposée sans que ces fonctions soient identifiées, nommées et reconnues, le patient peut vivre la situation comme une négation de sa réalité intime. Ce n’est pas seulement l’animal qui est déplacé. C’est le monde émotionnel du patient qui se trouve disqualifié. On lui dit en creux que ce qui le tient debout est secondaire, que ce qui l’apaise est accessoire, que ce qui le relie à lui-même pèse moins que l’ordre du fonctionnement collectif.
L’intensité de la souffrance dépend aussi du contexte dans lequel survient la séparation. Lorsqu’un patient traverse déjà une hospitalisation, une perte d’autonomie, un vieillissement, un deuil, une rupture conjugale, une précarité, une maladie chronique ou un trouble psychique, l’animal occupe souvent une place encore plus centrale. Il peut être le dernier lien stable dans un univers devenu imprévisible. Le retirer à ce moment-là revient parfois à retirer le dernier point d’ancrage.
Il faut alors comprendre que la mesure de protection, si elle n’est pas préparée, accompagnée et symboliquement contenue, peut être vécue comme une double violence. D’un côté, elle prive d’une relation essentielle. De l’autre, elle le fait au nom d’un bien qui ne paraît ni sensible ni partagé par la personne concernée. Le patient peut donc ressentir simultanément de la perte, de l’injustice, de l’impuissance et une profonde humiliation.
Cette souffrance est souvent sous-estimée parce que la relation à l’animal demeure, dans certains cadres professionnels, reléguée au rang de préférence affective privée. Or, pour certains patients, l’animal fait système avec leur équilibre psychique. Il n’est pas un supplément de confort, mais un organisateur du quotidien et du rapport à soi. Tant que cette réalité reste invisible, les décisions de séparation risquent de produire des effets délétères majeurs : colère, repli, décompensation anxieuse, opposition, chute de l’alliance thérapeutique, épisodes dépressifs, voire vécu traumatique.
Comprendre pourquoi certains patients vivent le départ forcé des animaux comme une mutilation affective suppose donc de prendre au sérieux trois dimensions. D’abord, la profondeur du lien d’attachement. Ensuite, la fonction psychique occupée par l’animal. Enfin, le caractère imposé, souvent asymétrique, parfois brutal, de la décision. C’est à l’intersection de ces trois réalités que la mesure de protection peut se transformer, dans l’expérience intime, en arrachement insupportable.
L’animal comme figure d’attachement primaire ou secondaire
Dans la théorie de l’attachement, les êtres humains recherchent des figures capables d’apporter sécurité, apaisement et continuité émotionnelle. Ces figures sont le plus souvent des personnes, mais elles peuvent aussi être des animaux lorsqu’une relation stable, répétée et sécurisante s’est construite au fil du temps. Chez certains patients, l’animal devient une véritable base affective. Il est celui vers qui l’on se tourne dans l’angoisse, celui dont la présence calme, celui dont la routine rassure, celui qui maintient un lien vivant avec le réel.
Cette fonction d’attachement n’a rien d’anecdotique. Elle se construit à travers des milliers d’interactions quotidiennes : le regard de l’animal, le rythme des promenades, les repas, les soins partagés, le contact physique, les habitudes de présence, les signaux familiers. Tous ces éléments inscrivent la relation dans le corps autant que dans l’esprit. Le lien n’est pas seulement émotionnel au sens abstrait ; il est sensoriel, temporel, comportemental et identitaire.
Chez certains patients fragilisés, l’animal remplit une fonction d’attachement secondaire très structurante. Chez d’autres, notamment lorsque l’histoire relationnelle humaine a été marquée par l’abandon, la maltraitance, l’instabilité ou l’incompréhension, l’animal peut occuper une place quasi primaire. Il devient l’être le plus fiable du monde psychique. Celui qui ne juge pas, qui ne trahit pas, qui ne contredit pas, qui n’impose pas d’ambivalence verbale, qui reste là selon des modalités perçues comme constantes et lisibles.
Cette lisibilité est essentielle. De nombreux patients décrivent leur relation à l’animal comme plus simple, plus sûre et plus vraie que certaines relations humaines. Cela ne signifie pas que l’animal remplace toute vie relationnelle, mais qu’il procure un sentiment de sécurité particulièrement rare. Là où les liens humains peuvent être complexes, imprévisibles ou intrusifs, la présence animale apparaît cohérente, stable et dénuée d’intention de domination.
Quand une figure d’attachement est retirée de force, le sujet peut ressentir une détresse comparable à celle observée dans d’autres pertes affectives majeures. La réaction ne se limite pas au chagrin. Elle peut inclure agitation, colère, désorganisation, sidération, sensation d’abandon et effondrement du sentiment de sécurité. Plus le lien était central, plus le départ forcé sera vécu comme une atteinte directe à la stabilité interne.
Cette question est particulièrement importante chez les personnes âgées, les patients psychiatriques, les personnes autistes, certains patients souffrant de troubles de l’attachement, les personnes vivant seules, ou encore celles qui ont construit leur quotidien autour d’une relation fusionnelle avec leur animal. Pour ces profils, la séparation ne touche pas un attachement périphérique. Elle atteint une structure d’appui.
Il faut également rappeler que l’attachement à l’animal peut être renforcé par sa disponibilité continue. Un proche humain ne partage pas toujours le quotidien, alors qu’un animal accompagne les heures ordinaires, les silences, les moments de crise, les épisodes d’insomnie, les retours à domicile, les gestes de soin et de repli. Il devient un témoin constant de l’existence. Cette continuité nourrit un sentiment de compagnonnage profond.
L’expérience du départ forcé est d’autant plus douloureuse que l’objet d’attachement ne peut pas être contacté librement ni expliqué. Contrairement à une séparation humaine, il n’existe souvent ni échange verbal réparateur, ni possibilité de pacte explicite, ni assurance que le lien sera maintenu dans les mêmes conditions. Le patient peut imaginer son animal anxieux, perdu, triste, incompréhensif. La souffrance ne vient donc pas seulement du manque personnel, mais aussi de la représentation de la souffrance de l’animal lui-même.
Dans ce cadre, parler de mutilation affective revient à reconnaître que l’arrachement touche une zone profondément investie du psychisme. Le patient ne perd pas seulement une compagnie agréable. Il perd un être de référence, une source de sécurité, parfois une extension de son monde interne. Ce retrait forcé peut alors être ressenti comme l’amputation d’un lien vital.
Une présence qui régule le stress, l’angoisse et la solitude
Pour comprendre l’intensité du vécu de perte, il faut examiner les fonctions de régulation émotionnelle assurées par l’animal. Chez de nombreux patients, la relation animale agit comme un système d’apaisement extrêmement efficace. La simple présence de l’animal, son souffle, sa chaleur, ses déplacements, ses rituels, son regard ou son contact tactile peuvent diminuer le niveau de tension interne. L’animal aide à contenir le stress, à moduler l’angoisse et à supporter la solitude.
Cette régulation opère souvent en dehors du langage. C’est un point central. Beaucoup de patients ne disposent pas toujours des mots nécessaires pour exprimer leur détresse. D’autres ne supportent plus les interactions verbales quand ils sont épuisés, anxieux ou douloureux. L’animal offre alors une relation non discursive, accessible même lorsque la parole est impossible, trop coûteuse ou trop menaçante. Cette qualité relationnelle est précieuse dans des contextes de souffrance psychique ou somatique.
L’animal structure aussi le temps et l’espace du quotidien. Il impose des gestes simples mais fondamentaux : nourrir, promener, nettoyer, observer, caresser, appeler, répondre. Ces micro-rituels empêchent parfois la dérive vers l’inertie, le désinvestissement et l’isolement massif. Ils donnent une forme à la journée. Ils rappellent qu’un être dépend du patient et que cette dépendance a un sens.
Lorsqu’un patient lutte contre l’anxiété, les attaques de panique, l’insomnie ou la détresse liée à l’isolement, l’animal devient souvent un régulateur concret. Il ne supprime pas les symptômes, mais il en amortit l’intensité. Il peut écourter une montée de panique, réduire les ruminations nocturnes, détourner l’attention d’une douleur psychique envahissante ou simplement rendre le silence plus supportable.
Le retrait forcé de cette présence régulatrice peut donc avoir un effet de désorganisation immédiat. Ce que l’équipe perçoit comme la suppression d’un facteur externe peut, pour le patient, correspondre à l’effondrement d’un mécanisme d’auto-apaisement. L’absence se traduit alors non seulement par du chagrin, mais par une augmentation tangible de la souffrance psychique : angoisse accrue, agitation, sentiment de vide, irritabilité, insomnies, impression d’abandon, recrudescence de symptômes dépressifs.
Cette réalité est souvent mal évaluée parce qu’elle ne prend pas toujours la forme de discours élaborés. Certains patients n’expliquent pas qu’ils ont perdu un régulateur émotionnel ; ils deviennent plus difficiles, plus tristes, plus hostiles, plus mutiques ou plus dépendants. Or ces manifestations peuvent précisément être les effets secondaires de la séparation.
L’animal joue parfois un rôle de filtre relationnel. En sa présence, le patient supporte mieux les visites, les soins, l’environnement, les transitions. Le compagnon animal agit comme un médiateur apaisant entre le sujet et le monde extérieur. Lorsqu’il disparaît, le monde redevient plus brut, plus intrusif, plus froid. Ce changement peut être vertigineux pour des personnes hypersensibles, traumatisées ou psychiquement très vulnérables.
Il existe également une dimension physiologique du réconfort animal. Le contact, la répétition des routines, l’anticipation des interactions peuvent participer à une baisse du niveau d’alerte et à une impression de stabilité corporelle. Sans même entrer dans des lectures biologiques trop simplistes, il est clair que beaucoup de patients ressentent dans leur corps un apaisement lié à la proximité de l’animal. Lorsque ce soutien disparaît, le corps lui-même peut basculer dans un état d’hypervigilance ou de vide.
C’est pourquoi la séparation forcée est parfois vécue comme une mutilation affective : elle retire d’un coup un dispositif relationnel qui contenait l’angoisse et maintenait un minimum d’équilibre. Le patient ne perd pas seulement un compagnon aimé, il perd aussi un moyen de tenir psychiquement dans le quotidien.
Quand l’animal devient le dernier lien fiable
Chez certains patients, surtout dans les trajectoires marquées par les ruptures, les deuils, la désaffiliation sociale ou la perte d’autonomie, l’animal représente le dernier lien fiable encore accessible. Cette notion de dernier lien est décisive pour comprendre le caractère dramatique du départ forcé.
Une personne peut avoir de la famille, des soignants, des voisins, voire un entourage administratif, tout en se sentant radicalement seule. La fiabilité affective ne dépend pas du nombre de relations autour de soi, mais de la qualité de sécurité qu’elles procurent. Or, dans certaines histoires de vie, les liens humains ont été trop ambivalents, trop intermittents, trop violents, trop exigeants ou trop humiliants pour être ressentis comme véritablement sécurisants. L’animal devient alors l’unique relation vécue comme stable, non menaçante et inconditionnelle.
Ce dernier lien fiable prend souvent une importance disproportionnée au regard de l’observateur extérieur, mais profondément logique du point de vue du patient. Il est celui qui accueille sans juger l’état du jour. Celui qui reste présent quand les autres s’éloignent. Celui qui n’exige pas de performance sociale, de justification, ni de maîtrise de soi. Celui qui continue d’exister dans le quotidien, même lorsque le patient n’a plus l’énergie de répondre au monde.
Dans les contextes de vieillissement et de dépendance, cette dynamique est fréquente. À mesure que les amis disparaissent, que la famille s’éparpille, que les déplacements deviennent difficiles, l’animal occupe une place relationnelle croissante. Il ne remplace pas tous les autres, mais il concentre souvent l’essentiel du vécu de proximité et de réciprocité. Le retirer revient donc à dévitaliser brutalement l’environnement affectif.
Chez les personnes vivant des troubles psychiques sévères, l’animal peut aussi constituer le seul lien qui ne réactive pas massivement la honte, la peur ou la méfiance. Dans certains cas, il est le seul être envers lequel le patient se sent compétent, utile, aimant et digne d’affection. La relation à l’animal soutient alors des zones identitaires positives que le reste du monde n’alimente plus.
Quand cette relation disparaît, la souffrance est amplifiée par le sentiment qu’il ne reste plus rien de sûr. Le patient n’éprouve pas uniquement l’absence de l’animal ; il éprouve la disparition du dernier espace relationnel où il se sentait encore entier, accepté ou nécessaire. C’est cette perte globale du refuge qui nourrit la perception de mutilation.
Le départ forcé peut aussi réactiver des traumatismes antérieurs d’abandon. Un patient ayant connu des placements, des séparations familiales, des violences institutionnelles ou des pertes soudaines peut interpréter la mesure à travers une mémoire ancienne : on lui enlève encore ce qu’il aime, on décide encore à sa place, on tranche encore sans tenir compte de son vécu. La séparation actuelle se charge alors d’échos biographiques puissants.
Le risque, dans ce type de situation, est de réduire la réaction du patient à une dépendance excessive ou à une immaturité affective. Une telle lecture manque sa cible. Ce qui se manifeste, ce n’est pas seulement un excès d’attachement, mais souvent la conséquence d’un monde relationnel appauvri, blessé ou peu fiable. L’animal ne prend pas toute la place par caprice ; il l’occupe parce qu’ailleurs, beaucoup de places sont vides ou inhabitables.
Comprendre cela change le regard porté sur la séparation. Elle n’est plus un simple réajustement pratique, mais une intervention sur le dernier noyau de sécurité relationnelle du patient. À partir de là, la violence ressentie devient compréhensible. Lorsqu’on retire le dernier lien fiable, la personne peut avoir l’impression qu’on lui retire sa possibilité même de rester reliée au monde.
La relation à l’animal comme extension de l’identité
L’animal n’est pas seulement une présence extérieure ; il fait parfois partie intégrante de la manière dont le patient se définit. Cette inscription identitaire est particulièrement forte lorsque la relation s’est construite sur une longue durée, dans des périodes biographiques cruciales ou dans un contexte d’épreuves partagées.
Certaines personnes se perçoivent d’abord comme celles qui vivent avec leur animal, qui s’en occupent, qui le protègent, qui sont reconnues à travers ce lien. Le quotidien, les habitudes, les responsabilités, les récits de soi et même l’image renvoyée par l’entourage se sont organisés autour de cette relation. Dire qu’on leur retire l’animal, c’est parfois leur signifier qu’une part centrale de leur identité doit être dissoute.
Cette dimension est très forte chez les patients dont l’estime de soi s’est fragilisée avec la maladie, le handicap, la précarité ou l’isolement. L’animal permet alors de maintenir une identité valorisante : être capable de prendre soin, être attendu, être responsable, être reconnu comme quelqu’un de fiable. Ce rôle peut sembler modeste à l’extérieur, mais il représente parfois l’un des derniers supports narcissiques stables.
Lorsque le départ est imposé, le patient peut ressentir une triple perte : perte du lien, perte de fonction, perte de définition de soi. Il ne sait plus seulement comment vivre sans l’animal ; il ne sait plus très bien qui il est sans lui. Cette confusion identitaire contribue à la violence du vécu.
L’animal est aussi parfois le dépositaire d’une histoire biographique. Il a accompagné un deuil, une séparation, une reconstruction, un exil, une rémission, une sortie de dépression, une période de solitude extrême. Il incarne une continuité narrative. Le retirer, c’est interrompre un fil de sens. Le patient n’a plus seulement l’impression qu’un être lui manque ; il a le sentiment qu’une partie de son histoire lui est arrachée.
Il faut également considérer la dimension sociale. Pour certains patients, l’animal est le point d’entrée principal dans la relation aux autres : conversation avec les voisins, promenades, sorties, échanges avec le vétérinaire, contact avec les passants. À travers l’animal, la personne existe socialement. Le départ forcé entraîne alors un risque de désaffiliation supplémentaire.
Dans les institutions, cette dimension identitaire est souvent mal reconnue parce que le patient y est d’abord envisagé à travers sa pathologie, ses besoins de soin ou son niveau d’autonomie. Or la relation à l’animal rappelle que la personne ne se réduit pas à un statut clinique. Elle est aussi un sujet de liens, d’habitudes, de fidélités et d’attachements singuliers. Si cette singularité n’est pas prise en compte, la décision de séparation peut être vécue comme une dépersonnalisation.
Le terme mutilation affective prend ici tout son sens. Une mutilation ne renvoie pas seulement à la douleur ; elle renvoie à la sensation qu’une partie constituante de soi a été retirée. Pour certains patients, l’animal occupe précisément cette place. Il n’est pas extérieur au moi ; il est intégré à son équilibre, à son identité, à son récit et à sa dignité.
La mesure de protection perçue comme violence institutionnelle
Même lorsqu’une décision est fondée sur des raisons objectives, elle peut être vécue comme une violence institutionnelle si sa mise en œuvre écrase la subjectivité du patient. C’est souvent le cas quand le départ de l’animal est imposé de manière descendante, sans concertation réelle, sans temporalité d’élaboration, sans reconnaissance de la souffrance anticipée.
Le problème n’est pas seulement la séparation elle-même, mais la manière dont elle est décidée et annoncée. Une mesure peut être médicalement ou réglementairement défendable tout en produisant, dans sa forme, un vécu d’injustice et d’humiliation. Lorsque le patient entend que l’animal doit partir parce que c’est la règle, parce que cela complique l’organisation ou parce que le risque prime sur tout le reste, il peut avoir le sentiment que sa vie affective ne compte pas.
Cette impression est renforcée par l’asymétrie du pouvoir. Le patient se trouve souvent dans une position de dépendance matérielle, médicale ou administrative. Il n’a ni les ressources, ni parfois les capacités psychiques ou cognitives, pour négocier à armes égales. Si la décision tombe sans espace de parole ni alternatives concrètes, elle peut réactiver un vécu ancien d’impuissance : d’autres savent mieux que moi ce qui est bon pour moi, d’autres décident de ce qui reste ou non dans ma vie.
Le départ forcé de l’animal peut alors cristalliser un conflit plus large avec l’institution. Ce n’est plus seulement la perte du compagnon qui fait souffrir, mais ce qu’elle symbolise : confiscation du choix, mise à l’écart du désir, réduction du sujet à un dossier de risques. La personne se sent traitée comme un problème à gérer plutôt que comme un être humain à accompagner.
La violence institutionnelle se manifeste aussi lorsque l’on parle de l’animal comme d’un simple objet de nuisance potentielle. Le vocabulaire employé compte énormément. Si l’on évoque uniquement la propreté, les contraintes, la sécurité ou l’occupation de l’espace, sans jamais reconnaître le lien affectif, le patient reçoit un message implicite très dur : ce qui a pour vous une valeur irremplaçable n’est ici qu’un facteur de complication.
Certaines réactions intenses du patient sont alors interprétées comme de l’opposition, de la rigidité ou de la manipulation. Pourtant, elles peuvent être des réactions compréhensibles à une atteinte ressentie comme intime et disqualifiante. Plus la souffrance est mal reconnue, plus le conflit risque de s’aggraver.
Il existe également des situations où la mesure de protection comporte une part d’ambivalence institutionnelle. On affirme agir pour le bien du patient, mais ce bien est parfois défini prioritairement à partir des contraintes du système. Le patient peut percevoir ce décalage. Il comprend que sa sécurité est invoquée, mais ressent que l’objectif principal est peut-être la simplification du fonctionnement ou la réduction d’un problème logistique. Cette ambiguïté nourrit la défiance.
Dans ce contexte, la séparation forcée peut être ressentie comme une trahison du lien de soin. Le patient attend d’une institution qu’elle protège sans l’amputer de ce qui le tient debout. Lorsqu’il a le sentiment inverse, l’alliance se fragilise. Certaines personnes se ferment, refusent les soins, majorent leur détresse ou entrent dans une logique d’opposition globale.
C’est pourquoi la notion de protection ne peut pas être définie uniquement du point de vue technique. Une mesure réellement protectrice devrait limiter les risques sans écraser les appuis affectifs vitaux. Quand elle ne le fait pas, elle cesse d’être perçue comme protection et prend le visage d’une agression légitimée par le cadre.
La peur de l’abandon réciproque : perdre l’animal et le faire souffrir
La souffrance du patient n’est pas uniquement centrée sur sa propre perte. Elle est souvent intensifiée par la représentation de ce que l’animal, lui aussi, pourrait vivre. Cette dimension de l’abandon réciproque est fondamentale.
Dans une séparation humaine, il existe parfois des moyens de compréhension mutuelle, de verbalisation, d’explication et de projection dans le temps. Avec l’animal, le patient ne sait pas comment celui-ci interprète la rupture. Il peut imaginer qu’il se sent rejeté, puni, déraciné, désorienté. Beaucoup de patients s’angoissent moins à l’idée de souffrir eux-mêmes qu’à celle de faire souffrir leur compagnon malgré eux.
Cette culpabilité peut être immense. Le patient se dit qu’il trahit l’animal, qu’il ne tient plus son rôle de protecteur, qu’il l’expose à la peur, à l’inconnu ou à une prise en charge inadéquate. Il peut se vivre comme complice forcé d’un abandon. Cette douleur morale transforme la séparation en blessure complexe, mêlant manque, honte, culpabilité et impuissance.
Le lien à l’animal étant souvent structuré autour du soin donné, la séparation renverse brutalement la position du patient. Celui qui protégeait ne protège plus. Celui qui assurait la continuité n’en est plus capable. Celui qui était responsable ne maîtrise plus rien. Cette chute subjective peut être dévastatrice, surtout chez les personnes dont le sentiment d’utilité reposait fortement sur cette responsabilité.
La peur de l’après est également très présente. Où ira l’animal ? Sera-t-il bien traité ? M’oubli era-t-il ? Aura-t-il peur ? Mangera-t-il ? Dormira-t-il bien ? Comprendra-t-il pourquoi je ne suis plus là ? Ces questions peuvent envahir le psychisme du patient et empêcher tout travail d’adaptation. Tant que le sort de l’animal demeure flou, la séparation reste ouverte comme une plaie.
Dans certains cas, le patient préfère encore se mettre lui-même en difficulté plutôt que d’accepter une solution perçue comme injuste pour l’animal. Il peut refuser une hospitalisation, un placement, une entrée en structure ou certains soins si cela implique le départ du compagnon. Ce comportement n’est pas nécessairement irrationnel. Il exprime parfois une hiérarchisation intime des priorités : mieux vaut s’exposer soi que trahir le lien.
La représentation de l’abandon réciproque explique aussi pourquoi la mesure de protection ne convainc pas toujours. On dit au patient que la séparation est nécessaire pour sa sécurité, mais, dans son économie psychique, la sécurité ne peut pas être obtenue au prix d’un abandon infligé à l’être dont il a la charge. Il ne vit donc pas la décision comme protectrice, puisqu’elle contredit une valeur affective et morale essentielle.
Cette dynamique justifie un accompagnement très concret autour du devenir de l’animal : informations précises, visites possibles, photos, nouvelles régulières, continuité du lien quand elle est réaliste. Sans cela, le patient reste seul avec des scénarios catastrophiques qui amplifient le sentiment de mutilation.
L’animal comme rempart contre l’effondrement psychique
Certains liens humains ou animaux ne sont pas seulement importants ; ils remplissent une fonction anti-effondrement. Cela signifie qu’ils empêchent la désorganisation psychique majeure, le sentiment de vide abyssal, la perte de sens radicale ou la chute dépressive profonde. Chez certains patients, l’animal occupe précisément cette fonction.
On le constate dans des situations où la présence du compagnon structure la survie quotidienne. Se lever pour nourrir l’animal, sortir pour le promener, respecter ses besoins, parler avec lui, organiser la journée autour de lui : autant de gestes qui empêchent le basculement vers la passivité extrême. L’animal agit comme une force d’arrimage à la réalité.
Dans certaines dépressions, l’idée de continuer pour soi seul est fragile, mais la responsabilité envers l’animal demeure opérante. Chez des patients traumatisés, l’animal crée une zone de sécurité minimale. Chez des personnes atteintes de troubles anxieux sévères, il réduit la probabilité d’un isolement total. Chez des sujets très âgés ou désocialisés, il maintient un minimum d’engagement avec l’environnement. Dans tous ces cas, l’animal ne guérit pas, mais il empêche le pire.
Le départ forcé peut alors lever brutalement une barrière protectrice interne. Le patient perd l’un des rares organisateurs de sa continuité psychique. Les conséquences peuvent être rapides : désorientation affective, perte d’élan vital, aggravation dépressive, sentiments suicidaires chez certains profils, ou au minimum profonde désespérance.
Il ne faut pas surestimer systématiquement cette fonction, mais il est dangereux de la minimiser lorsqu’elle existe. Les équipes peuvent penser qu’un autre soutien remplacera l’animal. En réalité, les fonctions ne sont pas toujours substituables. Une visite humaine, une activité proposée, une parole soignante ou un objet transitionnel n’occupent pas nécessairement la même place ni le même mode d’action.
L’animal agit souvent par la répétition, la disponibilité, l’absence d’exigence verbale, la sensorialité du contact et la responsabilité réciproque. Ces éléments font sa singularité. Les supprimer revient à supprimer un contenant spécifique de la vie psychique du patient.
Le sentiment de mutilation affective naît ici du fait que le sujet perçoit, parfois très lucidement, que ce qu’on lui enlève n’est pas remplaçable à court terme. Il ne s’agit pas d’un manque abstrait, mais d’une privation de moyen de survie intérieure. L’entourage peut entendre une formule excessive ; le patient, lui, décrit un danger concret pour son équilibre.
Les blessures d’attachement antérieures réactivées par la séparation
La séparation imposée n’arrive jamais dans un vide biographique. Elle entre en résonance avec l’histoire relationnelle du patient. Si cette histoire est marquée par l’abandon, la perte, la rupture ou la dépossession, le départ de l’animal peut réactiver des blessures anciennes avec une force considérable.
Un patient placé dans l’enfance, séparé brutalement d’un parent, confronté à des déménagements répétés, à des hospitalisations imposées ou à des relations imprévisibles peut revivre la scène actuelle comme la répétition d’un scénario familier : ce que j’aime m’est retiré, mon attachement n’est pas protégé, mes liens ne sont pas respectés, je n’ai pas le pouvoir de retenir ce qui compte.
La réaction émotionnelle présente est alors plus intense que ce que la situation actuelle semble justifier extérieurement. Non parce que le patient dramatise, mais parce que plusieurs couches de douleur s’additionnent. La perte concrète de l’animal se superpose à une mémoire implicite des pertes anciennes. La séparation d’aujourd’hui rouvre les séparations d’hier.
Cela peut se traduire par des réactions de panique, de colère disproportionnée, de sidération, de retrait ou de défiance radicale vis-à-vis des soignants et proches. Sans lecture traumatique ou biographique, ces réactions risquent d’être mal comprises. Avec cette lecture, elles apparaissent au contraire très cohérentes.
L’animal, dans certaines trajectoires, a justement été choisi ou investi parce qu’il venait réparer quelque chose de ces blessures. Il offrait une présence stable là où l’histoire avait été marquée par l’instabilité. Il donnait une expérience de fidélité là où la vie avait imposé trop de ruptures. Le retirer revient donc à menacer une réparation psychique précieuse.
Le patient peut également ressentir une forme de répétition de l’impuissance. Dans de nombreux parcours traumatiques, la souffrance vient moins de la perte elle-même que du fait qu’elle ait été subie sans recours. Le départ forcé de l’animal reproduit cette configuration : quelqu’un d’autre décide, le sujet proteste sans effet, le lien est coupé malgré lui. C’est cette structure qui rend l’expérience potentiellement traumatisante.
Une prise en charge sensible à cette dimension cherchera à réduire tout ce qui réactive l’arbitraire : expliciter les raisons, donner du temps, associer le patient aux décisions, proposer des choix réels, organiser la continuité des nouvelles, reconnaître la douleur au lieu de la relativiser. À défaut, la séparation sera vécue comme la confirmation que l’histoire d’abandon continue.
Pourquoi la rationalité du risque ne suffit pas à apaiser
L’un des malentendus les plus fréquents dans ces situations vient de la croyance qu’une explication rationnelle suffira à faire accepter la mesure. On expose les risques : chute, morsure, allergie, contamination, impossibilité matérielle, non-conformité au règlement. Ces arguments peuvent être valides, mais ils n’agissent pas au niveau où se situe la blessure.
Le patient ne refuse pas forcément de comprendre la logique du risque. Il peut même la saisir parfaitement. Ce qui lui est insupportable, c’est que cette logique entre en concurrence avec une réalité affective vécue comme vitale. Or un argument rationnel ne neutralise pas une détresse d’attachement. Il peut informer, mais il n’apaise pas à lui seul.
Plus encore, lorsque l’explication rationnelle est utilisée comme substitut à la reconnaissance émotionnelle, elle aggrave parfois le conflit. Le patient entend alors : vos raisons de souffrir ne sont pas pertinentes face à nos raisons de décider. Il ne se sent ni compris ni accompagné, seulement administré.
Il faut distinguer comprendre et consentir. Un patient peut comprendre pourquoi la mesure est envisagée et continuer à la vivre comme insupportable. Vouloir réduire sa souffrance en lui répétant les motifs techniques revient souvent à manquer la nature de son expérience.
La hiérarchie des valeurs joue ici un rôle essentiel. Pour l’institution, réduire un risque physique mesurable peut sembler prioritaire. Pour le patient, préserver un lien affectif fondateur peut l’être davantage. Il n’existe pas de formule simple permettant d’imposer une hiérarchie sans coût psychique. Lorsque cette hiérarchie est tranchée unilatéralement, la douleur se redouble d’un sentiment de dépossession morale.
Le risque est alors de qualifier le patient d’irrationnel. En réalité, il suit souvent une logique différente : il évalue le danger de l’effondrement affectif comme supérieur au danger que l’institution cherche à prévenir. Tant que cette logique n’est pas entendue, le dialogue reste bloqué.
C’est pourquoi l’accompagnement doit articuler deux registres en même temps : la réalité des risques et la réalité du lien. Si l’on n’investit qu’un seul registre, soit on nie la sécurité, soit on nie l’humain. Dans les situations les plus délicates, le travail consiste précisément à tenir ensemble ces deux vérités sans sacrifier d’emblée l’une à l’autre.
L’impression qu’on arrache un être et non qu’on réorganise une situation
Les professionnels parlent souvent en termes de réorganisation, d’adaptation, de placement temporaire, de solution alternative. Le patient, lui, vit souvent l’expérience en termes d’arrachement. Cette différence lexicale révèle une différence phénoménologique majeure.
Réorganiser suppose qu’on déplace des éléments d’un système. Arracher suppose qu’on rompt un lien vivant. Dans l’expérience du patient, l’animal n’est pas un élément interchangeable de l’environnement. C’est un être singulier, investi, porteur d’une histoire commune, de routines, de signaux, de souvenirs et d’émotions. Sa disparition n’est pas vécue comme une simple modification du cadre de vie, mais comme une rupture relationnelle brutale.
Ce décalage se perçoit dans les formulations. Le patient ne dit pas toujours qu’on lui enlève un animal ; il dit qu’on lui enlève son chien, son chat, son compagnon, son bébé parfois, ou l’être qui dort avec lui, qui l’attend, qui le suit. Ces désignations témoignent du degré de personnification et d’investissement. Les ignorer revient à se tromper sur la nature de la perte.
Lorsque les équipes utilisent un langage neutre ou technique, elles peuvent involontairement majorer la douleur. Plus le vocabulaire institutionnel objectifie l’animal, plus le patient se sent seul avec la réalité vivante du lien. Il a alors l’impression que personne ne mesure ce qu’il traverse.
L’idée de mutilation affective émerge souvent de cette incompréhension fondamentale. On traite la situation comme un problème de logistique ou de sécurité, alors que le patient vit une rupture de présence. Pour lui, il ne s’agit pas de déplacer un facteur de risque, mais de retirer un être aimé dont la simple existence structurait sa vie.
Reconnaître cette différence de vécu ne signifie pas renoncer aux contraintes réelles. Cela signifie simplement que toute décision doit partir du bon niveau de réalité psychique. Tant que l’on se parle sur des plans différents, l’incompréhension est inévitable.
Les effets du départ forcé sur l’alliance thérapeutique
Lorsqu’un patient a le sentiment que l’institution lui retire l’animal sans comprendre ce que cela représente, la relation de confiance peut se dégrader profondément. L’alliance thérapeutique repose en partie sur l’idée que le patient sera entendu dans sa singularité, même quand les décisions sont difficiles. Si cette promesse implicite se fissure, le soin peut être atteint bien au-delà de la situation initiale.
Le patient peut cesser de croire que les professionnels agissent pour son bien global. Il peut penser qu’ils privilégient les protocoles au détriment de son équilibre réel, qu’ils minimisent sa douleur, ou qu’ils n’accordent aucune valeur à ce qui compte pour lui. La séparation forcée devient alors un événement pivot qui réorganise négativement toute la relation de soin.
Cette défiance peut prendre plusieurs formes : refus de collaborer, réponses brèves, agressivité, retrait, désengagement des projets, suspicion face aux propositions, baisse d’adhésion aux traitements, remise en question de la légitimité des décisions. Dans certains cas, l’équipe interprète ces réactions comme des complications comportementales supplémentaires, alors qu’elles sont précisément la conséquence de la rupture de confiance.
À l’inverse, lorsqu’une équipe reconnaît pleinement l’importance du lien à l’animal, même si la séparation demeure nécessaire, le patient peut vivre moins violemment la décision. La différence tient souvent à la qualité de contenance symbolique : le patient sent-il que sa douleur est comprise, que l’on mesure ce qui lui est demandé, que l’on cherche réellement à préserver le lien sous d’autres formes si possible ?
L’alliance thérapeutique dépend donc moins du simple résultat de la décision que de la manière dont elle respecte la subjectivité du patient. Une décision difficile mais humanisée peut rester tolérable. Une décision peut-être défendable mais froide, rapide et non négociée peut laisser des traces durables.
Il est également important de considérer que le retrait de l’animal peut être vécu comme la preuve que le soin ne protège pas ce qui fait tenir la personne. À partir de là, le patient peut se dire : si eux ne voient pas cela, que voient-ils vraiment de moi ? Cette question fragilise le sentiment d’être reconnu comme sujet.
L’importance des transitions, des rituels et de la continuité symbolique
L’une des raisons pour lesquelles le départ forcé peut être vécu comme mutilant tient à l’absence fréquente de transition. Une séparation brutale, même lorsqu’elle poursuit un objectif protecteur, a un potentiel traumatique élevé. À l’inverse, une séparation préparée, ritualisée et accompagnée peut parfois limiter l’effraction psychique.
Les transitions permettent au patient de se représenter ce qui va arriver, d’anticiper, de participer, d’exprimer sa douleur et de construire une continuité symbolique. Sans cela, la coupure est nue. Elle se présente comme un avant et un après sans pont entre les deux.
Les rituels ont ici une valeur clinique importante. Dire au revoir, préparer les affaires de l’animal, choisir son lieu d’accueil, rencontrer la personne qui le prendra en charge, recevoir des photos, organiser des visites, conserver certains objets ou créer un espace de mémoire peuvent sembler secondaires. En réalité, ces gestes soutiennent le travail psychique de séparation.
Ils rappellent au patient que le lien n’est pas nié, même s’il change de forme. Ils transforment une extraction subie en passage partiellement élaborable. La souffrance demeure, mais elle n’a plus tout à fait la même brutalité.
La continuité symbolique est essentielle. Quand le patient sait où l’animal est, comment il va, ce qu’il devient, il peut intégrer progressivement la réalité de la séparation sans s’effondrer dans l’imaginaire catastrophique. Inversement, l’absence d’informations ou l’imprécision sur le devenir de l’animal entretiennent une douleur sans contour.
Cette dimension transitionnelle est souvent négligée faute de temps ou de moyens. Pourtant, elle conditionne fortement le vécu subjectif de la mesure. Une séparation sans transition se rapproche de l’arrachement. Une séparation accompagnée, même douloureuse, peut être perçue comme moins destructrice.
Pourquoi le mot mutilation affective peut être cliniquement pertinent
Le terme mutilation affective peut sembler fort. Pourtant, dans certains contextes, il décrit avec justesse le ressenti du patient. Il permet de rendre compte d’une souffrance qui ne se limite pas au deuil ordinaire ni à la frustration. Il évoque l’idée qu’une partie essentielle de la vie émotionnelle, relationnelle et identitaire a été retranchée de force.
Cliniquement, ce terme attire l’attention sur plusieurs réalités. D’abord, le caractère non périphérique du lien perdu. Ensuite, le vécu d’irréversibilité ou d’altération durable. Enfin, la sensation d’atteinte à l’intégrité de la personne. Le patient ne dit pas seulement qu’il souffre ; il dit qu’il se sent amputé d’un appui vital.
Employer ou entendre ce terme ne signifie pas valider sans nuance toute interprétation du patient ni nier les contraintes réelles. Cela signifie prendre au sérieux le niveau d’intensité de l’expérience. Lorsque les équipes minimisent les mots employés, elles risquent de minimiser les effets psychiques réels.
La notion de mutilation affective rappelle aussi que certaines séparations ont un coût invisible à court terme mais majeur à moyen terme : dépression, désorganisation, perte de confiance, refus de prise en charge, aggravation de troubles préexistants, repli relationnel, sentiment d’indignité. Ces effets ne sont pas toujours immédiatement attribués à la séparation, mais ils peuvent en être des conséquences directes.
En ce sens, le mot n’est pas seulement rhétorique. Il peut servir d’alerte clinique. Lorsqu’un patient décrit ainsi le départ forcé de son animal, il signale peut-être qu’on touche à une zone de survie psychique et pas seulement à un attachement fort.
Les profils de patients les plus exposés à ce vécu extrême
Tous les patients ne vivent pas le départ forcé d’un animal avec la même intensité. Certains, malgré la tristesse, parviennent à intégrer la mesure comme nécessaire. D’autres, en revanche, sont particulièrement exposés à un vécu de mutilation affective.
Les personnes âgées isolées figurent parmi les profils les plus vulnérables. Lorsque le réseau social s’est réduit et que l’animal constitue la principale présence quotidienne, la séparation peut provoquer un effondrement du sentiment de continuité.
Les patients souffrant de troubles anxieux sévères, de dépression chronique ou de traumatismes relationnels sont également très exposés. Chez eux, l’animal remplit souvent des fonctions massives de régulation et de sécurité. Sa disparition laisse le sujet beaucoup plus nu face à l’angoisse.
Les personnes ayant une histoire d’abandons répétés ou de placements peuvent vivre la séparation comme la répétition d’une violence ancienne. Les patients présentant des difficultés d’attachement ou une méfiance profonde envers les humains peuvent, eux, avoir investi l’animal comme relation principale de confiance.
Les sujets autistes ou hypersensibles peuvent aussi être particulièrement affectés, notamment lorsque l’animal participe à la régulation sensorielle, à la structuration du quotidien et à la prévisibilité environnementale. Le changement imposé peut alors avoir des répercussions très larges.
Les personnes en précarité, en rupture sociale ou ayant perdu de nombreuses positions identitaires valorisantes sont également à risque. Pour elles, l’animal représente souvent la dernière relation stable et la dernière responsabilité signifiante.
Repérer ces profils ne sert pas à hiérarchiser la légitimité des émotions, mais à anticiper l’intensité du choc psychique et la nécessité d’un accompagnement renforcé.
Comment rendre une mesure de protection psychiquement moins destructrice
Lorsqu’une séparation est réellement nécessaire, l’enjeu n’est pas seulement de la mettre en œuvre, mais de le faire de la manière la moins destructrice possible. Autrement dit, protéger sans détruire davantage.
La première étape consiste à reconnaître explicitement l’importance du lien. Dire au patient que l’on comprend ce que représente l’animal, que l’on mesure la violence de ce qui est demandé, que l’on ne réduit pas la situation à une contrainte pratique, change profondément la qualité du vécu.
La deuxième étape est d’associer le patient au maximum aux décisions concrètes. Qui accueillera l’animal ? Le lieu est-il connu ? Peut-on organiser une transition ? Y aura-t-il des nouvelles ? Des visites ? Des photos ? Un objet familier transmis avec l’animal ? Chaque marge de choix restaurée réduit le sentiment d’arrachement absolu.
La troisième étape consiste à évaluer les fonctions psychiques remplies par l’animal afin d’anticiper ce qui devra être soutenu autrement. Si l’animal régulait l’angoisse, il faut prévoir des dispositifs de contenance. S’il structurait la journée, il faut reconstruire des repères. S’il soutenait l’identité et l’utilité, il faut chercher d’autres médiations valorisantes. Ces substituts ne remplacent pas le lien, mais ils peuvent éviter le vide total.
La quatrième étape est d’organiser un suivi émotionnel réel après la séparation. Trop souvent, on considère que la décision prise clôt la question. En réalité, c’est souvent après le départ que la souffrance devient la plus aiguë. Il est donc essentiel de rouvrir régulièrement un espace de parole, de vérifier l’impact sur l’humeur, le sommeil, l’appétit, l’adhésion aux soins et le sentiment de sécurité.
Enfin, chaque institution gagnerait à élaborer des protocoles relationnels et pas seulement logistiques sur ces situations. Car la vraie question n’est pas seulement où placer l’animal, mais comment préserver le patient de l’effondrement subjectif que ce placement peut entraîner.
Ce que cette souffrance dit de notre conception du soin et de la vulnérabilité
La manière dont on traite le départ forcé des animaux révèle beaucoup de notre conception du soin. Si l’on considère qu’un soin consiste uniquement à réduire les risques visibles et mesurables, alors la séparation apparaîtra comme une décision technique parmi d’autres. Si l’on admet au contraire que soigner consiste aussi à protéger les attaches vitales, les continuités intimes et les conditions minimales de la dignité psychique, alors la situation prend une toute autre profondeur.
Le vécu de mutilation affective nous rappelle que la vulnérabilité humaine n’est pas seulement corporelle. Elle est aussi relationnelle, symbolique, sensorielle et identitaire. Un patient peut être physiquement mieux protégé après le départ de son animal et psychiquement beaucoup plus menacé. Une mesure protectrice qui ignore cette vérité peut produire un coût humain très élevé.
Cette souffrance interroge également la hiérarchie implicite entre les liens considérés comme sérieux et ceux relégués à l’affectif privé. Or, pour certaines personnes, le lien à l’animal est un pilier d’existence aussi décisif que d’autres attaches plus socialement reconnues. Ne pas le voir, c’est risquer de méconnaître ce qui soutient réellement la personne.
Au fond, si certains patients vivent le départ forcé des animaux comme une mutilation affective plus que comme une mesure de protection, c’est parce que leur réalité psychique ne se laisse pas réduire à la logique administrative du risque. Là où l’institution voit un danger à encadrer, eux ressentent la perte d’un refuge, d’un régulateur, d’un témoin de soi, d’un être d’attachement, parfois du dernier lien vivant qui faisait encore tenir le monde.
Comprendre cela ne supprime pas les contraintes. Mais cela oblige à décider autrement, à parler autrement et à accompagner autrement. Car il ne suffit pas de protéger les corps si, ce faisant, on arrache aux patients une part essentielle de leur sécurité intérieure.
Repères essentiels pour accompagner un patient confronté au départ forcé de son animal
| Dimension à prendre en compte | Ce que vit souvent le patient | Risque si cela n’est pas reconnu | Réponse orientée client |
|---|---|---|---|
| Attachement affectif | L’animal est une figure de sécurité et de réconfort | Sentiment d’arrachement et d’incompréhension | Reconnaître explicitement la valeur du lien avant toute décision |
| Régulation émotionnelle | L’animal apaise l’angoisse, la solitude et le stress | Aggravation de l’anxiété, du repli ou de la dépression | Prévoir un accompagnement psychique renforcé avant et après la séparation |
| Identité et utilité | Le patient se sent responsable, utile et valorisé grâce à l’animal | Perte d’estime de soi et sentiment de vide | Maintenir des rôles valorisants et des repères concrets au quotidien |
| Histoire de vie | La séparation réactive parfois des abandons ou traumatismes anciens | Réactions intenses, méfiance, crise relationnelle | Adapter le discours, le rythme et la décision au passé du patient |
| Devenir de l’animal | Le patient craint de le faire souffrir ou de le perdre définitivement | Culpabilité majeure et refus de coopérer | Donner des informations précises, proposer des nouvelles, photos ou visites si possible |
| Rapport à l’institution | La décision peut être vécue comme arbitraire ou humiliante | Rupture de confiance et baisse de l’adhésion aux soins | Associer le patient aux choix réels et expliquer sans minimiser la douleur |
| Temporalité de la séparation | Une coupure brutale accentue le vécu traumatique | Sidération et sentiment de violence | Organiser une transition, un rituel et une continuité symbolique |
FAQ : questions fréquentes sur le vécu de séparation forcée avec un animal
Pourquoi certains patients souffrent-ils autant alors que la mesure est censée les protéger ?
Parce que la protection n’est pas uniquement une question de sécurité physique. Pour certains patients, l’animal protège aussi psychiquement : il apaise, structure, rassure et maintient le lien au monde. Quand cette fonction est ignorée, la mesure peut être ressentie comme une perte plus grave que le risque qu’elle prétend éviter.
Peut-on vraiment comparer cette séparation à une mutilation affective ?
Oui, lorsque le patient a le sentiment qu’on lui retire une partie essentielle de son équilibre intérieur. Le terme exprime l’idée d’une atteinte à l’intégrité affective, pas seulement d’une tristesse passagère. Il est particulièrement pertinent lorsque l’animal occupait une fonction centrale de sécurité, d’identité ou de survie psychique.
Pourquoi les explications rationnelles ne suffisent-elles pas à calmer la douleur ?
Parce que la souffrance se situe au niveau du lien d’attachement et non seulement au niveau de la compréhension intellectuelle. Un patient peut comprendre les raisons de la décision et continuer à la vivre comme profondément destructrice. La reconnaissance émotionnelle est donc aussi importante que l’explication des risques.
Quels patients sont les plus vulnérables à ce type de vécu ?
Les personnes âgées isolées, les patients souffrant de dépression, d’anxiété sévère, de traumatismes relationnels, de troubles de l’attachement, d’autisme, ou encore les personnes très seules socialement sont souvent les plus exposées. Chez elles, l’animal remplit souvent des fonctions psychiques et relationnelles particulièrement importantes.
Le départ forcé peut-il aggraver l’état psychologique du patient ?
Oui. Il peut accentuer l’angoisse, le repli, les troubles du sommeil, la tristesse, la perte d’élan vital et parfois la défiance envers les soignants. Dans certains cas, la séparation fragilise aussi l’alliance thérapeutique et réduit l’adhésion aux soins.
Comment rendre cette séparation moins violente ?
Il faut reconnaître la profondeur du lien, préparer la transition, associer le patient aux décisions concrètes, clarifier le devenir de l’animal et maintenir si possible une continuité symbolique ou relationnelle. Les nouvelles régulières, les photos, les visites et les rituels de passage peuvent fortement réduire le sentiment d’arrachement.
Pourquoi le patient peut-il se sentir coupable en plus d’être triste ?
Parce qu’il a souvent l’impression de trahir l’animal ou de ne plus être capable de le protéger. Il souffre non seulement de son absence, mais aussi de l’idée que son compagnon puisse se sentir abandonné, inquiet ou malheureux.
Que doivent éviter les professionnels dans ce type de situation ?
Ils doivent éviter de minimiser le lien, de parler uniquement en termes techniques, d’imposer une séparation brutale sans alternatives ni accompagnement, et de considérer la réaction du patient comme excessive par principe. Plus la douleur est reconnue tôt, moins la décision risque d’être vécue comme une violence institutionnelle.