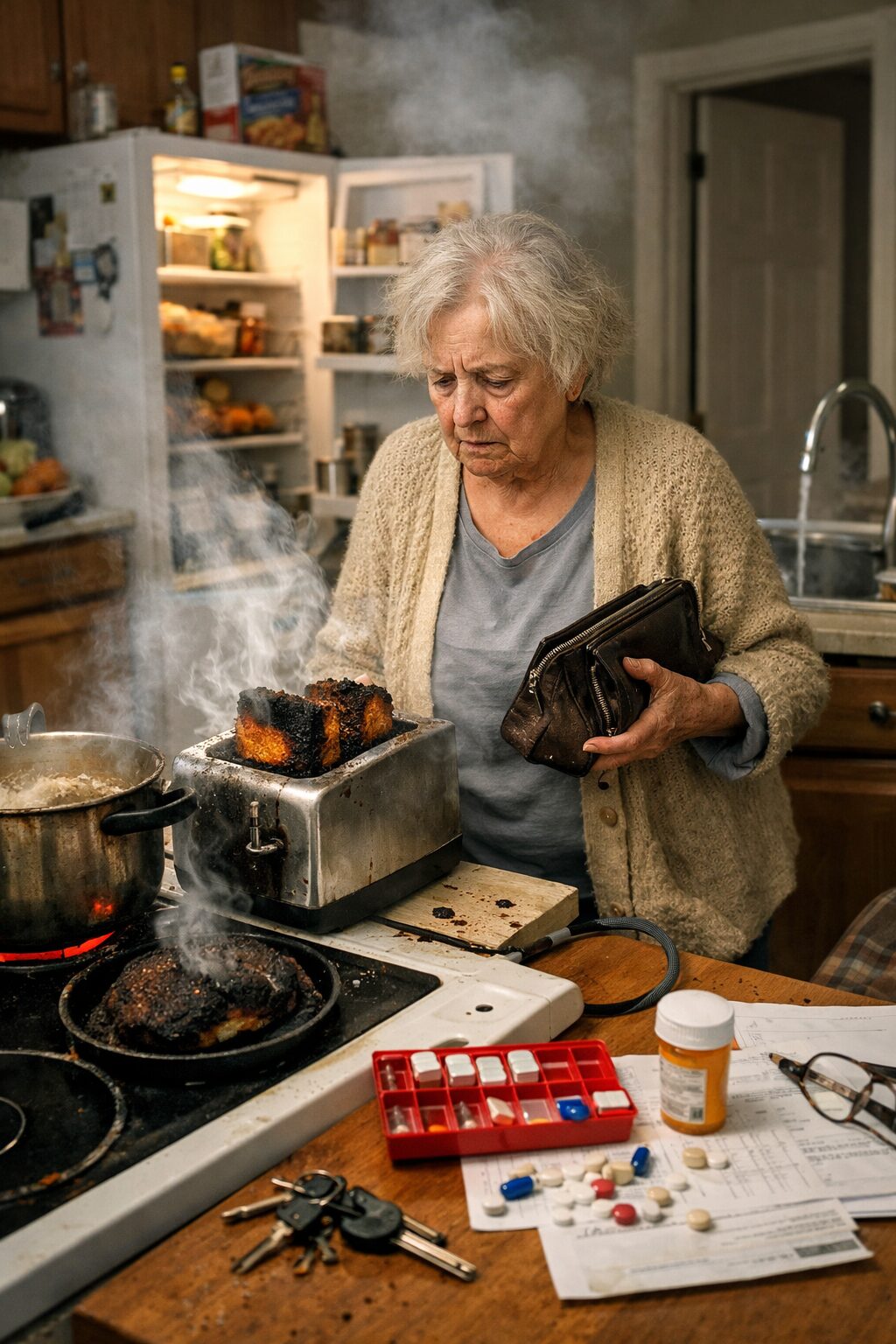Comprendre la vraie question derrière le maintien à domicile
Quand une famille demande si un patient atteint du syndrome de Korsakoff peut encore vivre seul, elle ne pose pas seulement une question d’organisation. Elle pose en réalité une question de sécurité, de dignité, de responsabilité et de faisabilité au quotidien. Tant que les oublis semblent bénins, le maintien à domicile peut paraître envisageable. Mais lorsque la personne oublie d’éteindre ses plaques, laisse couler l’eau, conserve des aliments avariés, oublie de manger, se trompe dans ses médicaments ou nie les incidents survenus quelques heures plus tôt, le sujet n’est plus seulement celui de l’autonomie. Il devient celui du risque concret, répété, prévisible et parfois grave. Le syndrome de Korsakoff est notamment marqué par des troubles sévères de la mémoire et de l’apprentissage, souvent associés à une mauvaise conscience des difficultés, ce qui complique fortement l’auto-évaluation par le patient lui-même.
La capacité à vivre seul ne se juge donc jamais sur une impression générale du type “il parle bien”, “elle se débrouille quand on la regarde” ou “à première vue, il a l’air cohérent”. Beaucoup de patients Korsakoff peuvent conserver un langage relativement fluide, des habitudes sociales automatiques ou une présentation trompeusement rassurante. Pourtant, derrière cette apparence, des difficultés majeures peuvent exister dans la mémoire récente, l’organisation, l’anticipation, l’initiative et la gestion des actes du quotidien. Les oublis répétés concernant le gaz, l’eau, la nourriture ou l’hygiène ne sont pas des petits écarts anodins : ce sont des signaux d’alerte qui remettent en cause la possibilité de rester seul sans supervision suffisante.
Il faut également rappeler qu’un patient ne perd pas forcément toute autonomie d’un seul coup. Le maintien à domicile n’est pas toujours impossible, mais il n’est plus automatiquement synonyme de vie solitaire. Entre la vie seul sans aide et l’institutionnalisation complète, il existe de nombreux niveaux intermédiaires : passages quotidiens, aide à domicile renforcée, téléassistance, surveillance des repas, adaptation du logement, accueil de jour, coordination médico-sociale, présence familiale alternée ou habitat accompagné. La bonne question n’est donc pas seulement “peut-il vivre seul ?” mais plutôt “dans quelles conditions précises, avec quelles sécurités, avec quelle fréquence de surveillance et avec quel seuil d’acceptation du risque ?”. Les recommandations d’accompagnement à domicile des personnes présentant des atteintes neuro-évolutives insistent justement sur l’adaptation des pratiques, de l’environnement et de la communication à la vulnérabilité cognitive de la personne.
Dans le cas précis d’un patient Korsakoff qui oublie régulièrement d’éteindre ses plaques, de fermer l’eau ou de jeter les aliments avariés, le problème n’est déjà plus théorique. Ces trois exemples touchent à trois domaines majeurs de danger domestique : le risque d’incendie, le risque d’inondation et le risque sanitaire. À partir du moment où ces incidents se répètent et ne relèvent pas d’un oubli exceptionnel, le doute sur la capacité à vivre seul doit être considéré comme sérieux. Un tel tableau justifie une évaluation structurée et rapide de l’autonomie fonctionnelle ainsi que du niveau de danger au domicile.
Le syndrome de Korsakoff ne se résume pas à des trous de mémoire
Le syndrome de Korsakoff appartient au spectre Wernicke-Korsakoff, généralement lié à une carence en thiamine, souvent en contexte d’alcoolisation chronique, et se caractérise surtout par une amnésie importante, des difficultés à former de nouveaux souvenirs et, chez certaines personnes, des confabulations ou une reconstruction inexacte des faits récents. Autrement dit, le patient peut être sincèrement convaincu d’avoir fait quelque chose qu’il n’a pas fait, ou d’avoir vérifié un danger qu’il n’a en réalité pas contrôlé. C’est l’un des points les plus déstabilisants pour l’entourage : la personne paraît assurée, répond calmement, peut même se vexer, mais sa certitude n’est pas une garantie de sécurité.
Cette particularité change complètement la manière d’évaluer l’autonomie. Dans d’autres situations, on peut demander à la personne si elle pense savoir gérer son repas, son gaz, ses courses ou ses médicaments. Chez un patient Korsakoff, l’auto-déclaration a une valeur limitée si elle n’est pas recoupée par des observations concrètes. Une personne peut affirmer qu’elle n’oublie jamais la casserole alors que plusieurs incidents ont déjà été constatés. Elle peut dire que son réfrigérateur est propre alors que des denrées périmées s’y accumulent. Elle peut aussi nier les difficultés parce qu’elle ne s’en souvient pas, ou parce qu’elle n’a pas conscience de leur gravité. L’évaluation doit donc reposer sur des faits observables, répétés, datés et si possible consignés.
Le syndrome de Korsakoff touche rarement la seule mémoire de façon isolée. Même lorsque le langage courant reste relativement préservé, les capacités exécutives peuvent être altérées : planifier, ordonner les étapes, détecter une erreur, corriger un comportement, gérer plusieurs actions successives ou inhiber une habitude devenue inadaptée. Or vivre seul demande précisément ces compétences. Préparer un repas, par exemple, suppose de sortir les bons aliments, vérifier leur état, allumer puis éteindre un appareil, surveiller la cuisson, se rappeler qu’un feu est allumé, nettoyer ensuite, ranger et jeter ce qui doit l’être. Si la mémoire récente et la capacité de contrôle sont fragilisées, la simple répétition des gestes d’avant ne suffit plus à garantir la sécurité.
Il faut aussi prendre en compte la fluctuation apparente du fonctionnement. Certaines familles disent souvent : “Il y a des jours où ça va très bien.” C’est fréquent. Un patient Korsakoff peut sembler autonome pendant un moment, surtout dans un cadre routinier ou sur des tâches très automatisées. Mais la vraie question n’est pas de savoir s’il réussit parfois. La vraie question est de savoir s’il échoue assez souvent sur des tâches critiques pour mettre sa sécurité ou celle des autres en danger. En matière de maintien à domicile, quelques réussites ne compensent pas plusieurs incidents à fort risque. Un oubli de plaque de cuisson, d’eau courante ou de nourriture impropre à la consommation n’est pas un détail. C’est un indicateur de perte de fiabilité dans les actes essentiels.
Vivre seul ne signifie pas seulement habiter seul
Beaucoup de proches confondent encore trois réalités très différentes : habiter seul, être autonome et être en sécurité. Une personne peut habiter seule sans être véritablement autonome. Elle peut aussi conserver une certaine autonomie pour des gestes simples tout en n’étant plus en sécurité lorsqu’elle est sans surveillance. Enfin, elle peut sembler en sécurité pendant quelques heures, mais pas sur une journée entière, la nuit, ou sur plusieurs jours consécutifs. Chez un patient Korsakoff, cette nuance est essentielle, car le risque vient souvent moins du geste en lui-même que de son absence de suivi et de correction.
Prenons un exemple concret. Le patient réussit peut-être à préparer un café, à s’habiller seul et à regarder la télévision. Cela peut donner l’impression qu’il “gère encore”. Mais s’il oublie de fermer l’eau après sa toilette, s’il remet au réfrigérateur un reste déjà impropre à la consommation, s’il laisse une poêle sur le feu puis va s’allonger, la capacité à vivre seul est déjà sévèrement compromise. Le problème n’est pas qu’il ne sache plus tout faire. Le problème est qu’il ne sait plus faire de manière fiable ce qui engage directement sa sécurité. L’autonomie doit toujours être évaluée à l’aune des tâches critiques, pas seulement des gestes valorisants ou visibles.
On doit également distinguer autonomie de base et autonomie complexe. L’autonomie de base renvoie à se laver, s’habiller, manger, aller aux toilettes, se déplacer. L’autonomie complexe concerne les courses, l’argent, les médicaments, la préparation des repas, l’utilisation des appareils domestiques, les rendez-vous, l’hygiène alimentaire, la gestion des imprévus et la demande d’aide au bon moment. Or c’est justement dans cette autonomie complexe que le syndrome de Korsakoff fait souvent apparaître des limites majeures. Une personne peut encore se lever seule, parler et marcher, mais ne plus être capable de vivre sans encadrement parce qu’elle ne gère plus les actes instrumentaux indispensables à une vie sûre.
Habiter seul peut donc rester matériellement possible mais humainement dangereux. C’est pourquoi l’évaluation ne doit jamais se résumer à la question “Peut-il rester chez lui ?”. Il faut la reformuler : “Peut-il rester chez lui sans se mettre en danger ou mettre en danger les autres, de façon répétée et prévisible, dans le cadre de son fonctionnement réel, et non dans un scénario idéal ?”. Cette reformulation change tout. Elle oblige à quitter le terrain du ressenti pour entrer sur celui des preuves et du niveau de risque.
Les trois oublis cités sont déjà des signaux rouges majeurs
Oublier d’éteindre ses plaques n’est pas un simple symptôme de distraction. C’est un danger domestique majeur. Cela expose à l’incendie, à la surchauffe, à la brûlure, à l’intoxication par fumée et parfois à la mise en danger des voisins si le patient vit en appartement. Lorsqu’un oubli de plaque se répète, il ne faut pas seulement demander si un accident s’est déjà produit. Il faut considérer qu’un risque grave existe déjà, même sans sinistre jusqu’ici. En gériatrie, en neurologie et dans l’accompagnement à domicile, on sait qu’un risque avéré n’a pas besoin d’avoir déjà causé une catastrophe pour être jugé incompatible avec une vie seule non sécurisée.
Oublier de fermer l’eau relève de la même logique. Cela peut sembler moins dramatique qu’un feu, mais les conséquences peuvent être lourdes : inondation du logement, dégâts des eaux, chute sur sol mouillé, surcoût financier, tensions avec le voisinage, insalubrité secondaire et aggravation de l’incapacité à entretenir le domicile. Surtout, ce type d’oubli montre que le patient n’assure plus la fermeture d’une action commencée. Il ne s’agit pas seulement d’oublier une information, mais de perdre la continuité mentale nécessaire pour terminer correctement une tâche du quotidien. C’est un indice important d’atteinte du contrôle exécutif et de la mémoire de travail fonctionnelle.
Ne pas jeter les aliments avariés est tout aussi préoccupant. Ce comportement peut révéler plusieurs difficultés : incapacité à repérer la date ou l’odeur anormale, oubli de la durée de conservation, désorganisation du réfrigérateur, trouble du jugement, moindre sensibilité au dégoût, difficulté à trier ce qui est consommable et ce qui ne l’est plus, ou incapacité à anticiper le risque d’intoxication alimentaire. Ce signe est souvent sous-estimé par les proches parce qu’il paraît moins spectaculaire que l’oubli des plaques. Pourtant, il renseigne sur la gestion globale de la vie quotidienne : courses, conservation, hygiène, nettoyage, tri, prise de décision, respect des routines alimentaires sûres.
Ces trois oublis forment ensemble un faisceau particulièrement défavorable. Ils indiquent que le patient n’échoue pas sur un domaine unique mais sur plusieurs dimensions critiques de la vie à domicile : sécurité thermique, sécurité hydraulique, sécurité sanitaire. Lorsqu’un même patient présente des défaillances récurrentes dans ces trois sphères, il devient difficile de soutenir qu’il peut encore vivre seul sans dispositif renforcé. Dans la plupart des cas, cela impose au minimum une réévaluation urgente de l’organisation du domicile, et souvent une réduction nette du temps passé seul sans contrôle.
La fréquence des oublis compte, mais leur nature compte encore plus
Les familles demandent souvent : “Oui, mais il oublie à quelle fréquence faut-il s’inquiéter ?” La réponse est qu’en matière de sécurité, la nature de l’oubli prime souvent sur sa fréquence. Un oubli mensuel de médicaments n’a pas la même signification qu’un oubli mensuel d’une plaque allumée. De même, un oubli occasionnel de jeter un yaourt passé n’a pas le même poids qu’une accumulation régulière d’aliments très altérés associés à une consommation effective. L’évaluation ne peut donc pas se réduire à un simple comptage. Elle doit hiérarchiser les risques.
Cela étant, la répétition reste déterminante. Un incident isolé peut parfois correspondre à une fatigue aiguë, à un épisode intercurrent, à une désorganisation exceptionnelle ou à un facteur ponctuel. En revanche, lorsqu’un oubli revient malgré les rappels, malgré les explications, malgré les conséquences déjà signalées et malgré la volonté affichée de “faire attention”, il révèle une perte de fiabilité durable. Chez le patient Korsakoff, cette répétition a une signification forte, car elle s’inscrit précisément dans l’incapacité à mémoriser l’erreur et à corriger durablement la conduite future.
Il faut aussi regarder le délai entre l’incident et la prise de conscience. Un patient qui oublie l’eau mais s’en rend compte en trente secondes n’est pas dans la même situation qu’un patient qui ne le remarque qu’après plusieurs minutes, ou seulement quand un tiers intervient. De même, un patient qui laisse une casserole mais revient spontanément vérifier avant tout danger n’est pas dans la même configuration qu’un patient qui oublie complètement la cuisson et nie ensuite avoir cuisiné. L’incapacité à détecter seul l’erreur et à réparer rapidement la situation est un marqueur défavorable majeur.
En pratique, lorsqu’un oubli à risque vital ou matériel se répète ne serait-ce que quelques fois sur une période courte, il devient raisonnable de considérer que la vie seule n’est plus sûre sans adaptation importante. Le maintien au domicile peut parfois être conservé, mais la vie réellement solitaire, elle, devient difficilement défendable. Le cœur du raisonnement est simple : un logement n’est pas un environnement neutre. C’est un lieu rempli d’objets et de situations qui exigent mémoire, jugement, contrôle et suivi. Si ces quatre fonctions ne sont plus suffisamment fiables, le domicile peut se transformer en espace de danger.
Le critère central n’est pas la mémoire seule, mais la fiabilité globale
Pour savoir si un patient Korsakoff peut vivre seul, il faut évaluer sa fiabilité dans l’exécution complète des tâches essentielles. La fiabilité signifie qu’il accomplit la tâche correctement, dans le bon ordre, avec constance, sans supervision rapprochée, et qu’il sait repérer puis corriger une erreur si elle survient. Beaucoup de patients peuvent réussir une tâche lorsqu’on la leur rappelle, lorsqu’on les observe ou lorsqu’on les guide étape par étape. Cela ne suffit pas à conclure qu’ils peuvent vivre seuls. Le vrai test est celui de la tâche réalisée dans la vie réelle, à l’heure ordinaire, sans filet de sécurité immédiat.
Un patient peut être sympathique, poli, mobile, capable de tenir une conversation et même d’expliquer en théorie ce qu’il faut faire. Mais si, dans les faits, il oublie régulièrement la fin d’une action dangereuse ou ne repère plus l’état des aliments, sa fiabilité est atteinte. Vivre seul suppose une fiabilité minimale sur des tâches clés : cuisson, eau, électricité, hygiène, médicaments, alimentation, sorties, retours au domicile, gestion des rendez-vous et capacité à alerter en cas de problème. Lorsqu’une personne n’est plus fiable sur plusieurs de ces axes, on ne peut plus raisonner comme si sa bonne volonté ou son apparence générale compensaient le reste.
Cette notion de fiabilité est très utile pour les familles parce qu’elle les sort d’un débat stérile entre “il est capable” et “il est incapable”. Le patient n’est pas forcément incapable de faire un geste. Il est parfois incapable de le faire de façon suffisamment sûre et constante pour être laissé seul durablement. Cette nuance permet de mieux ajuster l’accompagnement. On ne retire pas tout à la personne ; on identifie ce qu’elle peut encore faire, ce qu’elle ne doit plus faire seule et ce qui doit être sécurisé. C’est souvent une approche plus respectueuse que les jugements globaux.
Les indices qui montrent qu’un patient ne devrait plus rester seul trop longtemps
Le premier indice est la répétition d’incidents domestiques à risque. Il ne s’agit pas seulement des plaques, de l’eau ou des aliments. Il faut aussi relever les oublis de portes ouvertes, les prises laissées branchées, les bougies, les médicaments doublés ou omis, les sorties sans repérage, les objets chauffants abandonnés, les denrées laissées hors du froid, les poubelles non évacuées, la vaisselle souillée accumulée ou les toilettes mal gérées. Plus les incidents touchent des domaines variés, plus la perte d’autonomie fonctionnelle est probable.
Le deuxième indice est la mauvaise conscience des troubles. Lorsqu’un patient minimise, nie ou ne se souvient pas des incidents, cela complique énormément une vie solitaire. Une personne qui a conscience de ses limites peut parfois mettre en place des stratégies compensatoires, appeler à l’aide ou éviter certaines tâches. Une personne qui ne perçoit pas ses propres défaillances se met davantage en danger parce qu’elle n’ajuste pas son comportement. Dans le syndrome de Korsakoff, cette conscience limitée des difficultés est fréquente.
Le troisième indice est l’échec des rappels simples. Si l’on a tenté des post-it, des consignes verbales répétées, des habitudes fixes, et que malgré cela les oublis dangereux persistent, cela montre que le problème dépasse la simple distraction. Le patient n’intègre pas durablement l’information ou ne l’applique pas au bon moment. Dans ce contexte, ajouter uniquement des rappels ne suffit plus ; il faut repenser le niveau de supervision et parfois supprimer l’accès autonome à certaines tâches.
Le quatrième indice est l’état du domicile. Un réfrigérateur contenant des aliments très périmés, une cuisine sale, des poêles brûlées, des robinets laissés ouverts, des traces d’oubli sur plusieurs jours, des factures non ouvertes, du linge souillé ou une salle de bain dangereuse sont des preuves matérielles précieuses. Le domicile parle souvent plus clairement que le patient. Il révèle ce qui se passe quand personne ne regarde.
Le cinquième indice est l’incapacité à apprendre de l’expérience. Après un incident, une personne préservée adapte généralement sa conduite. Un patient Korsakoff peut au contraire répéter le même scénario parce qu’il ne mémorise pas correctement l’événement ou n’en tire pas une règle de prudence durable. C’est un élément capital pour la décision de maintien à domicile, car une sécurité fondée sur “il a eu peur, maintenant il fera attention” peut être illusoire.
Les questions concrètes à poser pour évaluer la vie seule
L’évaluation doit partir de situations très concrètes. Il ne faut pas demander seulement “Comment ça va à la maison ?”, car cette question appelle souvent une réponse vague ou rassurante. Il vaut mieux poser des questions fermées, pratiques, datées. Par exemple : Combien de fois une plaque est-elle restée allumée ce dernier mois ? Qui l’a constaté ? Y avait-il une casserole dessus ? Le patient s’en est-il aperçu seul ? De combien de temps l’eau a-t-elle coulé avant d’être coupée ? Des aliments très périmés ont-ils été retrouvés ? Ont-ils été consommés ? Qui fait les courses ? Qui vide le réfrigérateur ? Qui vérifie les dates ?
Il faut aussi questionner la séquence entière des tâches. Le patient peut parfois réussir l’étape visible mais pas la suite. Par exemple : sait-il préparer un repas du début à la fin, puis nettoyer, ranger et jeter les restes ? Peut-il faire chauffer quelque chose puis penser à éteindre, débarrasser et vérifier la cuisine dix minutes plus tard ? Ouvre-t-il l’eau puis la ferme-t-il spontanément ? Réalise-t-il quand un aliment sent mauvais ou présente une texture anormale ? Les réponses à ces questions donnent une vision bien plus juste de l’autonomie réelle.
Les proches doivent également être interrogés sur la charge invisible qu’ils absorbent. Souvent, la personne “vit seule” en apparence, mais un enfant passe chaque soir vérifier le gaz, un voisin rappelle les repas, une sœur jette les aliments suspects, un aide à domicile range la cuisine et un proche téléphone plusieurs fois par jour. Dans ce cas, la personne n’est déjà plus réellement autonome. Elle tient grâce à un étayage diffus. Cette réalité doit être nommée clairement pour éviter de surestimer ses capacités.
Les outils d’évaluation professionnelle à mobiliser
La décision ne devrait pas reposer uniquement sur le ressenti familial. Elle gagne à être construite avec des professionnels : médecin traitant, neurologue, gériatre, psychiatre selon les cas, infirmier, ergothérapeute, assistante sociale, équipe spécialisée à domicile ou service d’aide et de soins. L’évaluation la plus utile associe plusieurs niveaux : examen clinique, bilan cognitif, évaluation fonctionnelle, analyse du logement et observation des actes de la vie quotidienne. Les ressources d’accompagnement à domicile pour les personnes atteintes de maladies neuro-évolutives insistent sur l’adaptation des pratiques professionnelles et sur une approche concrète centrée sur la vie réelle.
Le bilan cognitif peut préciser la mémoire, l’attention, les fonctions exécutives et la capacité d’apprentissage. Mais il ne suffit pas à lui seul. Une personne peut obtenir certains scores convenables dans un cadre calme tout en échouant chez elle dans des situations non structurées. C’est pourquoi l’évaluation fonctionnelle est essentielle : que fait réellement la personne dans son environnement habituel, sans guidage immédiat ? Une visite à domicile est souvent plus parlante qu’un entretien au cabinet. Elle permet d’observer l’organisation de la cuisine, le stockage des aliments, les traces d’oubli, la sécurité des équipements et l’adéquation entre les capacités du patient et les exigences du logement.
L’ergothérapeute peut être particulièrement utile. Son rôle est d’évaluer comment la personne réalise concrètement les tâches, quels sont les obstacles, quelles adaptations peuvent réduire le risque et quelles activités ne devraient plus être réalisées seule. Il peut proposer une suppression des plaques à gaz, l’installation de systèmes plus sûrs, la simplification des espaces de rangement, des repères visuels mieux pensés ou des routines plus robustes. Cependant, lorsque les oublis dangereux persistent malgré l’adaptation, l’aménagement du logement atteint ses limites.
L’observation au domicile vaut souvent plus qu’un long discours
Dans les situations Korsakoff, le domicile est un document clinique. Le contenu du frigo, l’état des plaques, les restes alimentaires, les traces d’eau, la vaisselle accumulée, l’organisation des courses, les produits ménagers ouverts, les repas disponibles, les denrées périmées, tout cela raconte le fonctionnement réel du patient. Une personne peut se montrer très convaincante à l’oral et pourtant vivre dans un environnement qui témoigne d’une désorganisation importante.
Il est souvent utile de regarder non pas si tout est parfait, mais si l’on retrouve un schéma répétitif. Un oubli isolé n’a pas la même signification qu’une cuisine où plusieurs casseroles ont déjà noirci, un réfrigérateur rempli de produits périmés, un évier qui déborde régulièrement, des aliments ouverts sans date et des robinets mal fermés. Ce faisceau de traces montre que les problèmes ne sont ni rares ni anecdotiques. Il objectivise le risque pour la famille comme pour les professionnels.
L’observation du domicile doit aussi tenir compte du niveau d’intervention des proches. Certains rangent juste avant le passage du médecin, jettent les produits impropres ou sécurisent la cuisine sans le dire, ce qui masque le niveau réel de dépendance. Pour bien évaluer la capacité à vivre seul, il faut connaître ce qui est fait par le patient lui-même, ce qui est fait avec aide et ce qui est fait à sa place. Sans cette distinction, on risque de conclure à tort que la vie solitaire reste possible.
Le rôle décisif de la conscience des troubles
La conscience des troubles change beaucoup la donne. Une personne qui sait qu’elle oublie peut accepter des solutions compensatoires : minuterie, arrêt de certaines tâches, repas livrés, vérification quotidienne, appel systématique à un proche. Une personne qui pense sincèrement ne rien oublier refusera plus volontiers les aides, enlèvera les dispositifs, se vexera des contrôles et reprendra des activités dangereuses. Dans le syndrome de Korsakoff, l’écart entre la réalité fonctionnelle et la perception que le patient en a peut être important.
Ce point est essentiel parce qu’un maintien à domicile sécurisé repose en partie sur la coopération du patient. Il ne suffit pas d’installer un cadre protecteur ; encore faut-il qu’il le respecte. Si le patient coupe la téléassistance, rallume une plaque neutralisée, sort acheter des denrées sans pouvoir en assurer la conservation, ou refuse l’aide ménagère, le dispositif perd en efficacité. Plus la conscience des troubles est faible, plus il faut privilégier des solutions passives, structurelles et moins dépendantes de l’adhésion quotidienne du patient.
Quand les rappels, listes et post-it ne suffisent plus
Les familles misent souvent d’abord sur des aides mnésiques simples : mots sur le frigo, affiche “ÉTEINDRE LA PLAQUE”, consignes à voix haute, routine fixe, appels téléphoniques. Ces outils ont leur intérêt, surtout en phase encore modérée ou lorsque le patient garde une certaine capacité d’apprentissage. Mais dans un syndrome de Korsakoff bien installé, ils peuvent devenir insuffisants. Le problème n’est pas seulement de se souvenir d’une consigne ; c’est aussi de la mobiliser au bon moment, dans la bonne situation, et de maintenir l’attention jusqu’à la fin de l’action.
Lorsqu’un patient continue d’oublier des tâches dangereuses malgré des rappels clairs, visibles et répétés, cela signifie souvent que la stratégie compensatoire n’est plus adaptée à son niveau de fonctionnement. Il faut alors éviter deux erreurs. La première consiste à multiplier encore les consignes, au risque de saturer l’environnement. La seconde consiste à culpabiliser la personne ou ses proches en disant qu’il faudrait “être plus vigilant”. En réalité, si la cognition ne permet plus l’intégration durable de la règle, l’enjeu devient environnemental et organisationnel.
Les actes de la vie quotidienne à examiner un par un
Pour savoir si vivre seul reste possible, il faut passer en revue les actes concrets de la journée. Le lever : se repère-t-il dans le temps ? Change-t-il de vêtements ? Se lave-t-il sans laisser couler l’eau ? La toilette : peut-il préparer ses affaires et refermer correctement le robinet ? Les repas : mange-t-il à heures régulières ? Prépare-t-il des aliments sûrs ? Jette-t-il les produits altérés ? La médication : oublie-t-il des prises ou les répète-t-il ? Le ménage : repère-t-il une salissure inhabituelle ? Les sorties : sait-il revenir chez lui ? Le soir : ferme-t-il la porte, coupe-t-il les appareils, se met-il en sécurité pour la nuit ?
Ce parcours détaillé permet souvent de mettre au jour des difficultés que l’entretien global ne montre pas. Une personne peut dire “je vais bien” mais, en pratique, ne plus savoir organiser une journée sûre du matin au soir. Or vivre seul suppose une continuité fonctionnelle. Il ne suffit pas d’être capable pendant vingt minutes ; il faut l’être sur l’ensemble de la journée, y compris quand la fatigue augmente, quand un imprévu survient ou quand aucune aide n’est présente.
L’alimentation est un excellent révélateur de l’autonomie réelle
L’exemple des aliments avariés est particulièrement parlant car il condense plusieurs dimensions cognitives. Pour gérer correctement l’alimentation, il faut faire les courses à bon rythme, repérer ce qu’on possède déjà, stocker correctement, se souvenir de l’ouverture d’un produit, contrôler l’état des denrées, respecter la chaîne du froid, préparer un repas, jeter les restes au bon moment et nettoyer les surfaces. Quand un patient conserve des aliments altérés ou les consomme, cela montre souvent qu’il ne maîtrise plus l’ensemble de cette chaîne.
Chez un patient Korsakoff, la cuisine peut devenir un terrain de vulnérabilité majeur. Il peut acheter en double, oublier un produit ouvert derrière d’autres aliments, croire qu’un reste est récent alors qu’il date de plusieurs jours, oublier qu’il a déjà mangé ou ne pas se souvenir d’avoir cuisiné. La présence répétée de nourriture avariée dans le domicile n’est pas qu’un problème d’ordre ménager ; c’est une alerte sur la capacité à maintenir une hygiène alimentaire minimale sans aide constante.
Le risque ne concerne pas seulement le patient
Un autre point souvent négligé est que le maintien à domicile d’un patient présentant des oublis dangereux n’engage pas seulement sa propre sécurité. Il peut aussi engager celle des voisins, du conjoint éventuel, des aidants de passage et, plus largement, la responsabilité de l’entourage s’il sait que des incidents graves se répètent sans adaptation. Une plaque oubliée en immeuble n’est pas un problème strictement individuel. Un dégât des eaux non repéré non plus. Cette dimension collective rend la décision plus sensible et impose une appréciation prudente.
Cela ne signifie pas qu’il faut décider dans la peur. Cela signifie qu’il faut reconnaître que certaines défaillances dépassent le registre du confort personnel. À partir du moment où le comportement du patient crée un risque pour autrui, l’argument “il veut rester chez lui” ne peut plus être le seul critère. Le respect de l’autonomie personnelle doit être mis en balance avec la prévention de dangers prévisibles.
Les solutions techniques ont une utilité réelle, mais elles ne règlent pas tout
Face à ces situations, les familles pensent souvent aux solutions techniques : plaques à arrêt automatique, suppression du gaz, robinets sécurisés, détecteurs de fumée connectés, téléassistance, alarmes, rappels sonores, livraison de repas, réfrigérateur simplifié. Ces mesures peuvent considérablement réduire le risque. Elles sont souvent pertinentes et devraient être étudiées rapidement. Elles ont l’avantage de compenser sans exiger en permanence une mémorisation active du patient.
Mais il faut garder une vision réaliste. Les aides techniques réduisent un risque ciblé ; elles ne recréent pas une autonomie globale. Remplacer le gaz par une plaque plus sûre n’empêche pas d’oublier un repas, de conserver de la nourriture impropre, d’omettre ses médicaments ou de laisser couler l’eau. De même, une téléassistance n’a d’efficacité que si le patient sait l’utiliser, la garde sur lui et comprend à quel moment déclencher l’alerte. Les dispositifs sont donc utiles, parfois indispensables, mais ils ne doivent pas servir à nier l’ampleur des difficultés.
À partir de quand la réponse devient clairement non
Il n’existe pas de seuil universel unique, mais certains éléments rendent la réponse beaucoup plus nette. Lorsqu’il existe des oublis répétés de dispositifs potentiellement dangereux, une incapacité à en prendre conscience, une absence d’apprentissage malgré les incidents, un domicile déjà marqué par ces oublis, et la nécessité de contrôles externes fréquents pour éviter un problème grave, alors vivre seul sans supervision suffisante n’est généralement plus adapté. Dans ce cas, le débat ne porte plus sur “peut-il vivre seul ?” mais sur “quel niveau d’accompagnement est désormais nécessaire ?”.
Si le patient oublie régulièrement ses plaques, laisse l’eau ouverte et conserve des aliments avariés, la probabilité qu’il puisse encore vivre seul de façon sûre est faible, sauf si le logement et l’organisation ont été profondément modifiés et si une présence ou une vérification quotidienne structurée compense réellement ces défaillances. En d’autres termes, la vie au domicile peut parfois être maintenue, mais pas forcément la vie seule. C’est une distinction fondamentale.
Comment annoncer cela à la famille sans brutalité
Dire à une famille qu’un proche ne peut probablement plus vivre seul est délicat. Beaucoup de proches oscillent entre culpabilité, espoir, fatigue et peur d’aller contre la volonté du patient. Il est donc utile d’employer un langage concret. Plutôt que de dire “il n’est plus autonome”, on peut dire : “Aujourd’hui, il n’est plus suffisamment fiable sur des tâches dangereuses comme la cuisson, l’eau et l’hygiène alimentaire. Tant qu’il reste seul longtemps, le risque est trop important.” Cette formulation est plus précise et moins stigmatisante.
Il peut aussi être utile de séparer les capacités conservées des actes non sécurisés. Par exemple : “Il peut encore participer à certaines routines, se déplacer, converser et faire quelques gestes simples. En revanche, il ne devrait plus gérer seul les plaques, l’eau, la conservation des aliments et certains aspects du quotidien.” Cette approche valorise ce qui reste possible tout en cadrant ce qui ne l’est plus sans aide.
Comment décider sans attendre l’accident de trop
Beaucoup de familles retardent la décision parce qu’aucune catastrophe majeure ne s’est encore produite. C’est humain. Pourtant, attendre un incendie, une intoxication alimentaire sévère ou un dégât des eaux massif n’est pas une stratégie raisonnable. En prévention, on agit sur la base d’un risque sérieux et répété, pas seulement après un drame. La présence d’oublis récurrents sur les plaques, l’eau et la nourriture suffit à justifier une action rapide.
Il est souvent pertinent de procéder en trois temps. D’abord, objectiver les incidents par écrit pendant quelques semaines : date, nature, gravité, réaction du patient, nécessité d’intervention d’un tiers. Ensuite, demander une évaluation professionnelle à domicile ou au moins une réévaluation médicale centrée sur l’autonomie fonctionnelle. Enfin, mettre en place immédiatement les sécurisations les plus urgentes, sans attendre le bilan complet. Ce triptyque permet d’éviter les décisions floues.
Les scénarios possibles entre vie seule et institution
Il faut sortir d’une vision binaire. Le premier scénario est le maintien au domicile avec aides renforcées. Il peut inclure repas sécurisés, ménage, contrôle du réfrigérateur, préparation des médicaments, passages quotidiens, téléassistance et suppression des tâches à risque. Le deuxième scénario est le maintien au domicile avec présence d’un proche plus fréquente ou cohabitation partielle. Le troisième scénario est l’habitat accompagné, lorsque le domicile ordinaire devient trop risqué malgré les aides. Le quatrième est l’entrée en structure adaptée si la sécurité ne peut plus être garantie autrement.
Le choix dépend du degré de trouble, du soutien disponible, de l’acceptation du patient, des ressources locales et de l’efficacité réelle des adaptations. Mais dans tous les cas, la décision doit partir du niveau de danger objectif. Si plusieurs oublis à risque persistent malgré les aménagements simples, la solution doit être intensifiée.
Ce qu’il ne faut pas faire
Il ne faut pas se fier à la seule parole du patient sur sa sécurité. Il ne faut pas non plus interpréter l’absence d’accident grave comme une preuve de capacité. Il ne faut pas confondre vie seule avec autonomie vraie. Il ne faut pas laisser la cuisine ou la salle de bain inchangées alors que des oublis dangereux sont déjà constatés. Il ne faut pas disperser les responsabilités entre plusieurs proches sans coordination claire. Enfin, il ne faut pas remettre la décision à plus tard simplement parce qu’elle est émotionnellement difficile.
Ce qu’il faut observer pendant deux à quatre semaines
Pour objectiver la situation, il est utile de tenir un relevé précis. Noter chaque incident lié au feu, à l’eau, aux denrées, aux médicaments, aux sorties, aux oublis de rendez-vous et à l’hygiène. Noter également qui l’a repéré, si le patient l’a reconnu, et si une aide extérieure a été nécessaire. Observer l’état du réfrigérateur, la présence de produits périmés, l’encombrement de la cuisine, les traces de brûlé, les robinets, les poubelles et le rangement des repas. Ce journal factuel est souvent décisif lors des échanges avec les professionnels et il aide la famille à sortir des impressions contradictoires.
La place du médecin traitant et des équipes d’accompagnement
Le médecin traitant a un rôle central pour coordonner l’évaluation, documenter les incidents, repérer les facteurs aggravants, orienter vers une évaluation neurocognitive ou gériatrique et mobiliser les ressources adaptées. Les services d’aide et de soins à domicile, les équipes spécialisées, les infirmiers et les travailleurs sociaux peuvent contribuer à apprécier la faisabilité concrète d’un maintien au domicile. L’accompagnement des personnes atteintes de maladies neuro-évolutives au domicile suppose précisément cette adaptation interprofessionnelle des pratiques.
Le rôle de la carence en thiamine et du contexte alcoolique dans l’histoire du trouble
Le syndrome de Wernicke-Korsakoff est classiquement associé à une carence en vitamine B1, souvent sur fond d’alcoolisation chronique, de dénutrition ou de troubles d’absorption. La phase de Wernicke est une urgence médicale, et lorsqu’elle n’est pas traitée suffisamment tôt, elle peut évoluer vers un syndrome de Korsakoff durable. Même lorsque la prise en charge nutritionnelle et vitaminique est assurée, les séquelles mnésiques et fonctionnelles peuvent persister. Cet élément est important pour les proches : l’amélioration médicale ne signifie pas forcément récupération complète de la capacité à vivre seul.
Dans certains cas, l’arrêt de l’alcool, l’amélioration nutritionnelle et la rééducation permettent des progrès. Mais ces progrès ne doivent pas être présumés. Ils doivent être observés dans le réel. Une famille peut vouloir croire qu’avec du temps, la personne “redeviendra comme avant”. Or le maintien à domicile se décide sur l’état fonctionnel actuel et sur sa stabilité, non sur un espoir non vérifié.
Pourquoi la famille doute souvent malgré des signes évidents
Le doute familial vient souvent de quatre sources. D’abord, le patient peut avoir de bons moments et tenir une conversation normale. Ensuite, les proches compensent beaucoup sans toujours s’en rendre compte. Puis, reconnaître que la vie seule n’est plus possible revient parfois à admettre un changement de vie douloureux. Enfin, il existe souvent une confusion entre le droit de choisir et la capacité réelle à assumer seul les conséquences de ce choix. Ces hésitations sont compréhensibles, mais elles ne doivent pas faire disparaître les faits.
L’un des moyens les plus efficaces pour dépasser le doute est de revenir au concret : incidents observés, fréquence, gravité, possibilités de correction, besoin d’intervention extérieure. Lorsque cette base factuelle est posée, la décision devient moins idéologique et plus protectrice.
Comment raisonner de façon juste et respectueuse
Un raisonnement juste ne consiste ni à infantiliser le patient ni à nier les dangers. Il consiste à reconnaître ce qu’il sait encore faire, à protéger ce qu’il ne sait plus faire de manière fiable et à chercher la solution la moins restrictive compatible avec la sécurité. C’est une logique d’ajustement, pas de sanction. Chez un patient Korsakoff, cet équilibre passe souvent par la réduction des tâches à risque, l’augmentation des sécurisations passives et la présence plus fréquente d’un tiers.
Dans le cas d’oublis réguliers concernant les plaques, l’eau et les aliments avariés, la réponse la plus honnête est généralement la suivante : le patient peut parfois encore vivre dans son logement, mais il ne paraît plus suffisamment sûr pour y vivre réellement seul sans encadrement renforcé et réévaluation formalisée. Cette formulation respecte la personne tout en nommant clairement le risque.
Grille pratique pour décider plus sereinement
Pour avancer, il peut être utile de se poser cinq questions simples. Y a-t-il des incidents à risque concret ? Sont-ils répétés ? Le patient les repère-t-il seul ? Les corrige-t-il sans aide ? Les mesures déjà mises en place suffisent-elles réellement ? Si l’une de ces réponses est négative sur des tâches comme la cuisson, l’eau ou l’alimentation, la prudence impose de considérer que la vie seule est compromise.
Repères d’aide à la décision pour la famille
| Situation observée | Ce que cela signifie concrètement | Niveau d’alerte | Réponse conseillée |
|---|---|---|---|
| Oubli ponctuel sans danger immédiat, corrigé seul rapidement | Fragilité possible mais sécurité encore partiellement préservée | Modéré | Surveiller, noter, demander un avis médical si d’autres signes apparaissent |
| Oubli répété des plaques, avec intervention d’un proche nécessaire | Risque d’incendie et perte de fiabilité sur une tâche critique | Très élevé | Sécuriser immédiatement la cuisine, demander une évaluation rapide, ne plus laisser la cuisson sans contrôle |
| Eau laissée ouverte à plusieurs reprises | Risque matériel, chute, désorganisation de la tâche jusqu’à sa fermeture | Élevé | Adapter la salle de bain et la cuisine, renforcer la présence ou les vérifications |
| Aliments avariés retrouvés régulièrement dans le réfrigérateur | Altération du jugement, de l’hygiène alimentaire et de la gestion du quotidien | Élevé | Revoir l’alimentation, organiser des passages réguliers, simplifier le stockage des denrées |
| Le patient nie les incidents ou ne s’en souvient pas | Mauvaise conscience des troubles, faible capacité à se protéger seul | Très élevé | Ne pas s’appuyer sur sa seule auto-évaluation, objectiver les faits et réorganiser l’aide |
| Les rappels, notes et consignes ne changent rien | Les compensations simples ne suffisent plus | Très élevé | Passer à des solutions structurelles et à un encadrement renforcé |
| Le domicile n’est sûr qu’avec appels, passages et vérifications quotidiens | La personne ne vit plus seule de façon autonome, elle tient grâce à un étayage externe | Très élevé | Clarifier officiellement le niveau d’aide nécessaire et envisager une solution plus contenante si besoin |
| Plusieurs domaines sont touchés en même temps : plaques, eau, nourriture, médicaments | Perte d’autonomie instrumentale globale | Critique | Réévaluation médico-sociale urgente et réduction du temps passé seul |
FAQ
Un patient Korsakoff peut-il paraître autonome alors qu’il ne l’est plus vraiment ?
Oui. C’est fréquent. Il peut parler normalement, se présenter correctement et réussir certains gestes simples, tout en étant en difficulté sur la mémoire récente, le suivi d’une action, l’anticipation et la correction des erreurs. C’est pourquoi l’apparence relationnelle ne suffit jamais à évaluer la capacité à vivre seul.
Le fait d’oublier les plaques une seule fois suffit-il à interdire la vie seule ?
Pas automatiquement, car il faut toujours replacer l’incident dans son contexte. En revanche, un oubli de plaque est d’emblée un signal sérieux. S’il se répète, s’il n’est pas repéré par le patient, ou s’il s’ajoute à d’autres oublis dangereux comme l’eau ou la nourriture avariée, la vie seule devient difficilement compatible avec la sécurité.
Pourquoi la conservation d’aliments avariés est-elle prise autant au sérieux ?
Parce qu’elle révèle souvent plus qu’un simple manque de rangement. Elle signale une difficulté à gérer les courses, la mémoire des dates, le tri, l’hygiène alimentaire, le jugement pratique et l’organisation du quotidien. Chez un patient atteint du syndrome de Korsakoff, c’est un bon révélateur du niveau d’autonomie instrumentale.
Les post-it et les rappels visuels suffisent-ils en général ?
Ils peuvent aider dans certaines situations, mais ils deviennent insuffisants lorsque les oublis dangereux persistent malgré leur présence. Si le patient ne mobilise pas la consigne au bon moment ou ne la retient pas durablement, il faut aller vers des sécurisations plus concrètes et vers plus de supervision.
Comment prouver aux professionnels que le maintien à domicile seul devient risqué ?
Le mieux est de tenir un relevé écrit des incidents : date, nature de l’oubli, gravité, qui l’a constaté, si le patient s’en est rendu compte seul, et ce qu’il a fallu faire pour sécuriser la situation. Les observations du domicile, notamment la cuisine et le réfrigérateur, sont aussi très parlantes.
Peut-on rester au domicile sans vivre totalement seul ?
Oui, et c’est souvent l’option la plus réaliste. Une personne peut parfois rester dans son logement avec aides renforcées, sécurisation de l’environnement, passages quotidiens, préparation des repas, gestion des médicaments et limitation des tâches à risque. Rester chez soi ne veut pas forcément dire rester sans accompagnement.
Qui doit évaluer la situation ?
L’idéal est une évaluation coordonnée associant médecin traitant, professionnels du domicile, éventuellement gériatre, neurologue, psychiatre selon le contexte, et si possible ergothérapeute. L’enjeu est de croiser le bilan cognitif, les capacités fonctionnelles et la réalité du logement.
Faut-il attendre un accident grave pour changer l’organisation ?
Non. En prévention, on agit lorsque le risque est sérieux, répété et crédible. Attendre un incendie, un dégât des eaux majeur ou une intoxication alimentaire n’est pas une stratégie prudente lorsque plusieurs oublis dangereux sont déjà connus.
Le patient a-t-il forcément perdu toute autonomie si l’on dit qu’il ne doit plus vivre seul ?
Non. Il peut conserver de nombreuses capacités et participer à la vie quotidienne. Dire qu’il ne doit plus vivre seul signifie surtout qu’il n’est plus suffisamment fiable sur certaines tâches critiques pour être laissé sans accompagnement approprié. C’est une nuance importante.
Dans la situation évoquée, quelle réponse paraît la plus prudente ?
Si un patient Korsakoff oublie régulièrement d’éteindre ses plaques, de fermer l’eau et de jeter les aliments avariés, la réponse la plus prudente est qu’il ne semble plus sûr de vivre seul sans encadrement renforcé, sécurisation immédiate du domicile et évaluation formalisée de ses capacités fonctionnelles.