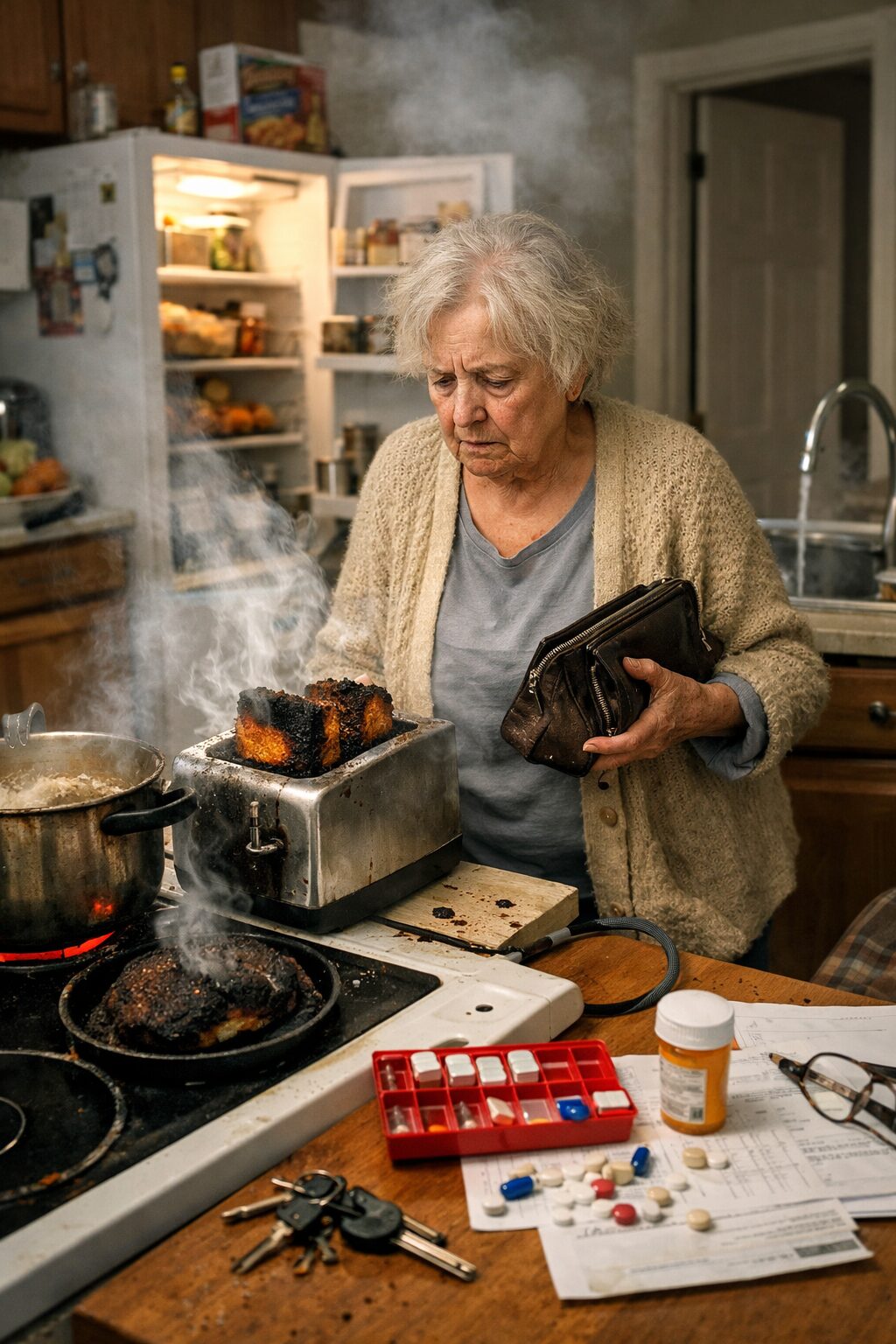Comprendre la confabulation active sans la confondre avec le mensonge
Lorsqu’un malade présente des troubles de la mémoire, son entourage est souvent dérouté par certaines affirmations qui semblent fausses, mais prononcées avec une assurance étonnante. Il peut raconter une visite qui n’a jamais eu lieu, expliquer qu’il a déjà mangé alors que le repas n’a pas été servi, ou fournir une raison très cohérente à l’absence d’un objet qu’il a simplement oublié avoir déplacé. À première vue, cette manière de parler peut ressembler à un mensonge, à une invention volontaire ou à une stratégie de manipulation. Pourtant, dans le cas de la confabulation active, le mécanisme est tout autre.
La confabulation active correspond à une production spontanée d’explications, de souvenirs ou de récits erronés, mais plausibles, par une personne qui cherche inconsciemment à combler une lacune mnésique. Le point essentiel est l’absence d’intention manipulatrice. La personne ne cherche pas à tromper, à nuire, à obtenir un avantage ou à cacher délibérément la vérité. Elle tente, sans le savoir, de rétablir une continuité mentale qui lui échappe. Son cerveau comble un vide pour maintenir un récit cohérent du réel.
Cette nuance change tout dans la façon d’observer, de comprendre et d’accompagner le malade. Si l’on interprète ces propos comme de la mauvaise foi, on risque d’entrer dans un rapport de confrontation, de jugement ou d’épuisement. Si l’on comprend qu’il s’agit d’un symptôme cognitif, on peut réagir avec davantage de précision, de calme et d’efficacité.
La confabulation active ne surgit pas dans n’importe quel contexte. Elle apparaît généralement lorsque les mécanismes de mémoire et de contrôle de la réalité sont altérés. La personne ne se rend pas compte qu’elle reconstruit. Elle ne distingue plus clairement le souvenir véridique, l’hypothèse probable, l’habitude ancienne, l’imagination et l’explication improvisée. Elle parle souvent avec conviction parce que, pour elle, ce qu’elle dit prend momentanément la forme d’une vérité psychiquement acceptable.
Le terme “active” est important. Il ne s’agit pas seulement d’une erreur passive ou d’un simple oubli. Il y a une production de contenu. Le malade ne dit pas seulement “je ne sais pas” ou “j’ai oublié”. Il fabrique une réponse. Cette fabrication n’est pas forcément fantaisiste. Au contraire, elle est souvent vraisemblable. C’est précisément ce qui la rend difficile à repérer. Plus le récit paraît plausible, plus l’entourage peut croire à une intention de tromperie.
Prenons un exemple simple. Une personne ayant un trouble neurocognitif ne retrouve plus son téléphone. Au lieu de dire qu’elle ne sait pas où il est, elle affirme : “Tu l’as pris tout à l’heure pour appeler le médecin.” L’explication semble crédible, surtout si l’interlocuteur téléphone effectivement souvent au médecin. Pourtant, cette affirmation peut être entièrement construite pour combler l’impossibilité de se souvenir du dernier emplacement du téléphone. La personne ne ment pas au sens moral du terme. Elle tente de restaurer du sens.
La difficulté pour les proches et les aidants vient du fait que cette construction peut être répétée, défendue, enrichie, et même adaptée si on la conteste. Plus on insiste, plus la personne peut produire de détails supplémentaires. Ce phénomène peut donner l’impression d’une stratégie argumentative. En réalité, il reflète parfois le besoin du cerveau de stabiliser une version du réel assez satisfaisante pour ne pas laisser un vide anxiogène.
Comprendre la confabulation active suppose donc de sortir d’une lecture uniquement morale du comportement. On ne se demande plus d’abord : “Pourquoi raconte-t-il n’importe quoi ?” ou “Pourquoi essaie-t-elle de nous faire croire cela ?” On se demande : “Quel trou de mémoire est en train d’être comblé ?”, “À quel moment la continuité du vécu s’est-elle rompue ?”, “Quelle fonction psychique remplit cette explication ?”
Ce changement de perspective est décisif. Il permet de mieux repérer les signes de confabulation active, de réduire les conflits et d’ajuster l’accompagnement. Car la vraie question n’est pas simplement de corriger une erreur factuelle. Elle est de comprendre comment le malade reconstruit le réel quand la mémoire ne peut plus le soutenir correctement.
Pourquoi un malade invente-t-il des explications plausibles sans vouloir tromper
Pour repérer une confabulation active, il faut d’abord comprendre pourquoi le cerveau en produit. Un malade ne confabule pas par caprice. Il ne décide pas consciemment d’inventer une histoire pour dérouter son entourage. Il répond, à sa manière, à une faille dans l’enregistrement, la conservation, l’accès ou la vérification de l’information.
La mémoire humaine n’est pas un simple enregistrement mécanique. Elle repose sur plusieurs systèmes : mémoire immédiate, mémoire de travail, mémoire épisodique, mémoire sémantique, mémoire procédurale, repérage temporel, liens contextuels et capacités de contrôle. Lorsque certains de ces systèmes sont altérés, le sujet peut garder une impression de continuité tout en ayant perdu des segments entiers du vécu. Ce vide n’est pas toujours perçu comme tel. Il est parfois ressenti comme une gêne, une tension, un décalage, mais non comme une absence claire. Le cerveau tente alors de réduire cette incohérence.
L’esprit humain supporte mal le vide explicatif. Quand quelque chose manque, il cherche naturellement à relier les éléments disponibles. Chez une personne dont les fonctions de contrôle sont intactes, cette recherche s’accompagne d’un doute : “Je ne suis pas sûr”, “Je crois que…”, “Attends, je confonds peut-être.” Chez une personne atteinte de certains troubles neurologiques ou neurocognitifs, ce filtre du doute peut être affaibli. Une hypothèse devient alors un souvenir apparent. Une probabilité prend la place d’un fait. Une habitude ancienne remplace un événement récent.
Cette production d’explications plausibles a souvent une fonction de cohérence interne. Le malade tente de rendre son expérience compréhensible. Si un trou de mémoire surgit sur la raison d’une présence, d’un déplacement, d’un objet manquant, d’un rendez-vous oublié ou d’une action non accomplie, il peut produire une explication compatible avec son univers mental habituel. Il ne s’agit pas d’un récit totalement absurde. La plausibilité vient précisément de l’ancrage dans des habitudes, des rôles connus, des peurs, des routines ou des fragments de souvenirs authentiques.
Par exemple, une personne âgée qui a longtemps géré la maison peut affirmer qu’elle est allée payer une facture le matin même, alors qu’elle n’est pas sortie. Pourquoi cette idée plutôt qu’une autre ? Parce qu’elle correspond à un rôle ancien, solidement inscrit dans son identité. Le cerveau puise dans les schémas familiers pour donner forme à ce qu’il ne peut plus restituer correctement. L’explication n’est pas choisie au hasard. Elle découle d’un matériau psychique disponible et crédible.
La confabulation active peut aussi répondre à un besoin de préserver la dignité. Lorsqu’une personne perçoit, même confusément, qu’elle oublie, elle peut être poussée à éviter le sentiment de vide, de dépendance ou d’incompétence. Sans calcul conscient, elle complète ce qu’elle ne retrouve pas. Là encore, il ne s’agit pas forcément de sauver les apparences devant les autres de manière volontaire. Il s’agit souvent d’éviter une expérience interne de désorganisation.
L’anxiété joue également un rôle. Plus le malade est soumis à des questions rapides, à des demandes de justification, à des contradictions répétées ou à un climat de tension, plus le besoin de produire une réponse peut augmenter. Lorsqu’on lui demande : “Mais enfin, qu’as-tu fait du dossier ?”, “Pourquoi dis-tu cela ?”, “Tu inventes, non ?”, on accentue la pression de cohérence. Si la mémoire ne peut pas fournir la réponse exacte, le cerveau en génère une qui paraît acceptable. Plus l’angoisse monte, plus la réponse risque d’être affirmée avec force.
Il existe aussi un lien entre confabulation et désorientation temporelle. Certains malades ne distinguent plus nettement ce qui s’est passé hier, il y a trois mois ou il y a dix ans. Des souvenirs anciens peuvent alors être mobilisés comme s’ils appartenaient au présent. Une explication plausible naît de ce mélange : un fait vrai, mais ancien, est utilisé pour expliquer une situation actuelle. Ce mécanisme peut donner des récits très convaincants, car ils reposent sur des éléments réellement vécus.
Ainsi, un malade peut dire : “Le médecin est passé ce matin” alors que la dernière visite remonte à la semaine précédente. L’événement n’est pas imaginaire au sens absolu ; il est déplacé dans le temps. L’explication reste plausible parce qu’elle s’appuie sur un souvenir authentique, simplement mal situé.
Un autre mécanisme fréquent concerne la confusion entre intention et action. Le malade a voulu faire quelque chose, il en a parlé, il s’en est représenté mentalement l’exécution, puis il en vient à croire que cela a réellement eu lieu. Cette confusion est particulièrement trompeuse pour l’entourage, car elle n’a pas le ton d’une pure invention. Elle ressemble à un souvenir sincère. Pourtant, le passage entre projet et réalisation n’a pas été correctement encodé.
Comprendre ces mécanismes aide à sortir de l’idée d’une invention arbitraire. Le malade n’invente pas “pour raconter n’importe quoi”. Il tente de soutenir un monde devenu discontinu. Le repérage de la confabulation active repose justement sur cette logique : plus l’explication semble combler proprement une faille, plus il faut envisager un mécanisme mnésique plutôt qu’une intention mensongère.
Les contextes cliniques dans lesquels la confabulation active peut apparaître
La confabulation active n’est pas attachée à une seule maladie. Elle peut se rencontrer dans plusieurs contextes neurologiques, neuropsychologiques ou psychiatriques, même si sa fréquence, sa forme et son intensité varient. Il est important de connaître ces contextes pour ne pas isoler le symptôme de son terrain clinique.
On l’observe notamment dans certains syndromes amnésiques, lorsque la mémoire épisodique est fortement altérée. Dans ces situations, la personne perd la capacité de restituer avec précision les événements récents, tout en conservant parfois une certaine aisance verbale, un contact relationnel relativement préservé et des connaissances anciennes encore accessibles. Cette dissociation favorise les récits de remplissage. Le langage fonctionne, mais la mémoire des faits vacille.
La confabulation peut également apparaître dans certaines démences ou troubles neurocognitifs majeurs, en particulier lorsque les atteintes touchent non seulement la mémoire, mais aussi les fonctions exécutives. Les fonctions exécutives interviennent dans le contrôle, la vérification, l’inhibition des réponses inexactes, l’actualisation des informations et le jugement de réalité. Quand elles sont altérées, la personne peut produire un récit erroné sans se corriger, ni percevoir son incohérence.
Dans certains tableaux frontaux, la production peut être plus spontanée, plus expansive, parfois plus riche en détails. Le malade peut répondre très vite, avec assurance, sans paraître éprouver le besoin de vérifier l’exactitude de ce qu’il dit. Ce n’est pas forcément la sévérité de l’oubli seul qui explique la confabulation, mais la combinaison entre déficit mnésique et difficulté à contrôler ou évaluer la validité des représentations produites.
Après certaines lésions cérébrales, traumatismes crâniens, accidents vasculaires ou atteintes encéphaliques, des épisodes de confabulation peuvent aussi être observés. Là encore, le phénomène dépend des zones touchées et de l’atteinte des circuits impliqués dans la mémoire, l’orientation et la surveillance de la réalité. Chez certains patients, la confabulation diminue avec le temps ; chez d’autres, elle persiste de manière plus durable.
Il faut également rappeler que toutes les erreurs de mémoire ne sont pas des confabulations. Un malade qui répond “je ne sais pas” ou qui se trompe sans construire de justification élaborée n’est pas nécessairement en train de confabuler. La spécificité de la confabulation active réside dans la production d’un contenu destiné à combler un manque, avec une certaine cohérence interne, souvent spontanée ou semi-spontanée.
Chez les personnes âgées, l’entourage peut avoir tendance à attribuer trop vite toute parole inexacte à la vieillesse, à la distraction ou à un “petit mensonge”. Or la qualité du récit importe beaucoup. Une simple confusion bénigne n’a pas la même structure qu’une confabulation active. De même, un trouble anxieux avec réponses approximatives n’équivaut pas à un phénomène confabulatoire, même si la frontière peut parfois sembler subtile.
Dans certains cas, la fatigue, l’environnement bruyant, les sollicitations multiples, l’hospitalisation, le stress ou un changement de repères aggravent la fréquence des productions confabulatoires. Le malade est davantage confronté à des questions auxquelles il ne peut plus répondre avec précision. L’instabilité du contexte favorise alors le remplissage. Il est donc essentiel d’observer non seulement la présence des récits erronés, mais aussi les circonstances dans lesquelles ils émergent.
Un proche peut remarquer que la personne confabule surtout le soir, après une journée chargée, lors des visites familiales nombreuses, ou lorsque plusieurs interlocuteurs lui demandent des comptes. À l’inverse, dans un cadre calme, prévisible et contenant, les mêmes phénomènes peuvent s’atténuer. Cela ne signifie pas que le trouble disparaît, mais que certaines conditions l’exacerbent.
Il faut aussi distinguer la confabulation active d’autres productions pathologiques du discours, comme le délire, l’affabulation stratégique, certaines fabulations liées à un trouble de personnalité ou les faux souvenirs induits par suggestion. La personne confabulante ne défend pas une croyance délirante structurée ; elle tente surtout de répondre à un vide de mémoire ou à une incohérence vécue. Le contenu peut paraître étrange, mais il reste souvent en lien direct avec une question concrète, un contexte immédiat ou une faille mnésique identifiable.
En pratique, le contexte clinique ne doit jamais être utilisé pour coller une étiquette simpliste. Le repérage utile consiste à croiser plusieurs éléments : la maladie connue, le type de déficit cognitif, la qualité des propos, le degré de conviction, la répétition, la plausibilité et l’absence de bénéfice recherché. C’est cette mise en relation qui permet d’identifier une confabulation active plutôt qu’un autre phénomène.
Les signes qui doivent faire penser à une confabulation active
Repérer une confabulation active demande une observation fine. Un seul propos erroné ne suffit pas. Ce qui compte, c’est un ensemble de caractéristiques qui, mises bout à bout, dessinent un profil particulier.
Le premier signe est la présence d’un récit ou d’une explication qui vient combler une information manquante. Le malade ne se contente pas d’oublier. Il fournit une réponse à la place du souvenir absent. Cette réponse apparaît souvent lorsque l’on pose une question sur un événement récent, une action accomplie, un objet déplacé, une visite, un appel, une prise de médicament ou un rendez-vous.
Le deuxième signe est la plausibilité du contenu. Contrairement à ce que l’on imagine parfois, la confabulation n’est pas toujours extravagante. Elle peut être banale, crédible, très proche du réel. C’est justement cette proximité qui la rend trompeuse. La personne ne dit pas forcément quelque chose d’absurde ; elle énonce quelque chose de possible, voire probable, mais faux dans le contexte précis.
Le troisième signe est la conviction subjective. Le malade parle souvent avec assurance. Il ne présente pas toujours d’hésitation, de doute ou de prudence. Il ne formule pas sa réponse comme une supposition, mais comme un fait. Cette certitude apparente peut irriter les proches, qui y voient de l’entêtement. Pourtant, cette conviction fait partie du phénomène. Elle ne prouve pas une intention de mentir.
Le quatrième signe est l’ancrage dans des habitudes, des souvenirs anciens ou des schémas de vie familiers. Beaucoup de confabulations actives recyclent du matériau connu : anciennes routines, responsabilités passées, gestes autrefois quotidiens, événements déjà survenus. Le récit semble “tenir debout” parce qu’il s’appuie sur quelque chose qui a existé, même si cela ne correspond plus à la situation présente.
Le cinquième signe est la variabilité en cas de reprise de la question. Si l’on repose la même question plus tard, la réponse peut changer. Non parce que la personne cherche à adapter volontairement son mensonge, mais parce que le vide mnésique est de nouveau comblé par une autre construction plausible. Cette instabilité est très évocatrice. Elle montre que le récit ne repose pas sur un souvenir stable, mais sur une production de remplacement.
Le sixième signe est la fragilité du lien temporel. Les confabulations impliquent souvent une confusion sur le moment où quelque chose s’est produit. Un événement réel mais ancien peut être présenté comme récent. Une intention passée peut être décrite comme réalisée. Une scène imaginaire peut être racontée comme vécue la veille. Lorsque le repérage chronologique est atteint, la reconstruction temporelle devient particulièrement difficile.
Le septième signe est l’absence de bénéfice clair. Dans le mensonge intentionnel, il existe souvent un objectif compréhensible : éviter une sanction, obtenir un avantage, manipuler un proche, préserver un secret, séduire, se protéger consciemment. Dans la confabulation active, ce bénéfice est absent ou très secondaire. Le malade ne semble pas mettre en place une stratégie cohérente pour tirer parti de sa version. Il cherche avant tout à maintenir une continuité explicative.
Le huitième signe est la survenue préférentielle dans les situations où la mémoire est sollicitée. Plus on demande des précisions sur le récent, le concret et l’ordinaire, plus la confabulation peut apparaître. En revanche, sur des sujets bien connus, très anciens ou non dépendants de la mémoire épisodique récente, la personne peut s’exprimer sans difficulté particulière.
Le neuvième signe est la difficulté à reconnaître l’erreur même face à une preuve douce. Si l’on montre calmement qu’aucun appel n’a été passé, qu’aucune visite n’a eu lieu, que le médicament n’a pas été pris, le malade peut ne pas intégrer l’information. Il peut maintenir son récit, le modifier légèrement ou en produire un autre. Cette faible correction par la réalité est un indice important.
Le dixième signe est l’absence de tonalité manipulatrice constante. Le malade ne joue pas forcément sur l’émotion, ne cherche pas systématiquement à retourner la situation à son avantage, ne calcule pas ses effets. Son récit peut être ferme, mais il n’a pas toujours la structure d’un mensonge relationnel. Il manque souvent la cohérence stratégique qu’on observe chez une personne qui trompe volontairement.
Un autre signe utile est le décalage entre la richesse verbale et la pauvreté de l’ancrage factuel. Le discours peut sembler détaillé, fluide, coloré, mais lorsqu’on cherche les repères vérifiables, ceux-ci se dissolvent. Les détails donnent une impression de vérité sans pour autant résister à l’examen concret.
Enfin, le contexte émotionnel du malade est parlant. Beaucoup de personnes confabulantes ne paraissent pas triomphantes, rusées ou satisfaites d’avoir convaincu. Elles semblent simplement alignées avec ce qu’elles disent. Certaines deviennent irritées lorsqu’on les contredit, non parce qu’elles ont été démasquées, mais parce que la contradiction ajoute une rupture supplémentaire à un monde déjà instable.
Repérer ces signes ne consiste pas à “piéger” le malade. Il s’agit plutôt d’identifier le fonctionnement sous-jacent pour adapter la réponse. Plus on comprend la logique de la confabulation active, moins on réagit sur un mode accusatoire, et plus on peut sécuriser la communication.
Comment distinguer une confabulation active d’un mensonge intentionnel
La confusion entre confabulation et mensonge est l’un des problèmes les plus fréquents dans l’accompagnement des personnes souffrant de troubles cognitifs. Les conséquences relationnelles peuvent être lourdes. Un proche convaincu d’être trompé peut se sentir trahi, épuisé, insulté ou manipulé. De son côté, le malade peut vivre des confrontations répétées sans comprendre pourquoi on l’accuse. Il est donc crucial de disposer de critères de distinction.
Le mensonge intentionnel suppose une conscience minimale de l’écart entre ce qui est vrai et ce qui est dit. Même si cette conscience peut varier, la personne sait, au moins partiellement, qu’elle ne rapporte pas fidèlement la réalité. Elle cherche en général un effet : éviter une conséquence, masquer une faute, obtenir un gain, contrôler la perception d’autrui. Il existe donc une finalité stratégique.
Dans la confabulation active, cette finalité stratégique n’est pas le moteur principal. La personne parle comme si elle restituait la réalité. Le récit vise davantage à remplir un vide qu’à influencer volontairement l’autre. Bien sûr, la frontière n’est pas toujours parfaitement pure. Un malade peut parfois confabuler dans un contexte où il craint d’être jugé, et cela peut donner un apparent avantage défensif. Mais le cœur du mécanisme reste mnésique et non machiavélique.
Un premier critère consiste à observer la relation du malade à sa propre parole. Le menteur intentionnel surveille souvent la cohérence externe de son récit, notamment si l’enjeu est important. Il ajuste, se protège, évite certains points, calcule les risques. La personne qui confabule peut au contraire produire des réponses avec spontanéité, sans réelle prudence, parfois même au détriment de sa propre crédibilité.
Un deuxième critère est la stabilité stratégique. Le mensonge volontaire, lorsqu’il sert un objectif, tend à rester relativement stable ou à se réorganiser autour d’un fil directeur cohérent. La confabulation active, elle, peut varier selon le moment, l’interlocuteur, la fatigue ou la manière dont la question est posée. Cette variabilité trahit l’absence de souvenir solide à l’origine du propos.
Un troisième critère concerne la qualité de l’erreur. Le mensonge intentionnel peut être inventé de toutes pièces, calibré pour produire un effet. La confabulation active, elle, mélange souvent des éléments vrais et faux, anciens et récents, imaginés et perçus. Le récit a une texture particulière : il ne vient pas d’une volonté de tromper brillante et maîtrisée, mais d’une reconstruction à partir de matériaux disponibles.
Un quatrième critère est la présence ou non d’un bénéfice tangible. Si la personne soutient une version fausse qui lui évite systématiquement une conséquence précise, il faut garder l’hypothèse d’une part intentionnelle. Mais lorsqu’elle produit des explications fausses même dans des situations où aucun gain n’est en jeu, la piste confabulatoire devient plus forte. Par exemple, affirmer avoir vu sa sœur le matin alors qu’aucune visite n’était prévue n’apporte pas d’avantage clair. C’est un remplissage, pas une stratégie.
Un cinquième critère est la réaction face à la contradiction. Le menteur volontaire peut manifester des signes de défense ciblée, de détour, de négociation. La personne confabulante peut, elle, se montrer perplexe, irritée, déstabilisée ou insister de façon sincère. Elle ne vit pas la contradiction comme la découverte d’une tromperie consciente, mais comme une attaque contre une réalité intérieure momentanément tenue pour vraie.
Un sixième critère réside dans le profil global du malade. En présence d’un diagnostic ou de signes de trouble neurocognitif, de désorientation, d’amnésie récente, de difficultés exécutives et de récits plausibles répétés, il devient beaucoup plus raisonnable d’envisager une confabulation qu’un mensonge calculé. Le comportement doit être compris dans son ensemble et non isolé moralement.
Un septième critère consiste à noter si la personne reconnaît parfois son incertitude dans d’autres contextes. Certains malades peuvent dire “je ne sais plus” sur certains sujets, mais confabuler sur d’autres. Cela ne les transforme pas en menteurs lorsqu’ils inventent une réponse. Cela montre simplement que l’accès au doute et à l’aveu d’oubli n’est pas constant. Selon la pression, le thème, l’émotion ou le niveau de fatigue, le cerveau peut soit accepter le manque, soit le combler.
Il faut toutefois rester prudent : un trouble cognitif n’empêche pas toute conduite intentionnelle. Un malade peut aussi dissimuler, nier ou minimiser certaines choses. La bonne attitude n’est donc pas de considérer automatiquement toute inexactitude comme une confabulation. Il faut analyser les motifs, la répétition, le contexte et la structure du discours.
Le point le plus utile, en pratique, est de se demander : la personne semble-t-elle protéger consciemment un intérêt, ou tente-t-elle inconsciemment de rétablir une cohérence ? Cette question n’offre pas toujours une réponse immédiate, mais elle oriente l’observation. Lorsqu’on repère que la version donnée sert surtout à combler un trou de mémoire et qu’elle s’inscrit dans un tableau cognitif altéré, la distinction avec le mensonge devient beaucoup plus nette.
Le rôle de la mémoire, du contrôle de la réalité et des fonctions exécutives
Pour comprendre la confabulation active avec précision, il faut dépasser l’idée d’un simple “oubli”. Ce phénomène implique plusieurs dimensions cognitives qui travaillent normalement ensemble : la mémoire des événements, la capacité à dater, la reconnaissance du contexte, l’évaluation de la source d’une information, l’inhibition des réponses erronées et le contrôle de la réalité.
La mémoire des événements personnels, ou mémoire épisodique, permet de se souvenir de ce que l’on a fait, vu, entendu ou vécu dans une situation donnée. Elle encode non seulement le contenu, mais aussi le contexte : où, quand, avec qui, dans quel ordre. Lorsque cette mémoire est altérée, il reste parfois des fragments sans organisation fiable. Le malade se souvient d’un détail sans son moment, d’une intention sans sa réalisation, d’une émotion sans la scène complète.
À cela s’ajoute la mémoire de la source. Savoir quelque chose ne suffit pas ; il faut aussi savoir d’où vient cette information. Est-ce un souvenir vécu ? Une conversation entendue ? Une habitude générale ? Une pensée personnelle ? Un rêve ? Une scène imaginée ? Un projet évoqué ? Si le contrôle de la source est affaibli, la personne peut attribuer à l’expérience directe ce qui relève en réalité d’une autre origine mentale.
Par exemple, avoir pensé appeler quelqu’un peut être transformé en souvenir d’avoir effectivement passé l’appel. Avoir entendu parler d’une visite peut être réinterprété comme l’avoir reçue. Avoir vu une photo ancienne peut réactiver un souvenir qui se recolle au présent. Cette confusion des sources est l’un des moteurs les plus puissants de la confabulation.
Les fonctions exécutives jouent ensuite un rôle de filtre. Elles permettent de vérifier, comparer, suspendre une réponse trop rapide, détecter une incohérence, mettre en balance plusieurs hypothèses, corriger une erreur. Quand ces fonctions sont affaiblies, la première explication venue peut être acceptée sans examen critique. Le cerveau produit, puis valide trop vite sa propre production.
Cette faiblesse du contrôle exécutif explique pourquoi certaines confabulations sont si spontanées. Le malade ne semble pas chercher longtemps. Il répond immédiatement, souvent avec fluidité. L’interlocuteur peut croire qu’une telle aisance prouve l’authenticité du souvenir. En réalité, elle peut refléter l’absence de frein cognitif.
Le contrôle de la réalité correspond à la capacité de distinguer ce qui appartient au monde externe réellement vécu de ce qui vient de représentations internes : pensée, imagination, souvenir ancien, supposition, désir, crainte. Lorsqu’il fonctionne bien, il permet une sorte de tri silencieux. Lorsqu’il est défaillant, la frontière s’estompe. La personne peut alors présenter comme réel quelque chose qui n’a pas été effectivement vécu dans l’ici et maintenant.
L’orientation temporelle est également essentielle. Beaucoup de malades gardent des souvenirs anciens assez vivaces, mais perdent leur ancrage temporel. Une scène de l’année passée peut être vécue comme proche. Un travail exercé il y a vingt ans peut encore structurer l’identité au présent. Une responsabilité familiale autrefois quotidienne peut continuer à fournir des explications prêtes à l’emploi. Le passé vient alors remplir le présent.
La confabulation active peut donc être comprise comme le produit d’une chaîne de défaillances partielles. D’abord, un manque mnésique survient. Ensuite, une représentation plausible est activée à partir d’habitudes, de souvenirs anciens ou d’associations disponibles. Enfin, le système chargé de douter, de dater, de vérifier la source et de confronter à la réalité n’exerce plus pleinement son rôle. La réponse est alors énoncée comme vraie.
Ce modèle aide beaucoup les proches. Il montre que la personne n’invente pas ex nihilo. Elle reconstruit à partir de matériaux accessibles. Et si cette reconstruction n’est pas freinée, elle s’impose comme une évidence subjective.
Cela explique aussi pourquoi la correction frontale fonctionne mal. Dire sèchement “c’est faux” ne répare ni le trou de mémoire, ni la défaillance du contrôle de la réalité. Au contraire, cela peut accroître la tension et pousser le cerveau à défendre davantage sa construction. Pour intervenir utilement, il faut comprendre que l’erreur n’est pas seulement informationnelle ; elle est enracinée dans un mode de traitement altéré.
Enfin, cette lecture neuropsychologique évite les jugements moraux inutiles. Elle ne nie pas la complexité de la relation, ni la fatigue des aidants, mais elle rappelle que la confabulation active est avant tout le symptôme d’un cerveau qui tente de produire de la continuité malgré des pertes de repères.
Les situations du quotidien où la confabulation active est la plus visible
Dans la vie quotidienne, la confabulation active ne se manifeste pas forcément sous la forme de grands récits spectaculaires. Elle apparaît souvent dans de petites scènes répétées, banales, mais déstabilisantes. C’est dans ces situations ordinaires que l’entourage peut apprendre à la repérer le plus efficacement.
La prise de médicaments est un terrain classique. Le malade affirme avoir pris son traitement alors que le pilulier montre l’inverse. Ce type de réponse est souvent donné avec aplomb. Si on lui demande quand il l’a pris, il peut préciser : “Après le café” ou “Quand tu étais dans la cuisine.” L’explication semble parfaitement cohérente. Pourtant, elle vient parfois remplacer l’absence de souvenir réel du geste. La routine ancienne de prise médicamenteuse sert de support à une reconstruction.
Les repas offrent aussi de nombreux exemples. Une personne peut soutenir qu’elle a déjà déjeuné, qu’on ne lui a rien servi, ou qu’un proche lui a apporté son assiette plus tôt. Là encore, la plausibilité du scénario crée de la confusion. Le malade peut mélanger un repas précédent, une collation, une habitude ancienne ou une intention exprimée. Le trou de mémoire sur ce qui vient de se passer est recouvert par une version acceptable.
Les objets égarés constituent un autre domaine fréquent. Clés, lunettes, portefeuille, téléphone, dossier administratif, linge rangé au mauvais endroit : à chaque disparition correspond parfois une explication immédiate. “Tu l’as pris”, “Je l’ai mis dans le sac pour demain”, “Le médecin l’a emporté”, “La voisine me l’a rendu hier.” Ces affirmations peuvent entraîner des conflits inutiles si l’on oublie qu’elles peuvent relever d’une confabulation active.
Les visites et appels téléphoniques sont particulièrement révélateurs. Le malade peut affirmer avoir parlé à un enfant, vu un voisin, reçu l’infirmière ou appelé le pharmacien. Ces événements sont souvent crédibles parce qu’ils pourraient tout à fait avoir lieu. De plus, il arrive qu’ils aient déjà eu lieu dans un passé proche. Le cerveau puise dans cette familiarité pour fabriquer une continuité.
La gestion des tâches domestiques fournit également un terrain riche. Une personne peut déclarer avoir fermé la porte, sorti les papiers, payé la facture, arrosé les plantes, nourri le chat, pris un rendez-vous ou rangé un document. Le problème n’est pas seulement qu’elle se trompe, mais qu’elle soutient son affirmation avec la force d’un souvenir alors qu’il s’agit parfois d’une simple habitude ou d’un projet mentalement simulé.
Les déplacements sont une autre source d’observation importante. Certains malades racontent être allés au marché, à la banque, chez le médecin ou dans une autre pièce, alors qu’ils n’ont pas quitté leur fauteuil ou leur chambre. Ce type de propos peut faire peur à l’entourage, qui imagine une errance ou un épisode passé inaperçu. Parfois, il s’agit d’une scène ancienne, d’un désir, d’un souvenir reconstruit, ou d’une intention devenue pseudo-souvenir.
Les échanges familiaux et les décisions prises “ensemble” peuvent aussi être confabulés. Le malade affirme qu’un choix a été discuté, qu’un accord a été donné, qu’un projet a été validé. Dans le cadre d’un trouble de mémoire, cela ne signifie pas forcément qu’il manipule la famille. Il peut remplir les blancs d’une conversation mal retenue en la réorganisant selon ce qui lui paraît logique.
Les soins personnels ne sont pas épargnés. “Je me suis lavé”, “J’ai changé de vêtements”, “Je me suis reposé”, “J’ai déjà vu le kiné.” Là encore, une habitude, une représentation de soi autonome ou une intention de faire le geste peut se transformer en certitude. Plus le comportement renvoie à une routine identitaire forte, plus la confabulation peut paraître naturelle.
L’argent et les papiers peuvent générer des tensions particulières. Une personne qui ne retrouve plus un document peut affirmer l’avoir remis à telle personne, l’avoir classé à tel endroit ou l’avoir signé la veille. Comme l’enjeu matériel est plus élevé, les proches sont davantage tentés d’interpréter ces propos comme des dissimulations. Pourtant, le mécanisme confabulatoire est possible ici aussi.
Le repérage dans le temps quotidien offre des indices majeurs. Si une personne parle d’une activité du matin comme ayant eu lieu hier, ou inverse plusieurs journées tout en donnant des justifications fluides, il faut penser à une désorganisation temporelle accompagnée de reconstruction. La plausibilité ne protège pas de l’erreur ; au contraire, elle la masque.
Observer ces situations permet d’identifier une constante : la confabulation active surgit surtout quand un vide de mémoire doit être comblé dans une scène concrète du quotidien. Plus l’environnement exige de la précision sur des actions récentes, plus le phénomène est visible. Le repérage passe donc par une attention aux détails ordinaires, et non seulement aux propos spectaculaires.
Les erreurs d’interprétation les plus fréquentes chez les proches et les aidants
L’une des difficultés majeures dans le repérage de la confabulation active tient aux erreurs d’interprétation qu’elle provoque. Ces erreurs sont humaines. Elles naissent de la fatigue, de l’incompréhension, de la répétition, parfois aussi de blessures relationnelles antérieures. Mais si elles ne sont pas corrigées, elles aggravent la situation pour tout le monde.
La première erreur est d’assimiler immédiatement toute parole fausse à un mensonge. Ce réflexe est particulièrement fort lorsque le récit paraît détaillé et assuré. On se dit que quelqu’un qui parle avec autant de précision sait forcément qu’il invente. Or c’est précisément ce qui trompe dans la confabulation active : la forme peut imiter la sincérité d’un souvenir vécu.
La deuxième erreur consiste à moraliser le symptôme. Les proches disent alors : “Il me raconte n’importe quoi”, “Elle joue la comédie”, “Il sait très bien ce qu’il fait”, “Elle nous manipule.” Ce type de lecture transforme un trouble cognitif en faute de caractère. Le climat relationnel se dégrade et la personne malade est abordée sur un mode accusatoire.
La troisième erreur est de croire que la contradiction ferme et répétée va “faire revenir à la réalité”. Beaucoup d’aidants pensent qu’en prouvant point par point l’erreur du malade, ils vont l’obliger à reconnaître les faits. En réalité, cette stratégie échoue souvent. Le malade ne dispose pas des outils cognitifs suffisants pour intégrer la correction comme le ferait une personne sans trouble de mémoire. Il peut se sentir attaqué, humilié ou déstabilisé, puis produire une nouvelle confabulation.
La quatrième erreur est de prendre personnellement certaines affirmations. Lorsqu’un malade dit à un proche : “Tu as déplacé mes affaires”, “Tu ne m’as pas donné mon repas”, “Tu m’as déjà expliqué cela”, l’entourage peut le vivre comme une accusation injuste. Dans certains cas, cette accusation est effectivement très difficile à entendre. Mais avant d’y répondre sur un plan affectif, il faut se demander si elle ne vient pas combler un vide mnésique. L’erreur n’annule pas la souffrance qu’elle provoque, mais elle change sa signification.
La cinquième erreur est de tester constamment le malade pour vérifier s’il “fait exprès”. Certains proches posent la même question plusieurs fois, changent les versions, tendent des pièges, espèrent débusquer une incohérence qui prouverait la mauvaise foi. Cette attitude peut augmenter l’angoisse, déclencher davantage de confabulations et abîmer la relation. Le repérage clinique n’est pas un interrogatoire.
La sixième erreur est de négliger le contexte émotionnel. On oublie que le malade peut se sentir perdu, pressé, honteux ou menacé. Plus on le met en difficulté devant son incapacité à se souvenir, plus il risque de produire une réponse de remplissage. Le comportement de l’entourage n’est pas la cause du trouble, mais il peut en influencer l’expression.
La septième erreur est de vouloir à tout prix obtenir une exactitude factuelle dans des situations où elle n’est pas indispensable. Si le malade affirme avoir déjà fermé un placard qui l’est encore ouvert, l’enjeu est parfois simplement de le fermer, non de remporter une bataille de vérité. En revanche, pour un médicament, une porte d’entrée ou une question financière, la vérification concrète reste nécessaire. L’erreur est donc double : soit on se bat pour tout, soit on renonce à vérifier ce qui compte vraiment.
La huitième erreur consiste à croire qu’un malade qui confabule sur certains sujets ne peut pas être lucide sur d’autres. Or les capacités sont souvent inégales. Une personne peut être précise sur ses souvenirs anciens, sur certaines habitudes, sur des émotions présentes, et confabuler sur des faits récents. Cette inégalité trouble l’entourage, qui en conclut parfois : “Puisqu’il est clair sur ça, il ment sur le reste.” Ce raisonnement est trompeur.
La neuvième erreur est de négliger la variabilité. Beaucoup de proches veulent une explication fixe : soit le malade ment, soit il ne ment jamais. Mais la réalité clinique est plus complexe. La confabulation peut alterner avec des moments de doute, des aveux d’oubli, des approximations simples ou même des dénis plus défensifs. Le repérage exige de supporter cette complexité sans basculer trop vite dans une interprétation globale.
La dixième erreur est de se fier uniquement à l’apparence affective du malade. Certains pensent que s’il ne paraît pas gêné, c’est qu’il est coupable. Or l’absence de gêne peut venir d’un défaut d’insight, c’est-à-dire d’une difficulté à percevoir son trouble. À l’inverse, un malade très anxieux peut confabuler tout en semblant honteux. L’émotion visible ne suffit pas à trancher.
La onzième erreur est de sous-estimer l’usure des aidants. Quand on vit quotidiennement avec des versions fausses, des explications contradictoires et des accusations involontaires, on s’épuise. Cet épuisement conduit parfois à interpréter chaque parole comme une attaque. Reconnaître cette fatigue est essentiel, car elle influence la perception du symptôme.
La douzième erreur est de croire qu’expliquer une fois le mécanisme suffira à faire disparaître les tensions familiales. Même lorsqu’on sait intellectuellement ce qu’est une confabulation active, il reste émotionnellement difficile d’entendre un proche affirmer des choses fausses avec conviction. Le repérage doit donc s’accompagner d’un travail d’ajustement relationnel, pas seulement d’une compréhension théorique.
En évitant ces erreurs, les proches gagnent en finesse d’observation. Ils cessent de se demander seulement si le malade “dit vrai” et commencent à repérer comment, quand et pourquoi il reconstruit. Ce déplacement change profondément la qualité de l’accompagnement.
Les indices verbaux et comportementaux à observer pendant un échange
Pour identifier une confabulation active en situation réelle, il est utile de prêter attention à certains indices verbaux et comportementaux. Pris isolément, ils ne suffisent pas toujours. Pris ensemble, ils orientent fortement l’analyse.
Sur le plan verbal, un indice fréquent est la réponse immédiate à une question portant sur un souvenir récent. Là où une personne consciente de son oubli pourrait marquer une hésitation, dire “attends”, “je ne sais plus très bien” ou “je vais réfléchir”, le malade confabulant répond parfois sans délai. Cette rapidité est trompeuse, car elle donne une impression de certitude alors qu’elle peut refléter une génération spontanée de contenu.
Un autre indice est l’utilisation de formulations affirmatives, catégoriques, peu nuancées. La personne dit : “Oui, je l’ai fait”, “Tu me l’as dit”, “Le médecin est venu”, “J’ai rangé ça dans l’armoire.” Elle ne parle pas sur le mode du possible, mais du certain. Cette certitude subjective est un marqueur important, surtout lorsqu’elle se répète sur des faits ensuite contredits par les éléments concrets.
La cohérence apparente du récit constitue un troisième indice. La réponse ne paraît pas désorganisée. Elle s’insère dans le quotidien, mobilise des habitudes, des noms connus, des lieux habituels, des enchaînements vraisemblables. Plus un récit semble ordinaire, plus il peut passer inaperçu. C’est pourquoi le repérage demande une écoute active.
Un quatrième indice est la présence de détails d’habillage plutôt que de détails ancrés. Le malade peut ajouter des éléments qui donnent du relief au récit, mais sans fournir de repères vraiment vérifiables ou stables. Les détails servent alors davantage à rendre l’histoire crédible qu’à témoigner d’un souvenir précis.
Un cinquième indice est l’évolution du discours en cas de relance. Si l’on repose la question avec douceur, on peut observer un glissement : certains détails changent, une autre explication apparaît, un nouvel enchaînement est proposé. La personne ne semble pas gênée par ces variations. Cela suggère que le récit est reconstruit au fur et à mesure, et non rappelé depuis une trace mnésique stable.
Un sixième indice est la reprise de schémas anciens. Le malade parle au présent d’activités, responsabilités ou habitudes qui n’ont plus cours, comme si elles expliquaient naturellement la situation actuelle. Cette réactivation d’anciens scripts de vie doit faire penser à une reconstruction fondée sur des repères identitaires persistants.
Sur le plan comportemental, il est utile d’observer le regard, la posture, le ton et la réaction émotionnelle. Une personne qui confabule ne présente pas forcément les mêmes signes qu’une personne qui ment volontairement. Elle peut paraître tranquille, simplement engagée dans son récit. Elle peut aussi s’irriter rapidement, non parce qu’elle est démasquée, mais parce qu’elle se sent contredite dans une réalité qu’elle tient sincèrement pour vraie.
Le comportement face aux preuves est très instructif. Si l’on montre calmement le pilulier intact, l’absence d’appel sur le téléphone ou le document non signé, le malade peut ne pas réviser sa position. Il peut détourner, reformuler, proposer une autre explication. Cette difficulté à intégrer la preuve concrète est typique d’un trouble du contrôle de la réalité et non d’un simple échange d’arguments.
La répétition est un autre indicateur. Une personne qui confabule peut fournir plusieurs fois, sur plusieurs jours, des versions plausibles d’événements non survenus. Le phénomène n’est pas forcément identique à chaque fois, mais la tendance à remplir les trous réapparaît. Cette régularité dans le mécanisme est souvent plus parlante que le contenu de tel ou tel récit pris séparément.
L’influence du contexte mérite aussi d’être observée. Certains malades confabulent davantage lorsqu’ils sont pressés, réveillés brutalement, interrogés devant plusieurs personnes, changés d’environnement ou soumis à des questions trop précises. À l’inverse, un échange calme et simple peut réduire la production. Ce contraste aide beaucoup au repérage.
Enfin, un indice majeur réside dans le décalage entre l’intensité de l’affirmation et la fragilité de l’assise mnésique globale. Une personne très oublieuse sur de nombreux éléments récents, mais extrêmement affirmative sur un fait précis qu’elle ne peut pas documenter autrement que par son propre dire, doit faire penser à une confabulation possible.
Observer ces indices ne signifie pas analyser froidement chaque parole comme un expert. Il s’agit plutôt d’apprendre à reconnaître une forme de discours : plausible, assuré, comblant un manque, variable, peu corrigé par la réalité, ancré dans des habitudes ou des souvenirs anciens, sans bénéfice clairement recherché.
Pourquoi la plausibilité du récit rend le repérage si difficile
La plupart des proches imaginent, au départ, qu’un trouble de mémoire se manifestera par des oublis nets, des blancs, des erreurs grossières ou des réponses absurdes. Ils pensent qu’ils sauront facilement repérer quand la personne “n’a plus sa mémoire”. Or la confabulation active déjoue cette attente parce qu’elle prend la forme d’un récit crédible.
La plausibilité est le cœur du problème. Si le malade disait des choses manifestement impossibles, l’entourage penserait rapidement à un trouble cognitif sévère, à une désorientation majeure ou à un phénomène psychotique. Mais lorsqu’il affirme avoir rangé un dossier dans le buffet, parlé au voisin, fermé une fenêtre, pris son médicament ou reçu un appel, tout cela paraît vraisemblable. La scène pourrait avoir eu lieu. Rien, dans le contenu brut, ne la disqualifie immédiatement.
Cette vraisemblance est alimentée par le fait que la confabulation puise dans le quotidien réel. Le cerveau ne crée pas toujours une histoire originale. Il assemble des éléments familiers : habitudes de vie, lieux connus, personnes régulières, gestes routiniers, souvenirs anciens encore vivaces. C’est ce qui donne au récit sa texture de vérité. On ne se trouve pas face à une fiction déconnectée, mais face à une réalité recomposée.
La plausibilité est renforcée par le style de parole. Beaucoup de malades confabulants parlent de manière fluide, sans rupture apparente, avec un ton adapté à la scène. La confiance qu’ils semblent avoir dans ce qu’ils disent contamine l’écoute. L’interlocuteur, surtout s’il est fatigué ou distrait, prend l’information au sérieux. Il ne doute que plus tard, lorsqu’un élément concret contredit le récit.
Il arrive aussi que la confabulation comporte des fragments exacts. Par exemple, le malade dit avoir parlé à sa fille ce matin. En réalité, il a bien parlé à sa fille, mais hier. Ou il a entendu quelqu’un annoncer son appel sans que celui-ci ait eu lieu. Ou il pensait l’appeler. Ces noyaux de vérité rendent le récit encore plus difficile à démonter. L’entourage peut lui-même douter de ses propres souvenirs.
Le repérage est également compliqué par le fait que la plausibilité varie selon ce que l’on sait de la vie passée du malade. Une personne qui a toujours géré les tâches domestiques produira des explications très convaincantes sur les courses, les papiers, les repas, les objets rangés. Une ancienne secrétaire parlera avec aisance de documents classés et d’appels passés. Un ancien commerçant pourra évoquer des rendez-vous ou des paiements avec une grande crédibilité. Le passé fournit la matière de récits qui “sonnent juste”.
La relation antérieure entre le malade et ses proches joue aussi un rôle. Si la personne a toujours été organisée, fiable, précise, il est très difficile pour l’entourage d’accepter que des affirmations nettes puissent venir d’une reconstruction erronée. À l’inverse, si la personne a eu par le passé des traits de caractère compliqués, l’entourage risque plus facilement de voir dans la confabulation la continuité d’une tendance à arranger la vérité. Dans les deux cas, le passé relationnel brouille l’analyse.
La plausibilité agit également sur les professionnels. Un soignant pressé, un médecin qui n’a qu’un court entretien, un aidant professionnel qui ne connaît pas encore bien le patient peuvent être trompés par un récit cohérent. C’est pourquoi l’observation dans la durée et le croisement des informations sont si importants.
Un autre facteur de difficulté tient au fait que la plausibilité empêche parfois le malade lui-même de percevoir l’erreur. Plus la version reconstruite épouse une logique connue, moins elle lui paraît douteuse. Il ne vit pas une absurdité flagrante, mais une continuité acceptable. C’est pourquoi la contradiction externe le surprend réellement.
Enfin, la plausibilité crée des conflits familiaux parce qu’elle déplace la charge du doute. Le proche se dit : “Ce qu’il raconte pourrait être vrai, mais je suis presque sûr que non.” Cette incertitude permanente est usante. Elle pousse parfois à vérifier sans cesse, à s’énerver, à tenir des comptes, à noter les faits. Le repérage de la confabulation active doit justement aider à sortir de cette guerre de la plausibilité.
Comprendre que la vraisemblance n’exclut pas le symptôme est essentiel. Dans la confabulation active, ce n’est pas l’absurdité qui alerte, mais la fonction du récit : combler un manque en produisant une continuité crédible.
Quelle attitude adopter pour vérifier sans humilier ni piéger
Une fois que l’on soupçonne une confabulation active, une question pratique se pose immédiatement : comment vérifier les faits sans mettre le malade en échec, sans le blesser et sans transformer chaque échange en enquête ? Cette question est centrale, car le repérage n’a d’utilité que s’il améliore la relation et la sécurité.
La première règle consiste à privilégier la vérification concrète plutôt que le débat verbal. Si la question porte sur la prise d’un médicament, il est plus utile de regarder le pilulier que de demander cinq fois “Tu es sûr ?” Si elle concerne un document rangé, on cherche calmement avec la personne ou on vérifie l’endroit habituel. Si elle concerne un appel passé, on consulte le téléphone. La réalité matérielle apaise souvent mieux que la confrontation directe.
La deuxième règle est de réduire les questions pièges. Poser la même question plusieurs fois pour tester la cohérence n’aide généralement pas. Cela augmente la pression, favorise la reconstruction et détériore la confiance. Il vaut mieux poser une question simple, recueillir la réponse, puis vérifier par d’autres moyens si l’enjeu est important.
La troisième règle est d’utiliser des formulations neutres. Au lieu de dire “Tu racontes encore n’importe quoi” ou “Ce n’est pas vrai du tout”, on peut dire : “Je vais vérifier pour être sûr”, “On va regarder ensemble”, “Je préfère contrôler”, “Je ne retrouve pas la même chose, on cherche.” Cette manière de parler évite l’affrontement identitaire.
La quatrième règle est de ne pas exiger une justification détaillée lorsque cela n’est pas nécessaire. Plus on demande : “Et ensuite ? Et après ? Et tu l’as posé où ? Et à quelle heure ?”, plus on pousse le malade à produire de nouveaux éléments susceptibles d’être confabulés. Si l’objectif est pratique, mieux vaut aller directement à la vérification utile.
La cinquième règle est de distinguer les situations à faible enjeu des situations à fort enjeu. Si le malade affirme avoir déjà plié une serviette alors que cela n’a pas été fait, il n’est pas toujours nécessaire de corriger longuement. En revanche, pour un traitement, une sortie non sécurisée, un paiement, une cuisson, un rendez-vous médical ou une clé disparue, la vérification doit être rigoureuse. Cette hiérarchisation évite l’épuisement.
La sixième règle consiste à offrir une porte de sortie honorable. Lorsqu’un élément concret montre que la version du malade était erronée, il est inutile de lui arracher un aveu. On peut dire : “D’accord, on va le faire maintenant”, “Ce n’est pas grave, je m’en occupe”, “On a dû se mélanger.” Cette souplesse réduit l’humiliation et protège la relation.
La septième règle est de tenir compte de l’état émotionnel du moment. Si la personne est fatiguée, agitée, pressée ou angoissée, il faut diminuer la demande cognitive. Beaucoup de confabulations naissent ou s’aggravent sous stress. Attendre, simplifier ou détourner légèrement la situation peut être plus efficace que d’insister.
La huitième règle est de reformuler les questions de manière aidante. Au lieu de demander “Qu’as-tu fait de mes lunettes ?”, ce qui peut sembler accusateur, on peut dire “Je cherche les lunettes. Regardons où elles peuvent être.” On passe ainsi d’une logique de responsabilité à une logique de coopération.
La neuvième règle est d’utiliser des supports externes quand c’est possible : agenda, tableau de suivi, pilulier sécurisé, checklist, emplacement fixe des objets, carnet de rendez-vous, repères visuels. Ces outils ne suppriment pas la confabulation, mais ils réduisent les situations où le malade doit combler des vides par le récit.
La dixième règle est d’accepter que certaines vérifications doivent se faire discrètement. Ce n’est pas de la tromperie envers le malade ; c’est une manière de préserver sa dignité. Vérifier un sac, consulter un agenda, contrôler une dose ou appeler un professionnel peut parfois être préférable à une confrontation directe qui ne produira rien de bon.
La onzième règle est de documenter les situations importantes si elles se répètent. Dans certains contextes familiaux tendus, noter calmement les heures de prise de traitement, les visites, les événements ou les incidents peut aider à objectiver sans entrer dans une guerre de mémoire. Cette traçabilité protège aussi les aidants contre le doute permanent.
La douzième règle est de rester attentif à sa propre fatigue. Plus l’aidant est épuisé, plus il risque de vouloir prouver, corriger, gagner la discussion. Or la vérification efficace n’est pas une victoire verbale. C’est une manière d’assurer la sécurité tout en limitant la souffrance relationnelle.
Ainsi, vérifier sans humilier, c’est remplacer la logique du face-à-face par une logique de soutien au réel. On ne cherche pas à confondre le malade, mais à compenser avec lui les fragilités de sa mémoire.
Que dire au malade quand on repère une confabulation active
Le langage utilisé face à un malade qui confabule a un impact considérable. Certains mots aggravent le trouble relationnel, d’autres permettent de traverser la situation avec plus de calme. Il ne s’agit pas de réciter des formules magiques, mais de comprendre quelle posture de parole aide le mieux.
La première chose à éviter est l’accusation frontale. Dire “Tu mens”, “Tu inventes”, “Tu racontes n’importe quoi” ou “Tu sais très bien que c’est faux” est presque toujours contre-productif. Cela place la personne dans une position défensive, augmente la tension et ne répare pas le déficit cognitif. De plus, si la confabulation est sincère sur le plan subjectif, l’accusation est vécue comme une injustice.
La deuxième chose à éviter est l’humiliation subtile. Les phrases comme “Tu vois bien que tu perds la tête”, “Encore une histoire”, “On ne peut plus te croire” ou “Tu confonds toujours tout” laissent des traces profondes. Même si le malade ne retient pas exactement les mots, il peut garder l’empreinte émotionnelle d’un échange humiliant.
Il est préférable d’adopter une parole ancrée dans le présent et orientée vers l’action. Par exemple : “On va vérifier ensemble”, “Je vais regarder”, “Ce n’est pas grave, on reprend”, “Je m’en occupe avec toi”, “On a peut-être mélangé.” Ces formulations ne valident pas le faux comme vrai, mais elles évitent la lutte frontale.
Lorsque le malade affirme un fait erroné à faible enjeu, on peut parfois choisir une réponse de contournement bienveillant. S’il dit avoir déjà mangé alors que le repas arrive, on peut répondre : “On peut reprendre quelque chose maintenant” ou “Tiens, voici l’assiette.” On ne cherche pas forcément à démontrer l’erreur. On accompagne la suite de la situation.
Dans les situations à enjeu plus important, il faut être plus clair tout en restant non accusateur. Par exemple : “Je préfère vérifier le médicament avant”, “Je regarde si la porte est bien fermée”, “Je vais contrôler le rendez-vous.” On recentre sur la sécurité et non sur la véracité morale du malade.
Il est souvent utile d’introduire l’idée d’incertitude de manière douce. Des phrases comme “Il se peut qu’on se mélange”, “Je ne suis pas certaine que ce soit comme ça”, “Je vais revoir ça pour être tranquille” permettent de ne pas écraser la personne sous une correction brutale. On partage l’effort de clarification.
Avec certains malades, la validation émotionnelle est plus importante que la correction factuelle. Si la confabulation exprime une préoccupation sous-jacente, il faut entendre cette préoccupation. Par exemple, une personne qui affirme avoir déjà réglé toutes ses factures peut en réalité manifester son besoin de rester compétente et responsable. Répondre seulement “Non, c’est faux” manque l’essentiel. On peut dire : “Je vois que c’est important pour toi que les choses soient en ordre. Je vais m’assurer que tout va bien.” On reconnaît le besoin sans confirmer l’erreur.
Quand la confabulation prend la forme d’une accusation involontaire, comme “Tu m’as caché mes papiers”, il est utile de ne pas répondre sur le registre de l’offense. On peut dire : “Tu es inquiète pour tes papiers. On va les chercher ensemble.” Cette réponse protège la relation et recentre sur le problème concret. Elle ne signifie pas que l’aidant accepte l’accusation comme vraie. Elle évite simplement de laisser l’échange dériver vers un conflit identitaire.
Il faut aussi savoir quand interrompre la discussion. Si la personne s’agite, s’enferme dans sa version ou monte en tension, insister devient inutile. Mieux vaut différer, détourner, sécuriser la situation autrement. L’objectif n’est pas d’obtenir une reconnaissance de l’erreur, mais de préserver la personne et l’environnement.
Dans certains cas, le malade peut être capable d’entendre une formulation simple sur ses difficultés de mémoire, surtout aux stades où une certaine conscience du trouble existe encore. On peut alors dire : “Parfois ta mémoire te joue des tours”, “Il y a des moments où les souvenirs se mélangent”, “C’est pour ça qu’on vérifie.” Mais cette explication doit être utilisée avec tact. Selon le profil, elle peut apaiser ou au contraire blesser.
Le meilleur langage est souvent celui qui allie trois qualités : calme, concret, respectueux. On ne nie pas la réalité, on ne nourrit pas inutilement la confabulation, mais on ne traite pas non plus le malade comme un adversaire ou un enfant pris en faute.
Comment protéger la relation familiale face aux récits faux mais sincères
La confabulation active n’est pas seulement un symptôme cognitif. Elle met à l’épreuve la relation familiale de manière profonde. Quand un proche raconte des choses inexactes avec conviction, oublie des faits pourtant importants, attribue aux autres des actions qu’ils n’ont pas faites ou maintient des versions contredites par la réalité, la confiance émotionnelle peut être atteinte. Préserver la relation suppose donc un travail explicite.
La première nécessité est de renoncer à faire reposer toute la relation sur l’exactitude factuelle. Dans une famille confrontée à la maladie, si chaque échange devient une vérification de vérité, la relation se vide de sa chaleur et se réduit à des corrections. Or le malade a encore besoin d’être reconnu comme sujet, pas seulement comme porteur d’erreurs. Cela n’empêche pas de vérifier ce qui compte, mais cela invite à ne pas transformer tout lien en procédure de contrôle.
La deuxième nécessité est de distinguer la personne du symptôme. Le proche peut se dire intérieurement : “Ce récit me blesse, mais il ne dit pas forcément quelque chose de son intention envers moi.” Cette distinction n’est pas naturelle quand on est fatigué ou touché, mais elle protège contre les interprétations trop personnalisées. Elle aide à ne pas répondre à la maladie comme si elle était une attaque morale permanente.
La troisième nécessité est de partager l’information entre les membres de la famille. Lorsque certains comprennent la confabulation active et d’autres non, les tensions explosent. L’un dit “il ne fait pas exprès”, l’autre dit “il nous manipule”, un troisième se sent accusé. Une mise au clair familiale, éventuellement avec un professionnel, permet de donner un cadre commun d’interprétation. Cela évite que chacun réagisse seul à partir de son ressenti immédiat.
La quatrième nécessité est de répartir les rôles. L’aidant principal, souvent surexposé aux récits erronés, peut s’épuiser au point de ne plus supporter aucune contradiction. Il est utile que d’autres proches prennent parfois le relais, même brièvement, pour que la relation ne soit pas entièrement absorbée par la gestion des problèmes de mémoire. Préserver un minimum de respiration relationnelle est vital.
La cinquième nécessité est de protéger l’estime du malade. Même lorsque ses propos sont faux, il reste très sensible à l’atmosphère dans laquelle on lui répond. Les regards exaspérés, les soupirs, les rires ironiques, les commentaires devant d’autres personnes peuvent être profondément blessants. Le malade peut ne pas corriger ses souvenirs, mais il perçoit souvent qu’on ne le traite plus comme avant.
La sixième nécessité est d’accepter les émotions contradictoires des proches. On peut comprendre le mécanisme de la confabulation et ressentir malgré tout de la colère, de la tristesse, de l’injustice ou de l’épuisement. Se culpabiliser pour ces émotions n’aide pas. Il vaut mieux les reconnaître et chercher des espaces pour les déposer : échange avec un professionnel, groupe d’aidants, proche de confiance, temps de répit.
La septième nécessité est de maintenir des espaces de relation qui ne reposent pas sur la mémoire récente. Partager un repas, écouter de la musique, regarder des photos anciennes, marcher, faire une activité simple, évoquer des souvenirs consolidés ou des sensations présentes permet souvent de retrouver un lien moins conflictuel. Plus toute la relation tourne autour des oublis, plus la confabulation devient centrale.
La huitième nécessité est de protéger les sujets sensibles. Si certaines questions déclenchent systématiquement des récits faux, des accusations ou des tensions, il peut être utile de les gérer autrement : par des supports écrits, des contrôles discrets, une médiation, ou l’intervention d’un tiers. Tout n’a pas besoin d’être débattu directement avec le malade.
La neuvième nécessité est de se rappeler que le malade peut aussi souffrir de ses reconstructions. Même s’il ne reconnaît pas toujours l’erreur, il peut ressentir qu’on le contredit, qu’on ne le croit plus, qu’il perd prise sur le réel. Cette souffrance n’efface pas celle de l’entourage, mais elle permet un regard plus compatissant.
La dixième nécessité est de ne pas attendre d’une explication rationnelle unique qu’elle soulage tous les conflits. Certaines familles portent des histoires anciennes de domination, de mensonge ou de blessures. La maladie réactive parfois ces lignes de faille. La confabulation active s’inscrit alors dans un tissu relationnel déjà chargé. Dans ces cas, un accompagnement extérieur est particulièrement précieux.
Préserver la relation ne signifie ni tout accepter, ni faire semblant que le faux est vrai. Cela signifie choisir des réponses qui protègent à la fois la dignité du malade, l’équilibre des proches et la sécurité du quotidien. C’est un travail exigeant, mais essentiel.
Quand faut-il demander un avis médical ou neuropsychologique
Repérer une confabulation active ne remplace pas l’évaluation clinique. Au contraire, ce repérage doit parfois conduire à solliciter un avis médical, neurologique, gériatrique ou neuropsychologique. Certaines situations nécessitent une attention particulière.
Il faut demander un avis lorsqu’un proche observe des récits faux répétés, plausibles, portant surtout sur des événements récents, associés à d’autres signes de trouble cognitif : oublis fréquents, désorientation, répétitions, confusion temporelle, erreurs dans la gestion quotidienne, difficulté à suivre une conversation, changement de jugement, baisse de l’autonomie. La confabulation active prend alors place dans un tableau qui mérite une exploration approfondie.
Un avis est également nécessaire si la personne nie systématiquement des faits concrets importants, comme la prise de médicaments, des incidents domestiques, des sorties, des oublis de cuisson, des paiements non effectués ou des rendez-vous manqués. Ces récits peuvent exposer à des risques de sécurité. Il ne s’agit plus seulement de comprendre un symptôme, mais de prévenir des conséquences graves.
Il faut aussi consulter si la famille se déchire autour de l’interprétation des propos du malade. Lorsque certains parlent de manipulation, d’autres de maladie, et que les conflits deviennent permanents, une parole professionnelle peut clarifier le cadre. Le but n’est pas de “trancher” moralement, mais de situer le comportement dans une évaluation globale.
Un avis spécialisé est particulièrement utile lorsque le tableau est ambigu. Toutes les productions erronées ne sont pas des confabulations. Certaines relèvent d’un délire, d’un épisode confusionnel, d’un trouble psychiatrique, d’une intoxication, d’un effet secondaire médicamenteux, d’une dépression majeure avec troubles cognitifs ou d’un trouble mixte. L’évaluation clinique permet de ne pas tout rabattre sur la mémoire.
Il faut être vigilant en cas d’apparition brutale ou récente de récits faux chez une personne auparavant stable. Une installation rapide peut évoquer un épisode aigu nécessitant une évaluation urgente : infection, trouble métabolique, déshydratation, effet iatrogène, syndrome confusionnel, accident neurologique. La temporalité d’apparition du symptôme est donc cruciale.
L’avis neuropsychologique a un intérêt particulier pour objectiver les mécanismes en jeu. Il permet d’évaluer la mémoire épisodique, les fonctions exécutives, l’orientation, les capacités de contrôle et parfois la conscience du trouble. Ce type de bilan n’est pas utile pour “prouver” à la famille qu’elle a raison, mais pour comprendre le profil cognitif et ajuster l’accompagnement.
Il faut aussi consulter lorsque la personne devient très angoissée, agressive ou profondément vexée lors des contradictions autour de ses récits. Derrière la confabulation active, il peut exister une souffrance importante, parfois aggravée par des interactions mal adaptées. Un accompagnement médical ou psychologique peut alors aider à apaiser le vécu de tous.
Lorsque le malade gère encore partiellement ses affaires, ses médicaments, ses déplacements ou ses finances, l’évaluation médicale permet également d’anticiper les besoins de protection et d’ajustement. Une confabulation active sur des sujets sensibles peut signaler une fragilisation plus avancée qu’il n’y paraît.
Enfin, il ne faut pas attendre une crise majeure pour en parler à un professionnel. Mentionner ces épisodes lors d’une consultation de suivi, en donnant des exemples précis, est très utile. Les formulations vagues comme “il raconte des choses” ou “elle invente un peu” aident moins que des situations concrètes : “Elle affirme avoir pris ses médicaments alors que le pilulier est intact”, “Il dit avoir vu sa sœur le matin alors qu’elle n’est pas venue”, “Elle change de version quand on repose la question.”
L’avis médical n’a pas pour seule fonction de poser un diagnostic. Il sert aussi à orienter les attitudes de l’entourage, à repérer les risques, à proposer des aides et à éviter que la famille s’enferme dans des interprétations culpabilisantes ou conflictuelles.
Adapter l’accompagnement au quotidien : repères concrets pour l’entourage
Une fois la confabulation active repérée, l’enjeu devient pratique : comment organiser le quotidien pour limiter les situations de tension, sécuriser les activités essentielles et soutenir le malade sans l’écraser ? Quelques repères simples peuvent transformer l’accompagnement.
Le premier repère consiste à simplifier l’environnement informationnel. Plus il y a d’objets sans place fixe, de consignes orales non répétées, de demandes multiples, de changements d’habitude et d’interruptions, plus la mémoire récente est mise en défaut. Un environnement prévisible, avec des routines stables et des repères visuels, réduit le besoin de reconstruction.
Le deuxième repère est d’extérioriser les informations importantes. Un agenda visible, un calendrier annoté, un tableau de la journée, des étiquettes, des emplacements fixes, un pilulier daté, une feuille de suivi peuvent servir de mémoire externe. L’objectif n’est pas de infantiliser le malade, mais de soulager sa mémoire et de limiter les zones de vide propices à la confabulation.
Le troisième repère est de ritualiser les gestes sensibles. La prise de médicaments, la fermeture de la porte, l’extinction du gaz, le rangement des papiers, les appels importants doivent suivre une procédure simple et régulière. Plus le geste est soutenu par un rituel observable, moins on dépend du souvenir verbal ultérieur.
Le quatrième repère est de limiter les questions ouvertes sur le passé immédiat lorsque l’enjeu n’est pas utile. Demander sans cesse “Tu te souviens ?”, “Qu’est-ce que tu as fait ?”, “Qui est venu ?”, “Où as-tu mis ça ?” augmente la pression cognitive. Il vaut mieux guider : “Le dossier est ici”, “Le repas arrive maintenant”, “On prend le médicament ensemble”, “Le rendez-vous est cet après-midi.”
Le cinquième repère est d’ajuster le niveau de réalité demandé à la personne. On ne traite pas de la même façon un oubli bénin sur une scène sans importance et une erreur portant sur la sécurité. Cette hiérarchisation protège l’énergie des proches. Elle évite les corrections permanentes qui usent tout le monde.
Le sixième repère est d’anticiper les moments de vulnérabilité. Si la personne confabule davantage en fin de journée, après les visites, lors des transitions ou quand elle est fatiguée, il faut alléger les demandes à ces moments-là. Les tâches sensibles seront plutôt faites quand elle est plus disponible.
Le septième repère est de maintenir une communication calme et concise. Les phrases longues, les arguments compliqués, les explications en cascade perdent souvent le malade et favorisent la reconstruction. Des formulations courtes, concrètes, orientées vers le présent sont plus efficaces.
Le huitième repère est de travailler en équipe lorsqu’il y a plusieurs aidants. Les règles de réponse doivent être relativement cohérentes : même ton, mêmes procédures de vérification, mêmes priorités. Si l’un confronte durement et l’autre valide tout, la personne malade reçoit des messages contradictoires et la famille s’épuise.
Le neuvième repère est de valoriser les capacités préservées. Une personne qui confabule sur certains faits récents peut encore participer à des activités utiles, exprimer des préférences, prendre part à une routine, ressentir de la joie, reconnaître des personnes, raconter des souvenirs anciens, accomplir certains gestes. L’accompagnement ne doit pas se réduire à corriger les erreurs.
Le dixième repère est de protéger les domaines à risque élevé. Si la confabulation active concerne l’argent, les médicaments, la conduite, les déplacements, la cuisine ou les documents importants, des mesures concrètes s’imposent : double vérification, délégation, sécurisation des accès, supervision, rangement contrôlé, accompagnement administratif. La bienveillance n’exclut jamais la prudence.
Le onzième repère est de prendre soin de l’aidant. Un accompagnement efficace repose sur une disponibilité psychique minimale. Sans répit, sans soutien, sans relais, même la meilleure compréhension théorique finit par céder. Organiser le quotidien autour de la maladie suppose aussi d’organiser le repos, l’aide et les temps de décharge de ceux qui accompagnent.
Le douzième repère est d’accepter l’imperfection. Il n’existe pas de réponse idéale à chaque épisode de confabulation active. Parfois on corrigera trop, parfois pas assez. Parfois on perdra patience. L’essentiel est de garder une direction générale : comprendre le mécanisme, protéger la sécurité, préserver la dignité, réduire les conflits inutiles.
Ce qu’il ne faut surtout pas faire face à une confabulation active
Savoir ce qu’il faut éviter est souvent aussi important que connaître les bonnes pratiques. Certaines réactions, bien qu’instinctives, aggravent la situation et augmentent la souffrance de tous.
Il ne faut pas entrer dans un duel de mémoire. Chercher à démontrer, point par point, que le malade se trompe peut devenir une spirale sans fin. Le malade n’a pas nécessairement les ressources cognitives pour reconnaître son erreur comme le ferait une personne intacte sur le plan mnésique. Plus on insiste, plus il peut se crisper ou produire de nouvelles explications.
Il ne faut pas ridiculiser le malade, même sur le ton de l’humour. Les remarques comme “Encore un film”, “Tu inventes bien”, “On devrait t’écrire un roman” peuvent paraître légères à celui qui les prononce, mais elles attaquent la dignité de la personne. Le rire collectif est particulièrement destructeur.
Il ne faut pas demander des détails uniquement pour le mettre en échec. Les questions en rafale, destinées à montrer qu’il ne peut pas soutenir sa version, n’apportent rien. Elles transforment le soin ou la relation familiale en interrogatoire. Même si des incohérences apparaissent, cela ne soulage pas le malade et n’aide pas les proches sur le fond.
Il ne faut pas valider systématiquement tout contenu faux quand il concerne la sécurité ou des décisions importantes. La bienveillance ne consiste pas à laisser croire que le traitement est pris, que la porte est fermée ou que les démarches administratives sont faites. Dans ces domaines, la vérification concrète reste indispensable.
Il ne faut pas non plus corriger chaque inexactitude mineure. Vouloir rétablir la vérité sur tous les petits points du quotidien fatigue inutilement et augmente les tensions. La bonne attitude consiste à choisir ses batailles en fonction de l’enjeu réel.
Il ne faut pas interpréter trop vite une accusation confabulée comme une attaque personnelle consciente. Quand le malade dit “Tu as déplacé mes affaires”, la réponse la plus protectrice n’est pas “Tu m’accuses toujours à tort.” Il vaut mieux chercher d’abord à comprendre la fonction de ce propos dans le moment.
Il ne faut pas croire qu’un malade qui parle avec logique ne peut pas être en trouble cognitif. La fluidité verbale et la capacité de tenir une conversation sociale peuvent masquer des déficits importants de mémoire récente et de contrôle de la réalité. Beaucoup d’erreurs naissent de cette sous-estimation.
Il ne faut pas tout faire reposer sur la parole du malade pour les tâches sensibles. Attendre de sa mémoire qu’elle garantisse seule les prises de traitement, les rendez-vous ou la gestion des objets importants expose à des erreurs répétées. Il faut des supports et des procédures.
Il ne faut pas négliger l’effet du ton. Un contenu apparemment neutre peut devenir agressif si le ton est sec, pressé, excédé. Le malade réagit beaucoup à la manière dont on s’adresse à lui. La qualité du climat relationnel influence directement la fréquence et l’intensité des échanges problématiques.
Il ne faut pas s’isoler avec ses doutes. Beaucoup de proches gardent pour eux leur confusion, leur colère ou leur sentiment d’être trompés. Ils ont honte de penser que le malade pourrait manipuler. Or partager ces difficultés avec un professionnel ou un aidant expérimenté permet souvent de retrouver une lecture plus juste.
Enfin, il ne faut pas oublier que la confabulation active est un symptôme évolutif. Les manifestations peuvent changer avec le temps. Ce qui était ponctuel peut devenir plus fréquent, ou inversement s’atténuer si l’environnement est mieux adapté. Rester rigide dans son interprétation n’aide pas.
Mieux accompagner, c’est reconnaître le besoin de cohérence derrière le récit
Au fond, la confabulation active peut être comprise comme une tentative du psychisme de maintenir un monde habitable malgré les fissures de la mémoire. Cette idée est précieuse, car elle change profondément le regard posé sur le malade. Au lieu de voir seulement une parole fausse, on commence à voir un besoin de cohérence.
Ce besoin de cohérence est profondément humain. Nous avons tous tendance, à des degrés très différents, à organiser notre vécu en récits compréhensibles. Quand un élément manque, nous cherchons des liens. Chez la personne malade, ce travail de liaison se poursuit, mais avec des outils cognitifs altérés. Le résultat est erroné, mais la fonction reste intelligible : éviter le chaos, soutenir le sentiment d’identité, rendre la situation supportable.
Reconnaître cela ne veut pas dire romantiser le symptôme. Les conséquences peuvent être pénibles, parfois graves. Mais cette compréhension évite la brutalité morale. Elle permet de répondre non à un “mauvais comportement”, mais à une tentative de mise en sens devenue inexacte.
Dans l’accompagnement, cette lecture invite à soutenir la cohérence autrement. Puisque le malade ne peut plus toujours assurer seul la continuité du réel, l’entourage peut jouer un rôle de tuteur externe. Il fournit des repères, des routines, des rappels, des preuves concrètes, des reformulations simples. Il aide la réalité à rester accessible sans écraser la personne sous des corrections humiliantes.
Cette approche demande de la patience, mais aussi de la discipline. Il faut résister à l’envie de gagner le débat. Il faut distinguer la sécurité de l’ego blessé. Il faut accepter qu’une parole sincère puisse être fausse. Il faut renoncer à certaines attentes de réciprocité mnésique. C’est un travail exigeant, souvent douloureux, mais qui rend l’accompagnement plus juste.
Reconnaître le besoin de cohérence derrière le récit aide aussi à mieux comprendre les thèmes récurrents des confabulations. Elles ne surgissent pas au hasard. Elles touchent souvent ce qui structure encore l’identité du malade : être utile, gérer, protéger, accomplir, répondre, être à la hauteur, rester autonome, tenir son rôle. Les récits faux sont parfois les derniers vêtements dont l’esprit dispose pour habiller des fonctions qui lui échappent.
Cela signifie qu’une réponse purement factuelle est parfois incomplète. Si une personne affirme avoir déjà tout organisé, il faut peut-être entendre son besoin de rester une personne capable d’organiser. Si elle dit avoir reçu quelqu’un, peut-être exprime-t-elle aussi un besoin de continuité relationnelle. Si elle soutient avoir déjà fait le nécessaire, elle défend parfois, à son insu, une image d’elle-même encore vivante. L’accompagnement le plus humain n’écrase pas ces dimensions.
Mieux accompagner, c’est donc tenir ensemble deux exigences : ne pas se laisser guider par une réalité inexacte quand la sécurité est en jeu, et ne pas réduire le malade à ses erreurs de récit. Entre ces deux pôles se trouve tout l’art relationnel nécessaire face à la confabulation active.
Repères essentiels pour aider un proche sans alimenter les tensions
Voici, au terme de ce parcours, les repères les plus utiles à garder en tête pour le quotidien. La confabulation active ne se résume ni à un mensonge, ni à un simple oubli. C’est un mode de remplissage du réel quand la mémoire ne suffit plus. Le malade peut alors inventer des explications plausibles, cohérentes, parfois détaillées, sans intention manipulatrice consciente.
Le signe central n’est pas seulement l’erreur, mais la manière dont elle apparaît : un récit vient remplacer un manque, souvent dans un contexte concret du quotidien. Plus le récit est plausible, plus il faut rester attentif. La conviction du malade ne prouve pas sa mauvaise foi. Elle peut au contraire témoigner d’un défaut de vérification interne.
Le bon repérage repose sur plusieurs questions simples. Le récit sert-il à combler un trou de mémoire ? S’appuie-t-il sur des habitudes ou des souvenirs anciens ? Change-t-il lorsqu’on repose la question ? N’apporte-t-il aucun bénéfice clair ? Survient-il chez une personne présentant d’autres signes de trouble cognitif ? Est-il peu corrigé par les preuves concrètes ? Si plusieurs réponses sont oui, la piste de la confabulation active devient forte.
L’enjeu n’est pas d’avoir toujours raison dans la discussion, mais de mieux comprendre ce qui se joue. Cette compréhension permet d’éviter les affrontements inutiles, de protéger la dignité du malade, de sécuriser les aspects importants du quotidien et de soutenir les proches dans une lecture moins culpabilisante.
Titre du repère pratique pour les familles et les aidants
| Situation observée | Ce que cela peut signifier | Réaction conseillée | Réaction à éviter | Objectif concret |
|---|---|---|---|---|
| Le malade affirme avoir pris son médicament alors que le pilulier est intact | Remplissage d’un trou de mémoire, confusion entre habitude et acte réel | Vérifier calmement le pilulier et accompagner la prise si nécessaire | Dire “Tu mens” ou exiger un aveu | Assurer la sécurité thérapeutique |
| Il raconte une visite ou un appel qui n’a pas eu lieu | Confusion temporelle, mélange entre souvenir ancien, intention ou attente | Recentrer doucement sur le présent et vérifier si l’information est utile | Le ridiculiser ou débattre longuement | Préserver la relation et clarifier le réel si besoin |
| Il accuse un proche d’avoir déplacé un objet perdu | Reconstruction explicative face à un objet égaré | Chercher l’objet ensemble avec une formulation neutre | Répondre sur le registre de l’offense personnelle | Réduire le conflit et retrouver l’objet |
| Il donne une version différente plus tard pour le même fait | Absence de souvenir stable, nouvelle reconstruction | Noter mentalement la variabilité et éviter le piège de l’interrogatoire | “Tu vois bien que tu inventes” | Mieux repérer le mécanisme confabulatoire |
| Il parle avec une grande assurance d’un fait faux | Conviction subjective typique du symptôme | Garder un ton calme, vérifier autrement | Croire que l’assurance prouve la mauvaise foi | Ne pas moraliser le trouble |
| Il confabule surtout quand il est fatigué ou stressé | Aggravation du trouble en situation de surcharge cognitive | Alléger les demandes, simplifier les échanges, anticiper les moments sensibles | Multiplier les questions en fin de journée | Réduire les épisodes et l’agitation |
| Il soutient avoir fait une tâche importante alors qu’elle ne l’est pas | Confusion entre intention, routine passée et action réalisée | Mettre en place des repères visuels ou une check-list | Faire reposer la gestion uniquement sur sa parole | Sécuriser les tâches du quotidien |
| Les proches se disputent pour savoir s’il manipule | Mauvaise interprétation fréquente d’un symptôme cognitif | Chercher un avis médical ou neuropsychologique et partager des exemples concrets | S’enfermer dans un conflit moral | Clarifier le cadre et soulager la famille |
| Les récits faux concernent argent, traitements, sorties ou sécurité | Symptôme potentiellement à risque | Renforcer les contrôles concrets et demander un avis professionnel | Minimiser au nom de la bienveillance | Prévenir les conséquences graves |
| Le malade se vexe ou s’agite quand on le contredit | Souffrance liée à la rupture de sa cohérence interne | Valider l’émotion, limiter l’affrontement, différer si besoin | Insister jusqu’à obtenir qu’il reconnaisse l’erreur | Préserver l’apaisement et la dignité |
FAQ
Comment savoir si un malade confabule ou s’il ment vraiment ?
La distinction repose surtout sur l’intention et sur la structure du discours. Dans la confabulation active, la personne semble combler un trou de mémoire avec une explication plausible sans chercher clairement à obtenir un avantage. Le récit peut changer selon les moments, s’appuyer sur des habitudes anciennes et résister à la contradiction sans stratégie cohérente. Dans le mensonge intentionnel, il existe plus souvent un objectif identifiable et une conscience, au moins partielle, de l’écart avec la réalité.
Une personne qui confabule se rend-elle compte qu’elle invente ?
Le plus souvent, non, ou seulement de façon très partielle. Elle peut ressentir une gêne, une incertitude diffuse ou un besoin de répondre, mais elle ne vit pas toujours ce qu’elle dit comme une invention volontaire. Pour elle, l’explication produite prend momentanément valeur de réalité acceptable.
Pourquoi les récits sont-ils souvent si plausibles ?
Parce qu’ils sont fabriqués à partir de matériaux réels : habitudes anciennes, rôles familiers, souvenirs authentiques mais mal datés, intentions, fragments de conversations, routines quotidiennes. Le cerveau ne crée pas forcément une histoire absurde ; il reconstruit avec ce qu’il a encore à disposition.
Faut-il corriger systématiquement une confabulation active ?
Non. Tout dépend de l’enjeu. Pour les sujets sans conséquence importante, la correction répétée est souvent inutile et fatigante. En revanche, quand la sécurité, les médicaments, les finances, les déplacements ou les décisions importantes sont concernés, il faut vérifier les faits concrètement et agir en conséquence.
Est-ce qu’un malade qui confabule peut aussi parfois dire “je ne sais pas” ?
Oui. Les capacités varient selon les moments, la fatigue, l’angoisse, la pression de la question et le domaine concerné. Une personne peut reconnaître un oubli dans certaines situations et combler le vide dans d’autres. Cela ne contredit pas l’existence d’une confabulation active.
La confabulation active est-elle fréquente dans les maladies de la mémoire ?
Elle n’est pas présente chez tous les malades, mais elle peut apparaître dans plusieurs troubles touchant la mémoire récente, l’orientation temporelle et les fonctions exécutives. Elle est plus probable lorsqu’un déficit mnésique s’associe à une difficulté de contrôle de la réalité et de vérification interne.
Que faire si le malade m’accuse de lui avoir caché ou pris quelque chose ?
Il vaut mieux ne pas répondre d’abord sur le registre personnel. Essayez de recentrer sur le problème concret : chercher l’objet, vérifier l’endroit habituel, reformuler calmement l’inquiétude. Dans beaucoup de cas, l’accusation est une reconstruction face à un vide mnésique, pas une attaque volontaire contre vous.
Peut-on aggraver la confabulation par sa manière de parler ?
Oui, dans une certaine mesure. Les questions pressantes, les contradictions humiliantes, les tests répétés et le climat de tension peuvent favoriser les réponses de remplissage. Un cadre calme, des questions simples et des repères concrets limitent souvent les épisodes.
Est-ce que la confabulation active veut dire que la maladie s’aggrave forcément ?
Pas forcément de manière immédiate, mais c’est un signe qu’il faut prendre au sérieux, surtout s’il devient fréquent, touche des domaines sensibles ou s’accompagne d’autres troubles cognitifs. Son évolution dépend de la cause sous-jacente et du contexte global. Un avis médical permet d’en évaluer la portée.
Quand faut-il consulter un professionnel ?
Il faut consulter si les récits faux se répètent, s’ils concernent les médicaments, la sécurité, l’argent, les sorties, s’ils provoquent des conflits importants, ou s’ils apparaissent brusquement chez une personne auparavant stable. Une évaluation médicale ou neuropsychologique aide à clarifier le mécanisme et à adapter l’accompagnement.
Comment réagir si je me sens épuisé ou blessé par ces récits ?
Ce ressenti est fréquent et légitime. Comprendre la confabulation active ne supprime pas la fatigue émotionnelle. Il est important de demander du relais, d’en parler à un professionnel ou à d’autres aidants, et de ne pas rester seul avec l’impression d’être constamment mis en doute ou contredit.
Peut-on empêcher complètement la confabulation active ?
En général, non. En revanche, on peut souvent en réduire la fréquence ou l’impact en structurant mieux le quotidien, en utilisant des aides externes, en évitant les interrogatoires, en hiérarchisant les corrections et en adoptant une communication plus apaisée. Le but réaliste n’est pas la disparition totale du symptôme, mais un accompagnement plus sûr et plus humain.