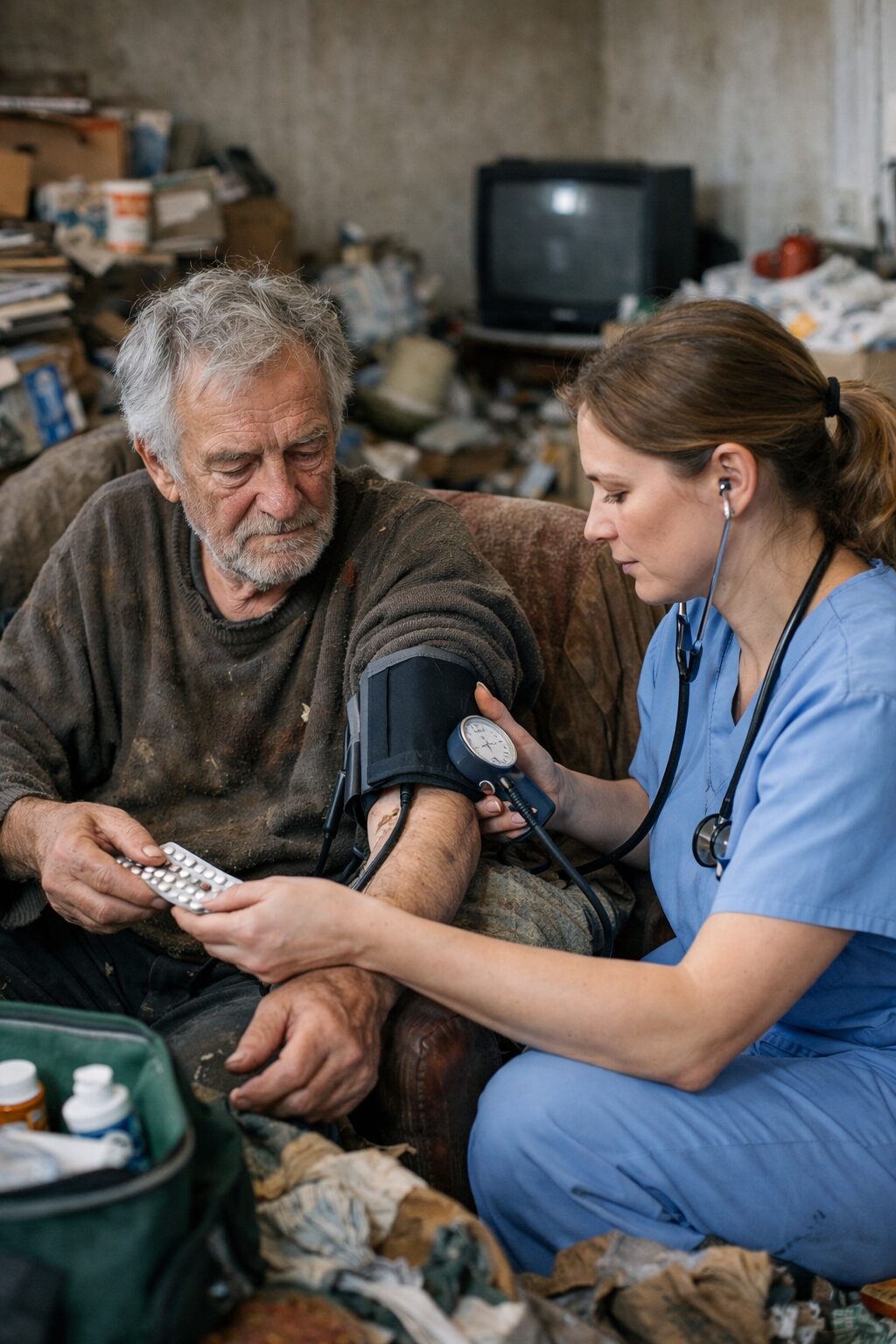
Comprendre l’enjeu clinique derrière la minimisation du danger au domicile
Lorsqu’un patient minimise la présence d’excréments, de moisissures, d’insectes ou de rongeurs dans son logement, le professionnel ne fait pas seulement face à un écart de perception. Il se trouve devant un problème clinique, relationnel, social et parfois médico-légal. L’évaluation du danger réel ne peut pas reposer sur la seule déclaration du patient, surtout lorsque celui-ci banalise des éléments qui constituent objectivement des facteurs de risque pour sa santé, sa sécurité et celle de son entourage.
La minimisation peut prendre des formes très variées. Certains patients affirment que « ce n’est pas si grave », que « tout le monde a un peu de moisissure », que « ce sont juste deux ou trois souris », ou encore que « l’odeur vient de l’humidité normale ». D’autres reconnaissent partiellement la situation mais en nient les conséquences : ils admettent la présence d’excréments d’animaux ou d’insectes mais soutiennent que cela ne les gêne pas, qu’ils savent gérer, ou qu’ils ont toujours vécu ainsi. Dans d’autres cas encore, le patient détourne la conversation, change de sujet, rationalise, accuse le voisinage, minimise pour éviter un signalement, ou craint qu’une intervention extérieure entraîne une perte de contrôle sur son cadre de vie.
Cette minimisation ne signifie pas automatiquement mauvaise foi. Elle peut traduire une honte profonde, une adaptation progressive à l’insalubrité, une désensibilisation sensorielle, une souffrance psychique, une peur de l’intrusion, un trouble neurocognitif, un syndrome de Diogène, un trouble de l’accumulation, une dépression sévère, une addiction, un épisode psychotique, une fatigue extrême, ou encore une rupture sociale telle que le patient n’a plus de point de comparaison avec un environnement sain. Dans certains cas, le patient a fini par normaliser l’anormal parce qu’il vit dans la situation depuis si longtemps qu’il ne perçoit plus le caractère inhabituel du danger.
L’évaluation sérieuse du niveau de risque implique donc un changement de posture. Il ne s’agit pas de demander uniquement « le logement est-il propre ? » ou « y a-t-il des nuisibles ? », mais d’examiner la situation à travers plusieurs axes : exposition réelle, impact sanitaire, capacités de compensation, vulnérabilités individuelles, risque d’aggravation, mise en danger immédiate, retentissement fonctionnel, risque pour des tiers, et possibilité concrète d’intervention. Le rôle du professionnel consiste à objectiver le danger sans humilier le patient, à distinguer insalubrité tolérée et danger actif, et à prioriser les actions selon le niveau de menace.
Cette démarche est particulièrement importante parce qu’un logement très dégradé peut être le révélateur d’une situation plus large. L’état du domicile renseigne souvent sur la capacité du patient à se protéger, à maintenir son hygiène, à se nourrir correctement, à respecter ses traitements, à demander de l’aide, à organiser son quotidien et à gérer des problèmes croissants. Le domicile devient ainsi un indicateur transversal de fragilité. Lorsqu’il est envahi par les excréments, l’humidité, les moisissures, les insectes ou les rongeurs, ce n’est pas seulement le bâti qui est atteint, c’est souvent l’ensemble du système de vie de la personne.
Évaluer le danger réel, c’est donc aller au-delà des apparences verbales. C’est comprendre que la banalisation du patient n’annule pas le risque. C’est aussi reconnaître qu’un environnement gravement dégradé peut être cliniquement plus parlant qu’un discours rassurant. Enfin, c’est accepter qu’un patient puisse dire « ça va » alors même que son logement expose déjà à des infections, à des chutes, à une décompensation respiratoire, à des intoxications, à des morsures, à un isolement massif, voire à un risque vital.
Pourquoi un patient minimise-t-il l’insalubrité de son logement ?
Avant d’évaluer le danger, il faut comprendre le mécanisme de minimisation, car la façon dont le patient parle de son logement donne des informations essentielles sur son degré de conscience, sa capacité de jugement et les obstacles à toute amélioration. La minimisation n’est jamais neutre. Elle peut signaler une stratégie défensive, une altération du discernement, une honte insupportable ou une tentative de préserver l’image de soi.
La honte constitue un facteur majeur. Le patient sait parfois très bien que son logement est dans un état critique, mais l’admettre devant un professionnel lui paraît humiliant. Plus la situation est dégradée, plus la reconnaissance verbale peut être difficile. Certaines personnes préfèrent minimiser plutôt que de se confronter à l’idée qu’elles ont perdu la maîtrise de leur cadre de vie. L’aveu serait vécu comme une preuve d’échec moral, familial ou social. Chez des patients longtemps autonomes, cette honte est souvent encore plus marquée.
La peur des conséquences joue aussi un rôle décisif. Le patient peut craindre une hospitalisation contrainte, une information à la famille, l’intervention des services sociaux, une procédure liée au logement, un conflit avec le bailleur, la perte d’un animal, ou la remise en cause de sa capacité à vivre seul. Dès lors, minimiser devient une stratégie de protection. Le discours vise moins à décrire la réalité qu’à éviter les suites qu’il imagine. Cette peur est particulièrement forte chez les personnes âgées isolées, chez les patients souffrant de troubles psychiatriques chroniques ou chez ceux qui ont déjà connu des interventions vécues comme intrusives.
L’habituation progressive explique beaucoup de cas. Un logement ne devient pas massivement insalubre du jour au lendemain. Souvent, la dégradation s’installe par paliers : un peu d’humidité, puis de la moisissure, quelques détritus, des insectes, des odeurs, des zones inutilisables, des déchets organiques, puis parfois des excréments ou des rongeurs. Comme le changement est graduel, le patient s’adapte. Ce qui aurait été jugé intolérable quelques années plus tôt devient « normal ». Les odeurs ne sont plus perçues de la même façon, les salissures deviennent invisibles, les nuisibles sont intégrés au décor.
Certaines pathologies modifient directement l’évaluation de la réalité. Les troubles neurocognitifs altèrent le jugement, la mémoire, l’initiation et la capacité à analyser la gravité d’une situation. Les troubles psychotiques peuvent entraîner un rapport particulier à l’environnement, parfois avec une indifférence majeure à des conditions objectivement dangereuses. La dépression sévère réduit l’élan vital, la motivation et la perception de la possibilité d’agir. Les addictions brouillent les priorités. Les troubles de l’accumulation s’accompagnent souvent d’une sous-estimation radicale des conséquences concrètes de l’encombrement et de l’insalubrité. Dans ces cas, la minimisation ne relève pas seulement d’un discours défensif : elle peut être le reflet d’une incapacité réelle à hiérarchiser les dangers.
Il faut également considérer le poids du contexte social. Une personne très isolée, sans visites, sans entourage, sans repères extérieurs, perd souvent la mesure de ce qui est acceptable. Lorsque personne ne vient plus au domicile, les signaux d’alerte se raréfient. La norme relationnelle disparaît. Le patient n’a plus de miroir social. Ce phénomène est fréquent chez les personnes en rupture familiale, en grande précarité, ou vivant depuis longtemps avec un trouble chronique.
Enfin, minimiser peut représenter un mode de survie psychique. Reconnaître l’état du logement reviendrait à reconnaître l’ampleur de l’effondrement personnel, affectif ou fonctionnel. Pour certains patients, la banalisation protège d’un vécu de désespoir. Ce mécanisme impose une grande prudence relationnelle. Le professionnel doit objectiver les faits sans brutaliser le sujet, car une confrontation trop frontale peut entraîner fermeture, rupture du lien ou refus de toute aide.
Comprendre ces mécanismes ne conduit pas à relativiser le danger. Au contraire, cela permet de mieux interpréter le discours. Un patient qui minimise fortement ne doit pas être considéré comme rassurant. Cette minimisation est en elle-même une donnée clinique, souvent corrélée à une sous-estimation des risques, à une faible capacité de protection et à une difficulté accrue à accepter les interventions nécessaires.
Ce que recouvrent réellement les signes d’insalubrité mentionnés par le patient
Quand un patient parle d’excréments, de moisissures, d’insectes ou de rongeurs, il faut éviter deux erreurs opposées : dramatiser sans nuance ou banaliser par habitude professionnelle. Chaque élément mentionné peut correspondre à une gêne légère, mais aussi à un niveau de danger élevé selon la quantité, la fréquence, la dispersion, la durée d’exposition, le type de logement et l’état du patient. L’enjeu n’est pas de cocher une case « présence oui/non », mais de qualifier la réalité derrière le mot.
La présence d’excréments constitue souvent un signe de gravité supérieur à ce que laisse entendre le patient. Il peut s’agir d’excréments humains, d’animaux domestiques, de rongeurs ou d’autres nuisibles. Leur existence dans les espaces de vie signale déjà une rupture des normes d’hygiène. Mais la dangerosité dépend de plusieurs critères : localisation, quantité, ancienneté, caractère sec ou humide, proximité de la nourriture, contamination des surfaces, présence sur la literie, dans la salle de bain, la cuisine ou les circulations. Des excréments disséminés dans des zones utilisées au quotidien ne relèvent pas d’une simple saleté ; ils exposent à des agents infectieux, à des odeurs chroniques, à des aérosols contaminés, à des accidents de glissade, à une dégradation avancée du logement et à une atteinte de la dignité de vie.
Les moisissures ne sont pas seulement un problème esthétique. Leur signification varie selon la surface touchée, l’épaisseur, l’emplacement et la persistance après nettoyage. Une petite zone localisée derrière un meuble n’a pas la même portée qu’une prolifération diffuse sur plusieurs murs, plafonds, joints, textiles ou systèmes de ventilation. Les moisissures signalent souvent une humidité structurelle, une condensation massive, une infiltration, un défaut d’aération, ou une incapacité à entretenir le logement. Pour des patients fragiles, elles majorent le risque respiratoire, favorisent l’irritation chronique, aggravent l’asthme, pèsent sur les bronches et contribuent à un environnement globalement malsain. Elles indiquent souvent que le problème est ancien.
Les insectes recouvrent des réalités très différentes. Quelques moucherons ponctuels n’ont pas la même signification qu’une infestation de blattes, de punaises, de puces, de mites alimentaires ou de mouches attirées par des matières organiques en décomposition. Le type d’insecte renseigne sur la nature du problème sous-jacent : déchets, humidité, stagnation, présence d’animaux, denrées souillées, literie contaminée, hygiène compromise. La fréquence d’apparition, les moments de la journée, les pièces concernées et les traces indirectes sont déterminants. Un patient qui dit « il y a quelques bêtes » peut en réalité vivre dans une infestation active que sa tolérance psychique a rendu presque invisible à ses yeux.
Les rongeurs sont toujours un signal sérieux, surtout lorsqu’ils sont vus de jour, entendus la nuit, ou lorsqu’il existe des excréments, des emballages rongés, des câbles endommagés, des odeurs persistantes ou des zones de nidification. Là encore, la déclaration initiale du patient est souvent en dessous de la réalité. Dire « une souris de temps en temps » peut correspondre à une colonisation régulière. Les rongeurs exposent à des contaminations alimentaires, à des détériorations électriques, à des morsures, à une dégradation rapide de l’hygiène générale et à un sentiment d’insécurité majeur, même lorsque le patient affirme ne pas en être gêné.
Ces signes ne doivent jamais être interprétés isolément. Leur association augmente fortement la probabilité d’un danger élevé. Excréments plus moisissures, moisissures plus infestation d’insectes, rongeurs plus denrées ouvertes, excréments plus mobilité réduite, ou encore nuisibles plus confusion cognitive : toutes ces combinaisons changent le niveau d’alerte. Ce n’est donc pas la présence brute d’un élément qui suffit à qualifier la situation, mais le système de dégradation qu’il révèle.
Un point essentiel consiste à repérer la contamination des fonctions vitales du logement. Tant que les nuisances restent marginales, le patient peut parfois maintenir un certain niveau de sécurité. Mais lorsque l’insalubrité touche les zones de sommeil, de préparation des repas, d’hygiène corporelle, de stockage des traitements, de circulation ou de chauffage, le problème franchit un seuil. Le logement n’assure plus correctement ses fonctions de base. À partir de là, le danger n’est plus seulement environnemental ; il devient existentiel au quotidien.
Ne pas confondre perception subjective et niveau objectif de risque
L’une des difficultés majeures dans ce type de situation tient au décalage entre le vécu exprimé par le patient et l’évaluation objective du professionnel. Un patient peut se dire « pas gêné », « habitué », voire « en sécurité », alors même que les conditions matérielles exposent clairement à un danger important. Il est donc indispensable de distinguer confort subjectif, acceptabilité psychique et sécurité réelle.
Le confort subjectif du patient n’est pas un indicateur fiable du niveau de danger. Une personne peut affirmer qu’elle dort bien dans une pièce envahie par l’humidité ou qu’elle mange sans problème dans une cuisine où circulent des rongeurs. Cela ne réduit en rien l’exposition microbiologique, respiratoire ou toxique. De même, l’absence de plainte ne signifie pas absence de souffrance. Certains patients n’osent plus se plaindre, d’autres ne s’autorisent plus à reconnaître leur inconfort, d’autres encore ne font le lien entre leurs symptômes et leur environnement.
Il faut également éviter de survaloriser la capacité d’adaptation. Un patient peut avoir mis en place des stratégies de compensation : dormir dans un fauteuil parce que le lit est infesté, cuisiner uniquement sur une zone « encore propre », éviter une pièce envahie par l’humidité, stocker ses médicaments dans un sac fermé, ou jeter régulièrement des denrées rongées. Ces adaptations peuvent donner une impression de maîtrise. En réalité, elles indiquent souvent que le logement ne remplit plus normalement sa fonction. Plus les stratégies de contournement sont nombreuses, plus le niveau de danger doit être questionné.
La perception du risque est aussi influencée par le niveau d’exigence antérieur du patient. Certaines personnes ont toujours vécu dans des conditions modestes ou dégradées et situent le seuil d’alerte beaucoup plus haut. D’autres viennent d’un contexte antérieur stable mais se sont progressivement effondrées. Le professionnel doit donc éviter d’aligner son évaluation sur la tolérance déclarée du patient. Ce n’est pas parce qu’une situation lui paraît « gérable » qu’elle est cliniquement acceptable.
Pour objectiver le risque, il faut revenir à des critères indépendants du ressenti : possibilité de préparer un repas sain, accès à l’eau, propreté de la literie, absence de contamination fécale des surfaces, stockage sécurisé des aliments et des médicaments, sécurité électrique, circulation sans obstacle, absence d’infestation active, contrôle de l’humidité, possibilité d’utiliser les sanitaires, maintien d’une température correcte, et absence d’exposition répétée à des matières organiques ou à des déjections. Dès que ces fonctions sont compromises, le danger doit être considéré comme réel, même si le patient s’en accommode verbalement.
Ce décalage entre subjectif et objectif est fréquent chez les personnes âgées ou isolées. Elles peuvent affirmer « je m’en sors très bien » alors qu’elles ne nettoient plus, ne trient plus les denrées, ne voient plus certaines salissures, n’entendent plus les rongeurs, ou ont perdu l’énergie nécessaire pour remettre le logement en état. Dans ce contexte, la minimisation n’est pas un simple biais verbal ; elle peut être le symptôme d’une perte de capacité d’auto-évaluation.
La bonne pratique consiste donc à valider l’expérience du patient sans lui déléguer seul l’appréciation du danger. On peut entendre qu’il se sent « habitué » tout en affirmant que certaines conditions restent dangereuses. Cette dissociation protège le lien thérapeutique et évite la confrontation stérile. Dire en substance : « Je comprends que vous viviez avec cela depuis longtemps et que vous vous y soyez adapté ; de mon côté, certains éléments m’alertent parce qu’ils exposent à des risques précis » permet de maintenir une alliance tout en réintroduisant l’objectivité nécessaire.
Les grands domaines de danger à explorer systématiquement
Pour évaluer le niveau réel de danger, il est utile de structurer le raisonnement autour de plusieurs domaines de risque. Cette approche évite de s’arrêter à l’impression générale et permet de prioriser les urgences. Un logement apparemment très sale n’est pas toujours le plus dangereux, alors qu’un logement moins spectaculaire peut exposer fortement s’il compromet des fonctions essentielles ou concerne un patient très vulnérable.
Le premier domaine est le risque infectieux et sanitaire. Il concerne la contamination liée aux excréments, aux denrées souillées, aux insectes, aux rongeurs, à la vaisselle sale persistante, aux poubelles non évacuées, aux sanitaires non fonctionnels et aux surfaces contaminées. Il faut aussi considérer les risques cutanés, digestifs et respiratoires. L’existence d’infections répétées, de diarrhées, de lésions cutanées, de plaies, d’odeurs fécales ou d’un environnement de préparation alimentaire souillé doit fortement alerter.
Le deuxième domaine est le risque respiratoire. Les moisissures, l’humidité chronique, la poussière, les matières organiques en décomposition et certaines infestations peuvent aggraver ou révéler une fragilité respiratoire. Chez un patient asthmatique, bronchitique chronique, insuffisant respiratoire ou immunodéprimé, ce domaine prend un poids particulier. Un logement moisi et mal ventilé n’est jamais neutre dans ces profils.
Le troisième domaine est le risque de blessure et d’accident domestique. Les excréments au sol, les déchets, les objets entassés, les fils rongés, l’éclairage insuffisant, les passages étroits, les sols humides et les zones inaccessibles majorent le risque de chute, de glissade, d’électrisation, d’incendie ou de traumatisme. Ce risque est souvent sous-estimé quand le débat se focalise uniquement sur l’hygiène. Pourtant, chez une personne fragile, une chute dans un logement insalubre peut avoir des conséquences graves et en cascade.
Le quatrième domaine est le risque nutritionnel et médicamenteux. Si la cuisine est souillée, infestée, inutilisable ou inaccessible, la capacité à se nourrir correctement est compromise. De même, si les médicaments sont stockés dans un environnement humide, contaminé ou encombré, l’observance et la sécurité des traitements peuvent être altérées. Un patient peut très bien minimiser l’état du logement tout en ayant déjà renoncé à cuisiner, à conserver les aliments correctement ou à prendre ses traitements dans de bonnes conditions.
Le cinquième domaine est le risque psychique et cognitif. L’insalubrité peut être la conséquence d’un trouble, mais elle en devient aussi un facteur d’entretien ou d’aggravation. Vivre dans un environnement dégradé alimente la honte, l’isolement, la perte d’estime de soi, l’inertie, la désorganisation mentale et la rupture avec les soins. Chez certains patients, le logement devient tellement envahi qu’il enferme la personne dans une logique de retrait du monde.
Le sixième domaine est le risque social et relationnel. Un logement très dégradé empêche de recevoir de l’aide, éloigne les proches, complique le passage des soignants, limite l’intervention des services d’aide à domicile et accélère l’isolement. Il peut aussi générer des conflits de voisinage, des menaces de procédure, des impayés ou une rupture locative. L’évaluation du danger doit intégrer ce risque de bascule sociale, car un patient qui n’accepte plus personne chez lui perd souvent ses derniers appuis.
Le septième domaine est le risque pour les tiers. Il faut se demander si d’autres personnes vivent ou passent régulièrement dans le logement : conjoint fragile, enfant, voisin exposé, auxiliaire de vie, infirmier, propriétaire, animal domestique en souffrance. La présence de nuisibles, d’odeurs, d’humidité ou de contamination organique ne concerne pas uniquement le patient. L’extension du risque à d’autres personnes modifie le degré d’urgence.
Enfin, il existe un domaine central : la capacité du patient à agir sur la situation. Deux logements présentant des dégradations comparables n’ont pas le même niveau de danger si, dans un cas, le patient peut encore mobiliser des ressources, et si, dans l’autre, il est incapable de nettoyer, trier, appeler à l’aide, gérer un rendez-vous ou accepter une intervention. L’évaluation du danger n’est jamais dissociable de l’évaluation des capacités de réponse.
Les questions qui permettent d’objectiver le danger sans rompre l’alliance
L’entretien doit permettre d’aller au-delà des formulations floues. Or une question trop brutale comme « Votre logement est-il insalubre ? » conduit souvent à une réponse défensive ou imprécise. Il est beaucoup plus efficace de poser des questions concrètes, descriptives, centrées sur les fonctions du logement et les conséquences observables.
Il convient d’abord d’explorer les espaces de vie un par un. Demander : « Où dormez-vous actuellement ? », « Où préparez-vous vos repas ? », « Utilisez-vous normalement la salle de bain et les toilettes ? », « Y a-t-il des pièces que vous n’utilisez plus ? » permet de repérer si certaines zones sont devenues inaccessibles ou impropres à leur fonction. Un patient qui ne dort plus dans son lit ou qui ne peut plus entrer dans sa cuisine donne déjà une information majeure, même s’il continue à minimiser l’ensemble.
Pour les excréments, les questions doivent être précises : « À quel endroit en voyez-vous ? », « Est-ce que cela arrive sur le sol seulement ou aussi sur les meubles, le lit, les vêtements ? », « Depuis combien de temps ? », « Est-ce sec, humide, ancien, quotidien ? », « Qui nettoie et à quelle fréquence ? ». Ces questions évitent la banalisation du type « il y en a un peu ». Elles transforment une impression vague en données utilisables.
Concernant les moisissures, il faut demander : « Sur combien de murs ou de pièces ? », « Est-ce visible toute l’année ? », « Revient-elle après nettoyage ? », « Y a-t-il une odeur d’humidité ? », « Dormez-vous dans une pièce touchée ? », « Les vêtements, rideaux ou matelas sont-ils atteints ? ». On peut aussi explorer les effets perçus : toux, irritation, essoufflement, sensation d’air lourd. L’objectif n’est pas seulement d’identifier la présence de moisissure, mais d’en estimer l’extension et la chronicité.
Pour les insectes, les formulations utiles sont : « Quel type d’insectes voyez-vous ? », « À quel moment de la journée ? », « Dans quelles pièces ? », « Les voyez-vous dans les placards, la cuisine, la literie ? », « Avez-vous des piqûres, des traces sur les aliments, des insectes morts ? ». Le mot « insectes » étant trop large, il faut le traduire en phénomènes concrets.
Pour les rongeurs, il est pertinent de demander : « En voyez-vous seulement la nuit ou aussi le jour ? », « Entendez-vous du bruit dans les murs ou les meubles ? », « Avez-vous vu des emballages rongés, des fils abîmés, des crottes ? », « Y a-t-il des zones où vous évitez de ranger de la nourriture ? ». Là encore, la vie quotidienne renseigne souvent mieux que l’étiquette « souris » ou « rats ».
Il est indispensable d’explorer l’impact fonctionnel : « Pouvez-vous préparer un repas chaud ? », « Votre frigo fonctionne-t-il et est-il utilisable ? », « Pouvez-vous accéder à votre lit sans enjamber des objets ou des salissures ? », « Avez-vous déjà glissé ? », « Vos médicaments sont-ils rangés dans un endroit sec et propre ? », « Recevez-vous encore du monde chez vous ? ». Ces questions relient l’insalubrité à des conséquences concrètes.
Pour maintenir l’alliance, le ton compte autant que le contenu. Les formulations doivent être non jugeantes, presque techniques, et orientées sécurité. Il vaut mieux dire « j’essaie de comprendre comment vous vivez chez vous pour mesurer les risques » plutôt que « j’ai besoin de savoir si c’est très sale ». Le patient supporte mieux une approche basée sur les fonctions vitales qu’une approche morale centrée sur la propreté.
Il est aussi utile de repérer les contradictions douces. Un patient peut dire « il n’y a presque rien » puis reconnaître qu’il ne cuisine plus, dort dans un fauteuil, a des paquets rongés et n’invite plus personne. Ces contradictions ne doivent pas être utilisées pour le mettre en défaut, mais pour affiner l’évaluation. Le professionnel peut reformuler calmement : « J’entends que vous me dites que ce n’est pas si important, et en même temps vous avez dû arrêter d’utiliser certaines zones. Cela me fait penser que la situation a quand même un impact important. »
Les signes de gravité immédiate qui imposent une vigilance renforcée
Certaines situations doivent être considérées comme potentiellement graves sans attendre une évaluation prolongée. Lorsqu’elles sont présentes, la minimisation du patient ne doit jamais rassurer à elle seule. Il faut alors raisonner en termes de danger immédiat ou de risque élevé à court terme.
La présence massive d’excréments dans les pièces de vie fait partie de ces signaux. Si des déjections sont visibles dans la cuisine, près des aliments, dans les sanitaires, sur la literie, dans les zones de circulation ou sur les vêtements, le niveau de danger monte rapidement. La répétition, l’impossibilité de nettoyer correctement ou la coexistence d’odeurs fortes constituent des marqueurs de gravité.
Une infestation active de rongeurs ou d’insectes, surtout lorsqu’elle est visible de jour, doit également alerter. Voir des blattes en pleine journée, entendre régulièrement des rongeurs, trouver des excréments frais ou constater des denrées systématiquement contaminées indique que le problème dépasse largement un incident ponctuel. Quand le patient s’y est habitué au point de ne plus s’en alarmer, le risque de sous-évaluation est maximal.
L’impossibilité d’utiliser normalement les fonctions essentielles du logement constitue un seuil très important. Ne plus pouvoir dormir dans un lit propre, ne plus pouvoir cuisiner, ne plus pouvoir accéder aux toilettes, ne plus pouvoir se laver correctement, ne plus pouvoir ouvrir certaines pièces, ou se déplacer dans des couloirs obstrués sont des signes d’atteinte majeure. Le logement cesse alors de soutenir la vie quotidienne.
Les fragilités médicales augmentent considérablement la gravité. Un même niveau d’insalubrité n’a pas la même signification chez un adulte jeune autonome et chez une personne âgée, immunodéprimée, dénutrie, confuse, insuffisante respiratoire, diabétique avec plaies, ou à mobilité réduite. L’environnement doit toujours être interprété à la lumière du terrain. Une moisissure chronique dans une chambre peut être particulièrement préoccupante chez un patient très fragile sur le plan respiratoire. Des excréments au sol prennent une importance majeure chez une personne qui chute facilement ou qui marche avec aide technique.
L’absence totale d’entourage ou d’intervenants est un autre marqueur de gravité. Lorsqu’aucune personne fiable ne passe au domicile, le risque est non seulement plus élevé, mais aussi moins corrigible. Le logement peut se dégrader vite sans que personne ne s’en aperçoive. De plus, l’isolement favorise la persistance de la minimisation.
Le refus de toute aide, surtout s’il s’accompagne d’un discours très pauvre sur les risques, doit être interprété avec prudence. Le refus ne signifie pas que la situation n’est pas grave ; il peut au contraire refléter un déni profond, une altération du jugement ou une peur telle que le patient s’oppose à toute solution, même minimale.
Il faut également prendre au sérieux les éléments qui laissent penser que le patient ne maîtrise plus l’entretien le plus élémentaire : poubelles non sorties depuis longtemps, vaisselle accumulée, alimentation avariée, odeurs persistantes, linge souillé, sanitaires inutilisables, animaux non pris en charge, ou incapacité à décrire quand le logement a été nettoyé pour la dernière fois. Ces indices suggèrent une défaillance globale de l’autoprotection.
Enfin, toute suspicion de danger combiné doit accélérer l’évaluation : humidité majeure plus installation électrique dégradée, excréments plus plaies cutanées, rongeurs plus troubles cognitifs, encombrement plus risque de chute, insalubrité plus confusion ou syndrome de glissement. Plus les risques se potentialisent, plus il faut considérer que le logement est un facteur actif de décompensation.
Comment pondérer le risque selon le profil du patient
L’erreur classique consiste à évaluer le logement comme s’il était dangereux de manière identique pour tout le monde. En réalité, le danger est toujours interactionnel : il dépend à la fois de l’environnement et du patient qui y vit. Une situation modérément dégradée peut devenir très préoccupante chez une personne vulnérable, tandis qu’une autre pourra encore mobiliser des ressources pour limiter certaines conséquences.
L’âge est un facteur majeur. Chez les personnes âgées, l’impact des nuisances environnementales est souvent aggravé par la diminution de la mobilité, de la force, de la vision, de l’odorat, de la vigilance et des capacités de récupération après incident. Une chute liée à un sol sale ou encombré, une infection respiratoire favorisée par l’humidité, ou une intoxication alimentaire due à des denrées contaminées auront des conséquences plus lourdes. De plus, l’adaptation progressive à l’insalubrité est fréquente, ce qui rend la minimisation particulièrement trompeuse.
Les troubles cognitifs modifient profondément la lecture de la situation. Un patient avec trouble neurocognitif peut oublier de nettoyer, perdre la notion du temps, ne plus reconnaître l’anormalité de certaines scènes, mal gérer les denrées, ne pas faire le lien entre nuisibles et contamination, ou être incapable de suivre un plan de remise en état. Dans ce contexte, le danger n’est pas seulement ce qui est visible aujourd’hui, mais aussi l’incapacité probable à empêcher l’aggravation demain.
Les troubles psychiatriques nécessitent une lecture fine. Une dépression sévère peut mener à un abandon massif du logement, mais avec parfois une conscience douloureuse de la situation. À l’inverse, certains patients psychotiques ou souffrant de troubles de l’accumulation peuvent présenter une très faible conscience du danger. Le niveau de risque est alors majoré par la difficulté d’adhésion aux interventions. Le logement peut devenir le lieu où le trouble s’organise et se protège.
Les maladies respiratoires rendent les moisissures, l’humidité, la poussière et certaines infestations beaucoup plus préoccupantes. Chez un patient asthmatique ou bronchitique, une exposition chronique peut entretenir les symptômes, favoriser les exacerbations et dégrader la qualité de vie. Il ne faut pas attendre une plainte spectaculaire pour reconnaître l’impact. Souvent, le patient considère son essoufflement comme habituel alors que l’environnement y contribue fortement.
La mobilité réduite change aussi l’évaluation. Un sol souillé, un cheminement étroit, des obstacles, des zones glissantes ou des sanitaires difficiles d’accès représentent un danger particulièrement élevé pour une personne qui marche avec canne, déambulateur, aide humaine ou qui présente un risque de chute. Le simple fait de devoir contourner des zones sales ou encombrées peut suffire à provoquer un accident.
L’immunodépression, le diabète, la dénutrition, la présence de plaies, l’incontinence, les addictions ou l’épuisement physique doivent également être pris en compte. Chacun de ces facteurs réduit la marge de sécurité du patient. Le professionnel doit alors raisonner non pas en termes de tolérance moyenne, mais en termes de vulnérabilité spécifique. Plus le patient est fragile, plus le seuil d’alerte doit être abaissé.
Il faut enfin considérer les ressources compensatoires. Un patient fragile mais très entouré, acceptant l’aide, bénéficiant de passages réguliers, d’un suivi rapproché et d’un début de plan d’action, n’est pas dans la même situation qu’un patient tout aussi fragile mais seul, méfiant et sans soutien. La dangerosité résulte de la combinaison entre exposition, vulnérabilité et capacité de réponse.
L’importance de l’observation indirecte quand la visite du logement n’est pas possible
Dans la pratique, le professionnel n’a pas toujours accès immédiatement au domicile. Pourtant, il est souvent possible d’évaluer une part importante du danger à partir d’indices indirects. Ces éléments ne remplacent pas l’observation directe, mais ils peuvent orienter la gravité et justifier une mobilisation plus rapide.
L’apparence générale du patient fournit parfois des indices importants. Des vêtements souillés, une odeur persistante d’humidité, de déjections ou d’urine, des traces de morsures ou de piqûres, une hygiène corporelle très dégradée, des chaussures collantes ou tachées, ou encore la présence de cheveux, poils, poussières, débris ou insectes sur les affaires peuvent suggérer que le logement n’est plus maîtrisé. Il faut interpréter ces signes avec prudence, sans jugement automatique, mais ils peuvent renforcer la crédibilité d’un risque élevé.
Les objets apportés par le patient peuvent aussi parler. Des documents humides, des sacs contaminés, des boîtes de médicaments stockées dans de mauvaises conditions, des denrées altérées ou des affaires imprégnées d’odeurs fortes sont des indices indirects. Parfois, le patient mentionne lui-même des incidents qui révèlent la situation : « J’ai encore dû jeter du pain », « mes vêtements sentent le moisi », « quelque chose a grignoté mes papiers », « je dors mal parce qu’il y a du bruit la nuit ». Ces phrases, même dites sur un ton banal, ont une forte valeur informative.
Les proches, voisins ou intervenants à domicile peuvent fournir des éléments utiles lorsqu’ils sont présents dans la prise en charge. Il ne s’agit pas de se substituer au patient, mais de croiser les informations lorsqu’un doute persiste. Les retours des aidants, infirmiers, assistants sociaux ou auxiliaires de vie peuvent éclairer l’extension du problème, l’évolution récente, le niveau d’adhésion du patient et la possibilité réelle d’intervention.
Les conséquences fonctionnelles rapportées sont souvent très parlantes. Un patient qui dit ne plus recevoir personne, ne plus cuisiner, jeter souvent des aliments, dormir ailleurs que dans sa chambre, éviter certaines pièces, ou nettoyer toujours la même zone avant de s’asseoir transmet déjà beaucoup d’informations sur l’état du logement. Plus ces renoncements sont nombreux, plus le danger objectif doit être pris au sérieux.
Les symptômes de santé peuvent aussi faire penser à un environnement délétère : toux chronique aggravée au domicile, irritations oculaires, dyspnée, démangeaisons, troubles du sommeil liés aux nuisibles, diarrhées répétées, chutes, plaies infectées, fatigue extrême liée à un environnement devenu ingérable. Aucun symptôme n’est spécifique à lui seul, mais leur association avec les éléments environnementaux renforce l’évaluation.
Enfin, le style même du discours peut être révélateur. Les descriptions vagues, répétitives, contradictoires ou excessivement rassurantes face à des faits objectivement préoccupants doivent alerter. Un patient qui répond toujours par des généralités, évite les détails, se fâche à la simple évocation de certaines pièces, ou se montre incapable de dater le dernier nettoyage peut être en grande difficulté. L’observation indirecte porte alors autant sur ce qui est dit que sur ce qui ne peut pas être décrit clairement.
Comment distinguer un problème d’hygiène important d’une véritable mise en danger
Tous les logements sales ou mal entretenus ne relèvent pas d’une mise en danger immédiate. Pourtant, à l’inverse, de nombreuses situations réellement dangereuses sont masquées par un discours de banalisation. Il est donc utile de distinguer plusieurs niveaux d’atteinte.
Un problème d’hygiène important correspond à une dégradation notable, mais encore partiellement compensée. Le logement peut être sale, encombré, avec des zones humides ou des nuisibles intermittents, sans que les fonctions essentielles soient totalement compromises. Le patient parvient encore à dormir dans un lit utilisable, à préparer ses repas dans des conditions relativement sûres, à accéder aux sanitaires, à prendre ses traitements et à se déplacer sans danger majeur. La situation mérite une intervention, mais elle n’implique pas nécessairement une urgence.
La mise en danger commence lorsque l’insalubrité altère directement la sécurité ou la santé de manière concrète. Par exemple, excréments réguliers dans les espaces de vie, cuisine contaminée par des rongeurs, moisissures envahissantes dans la chambre, infestation active de blattes, incapacité à utiliser les toilettes, dégradation des circulations entraînant un risque de chute, ou impossibilité de conserver les aliments correctement. Le logement n’est plus seulement dégradé : il devient un facteur actif de risque.
La mise en danger sévère correspond à une situation où plusieurs fonctions vitales sont atteintes simultanément, où le patient est très vulnérable, ou où la progression de la dégradation semble rapide et non contrôlée. Le risque de décompensation aiguë, de blessure grave, d’infection, de rupture de soins ou de perte d’autonomie est alors élevé. La présence d’excréments multiples, de nuisibles visibles en continu, de pièces inutilisables, d’un patient confus ou incapable d’agir, et d’un isolement majeur doit faire envisager ce niveau.
Pour opérer cette distinction, trois questions sont décisives. Premièrement : le logement protège-t-il encore les fonctions élémentaires de la vie quotidienne ? Deuxièmement : le patient peut-il compenser, corriger ou demander de l’aide de façon réaliste ? Troisièmement : le maintien dans cet environnement expose-t-il à une aggravation probable à court terme ? Si la réponse est défavorable sur ces trois points, on ne parle plus d’un simple défaut d’hygiène.
Il faut également se méfier du piège visuel. Certains logements impressionnent par leur désordre mais restent relativement moins dangereux que d’autres, moins spectaculaires, dans lesquels la contamination, l’humidité ou les nuisibles touchent les fonctions clés. Le raisonnement doit donc toujours revenir à la sécurité concrète, pas à la seule apparence.
La notion de mise en danger implique aussi une dimension temporelle. Un environnement qui n’a pas encore provoqué de catastrophe peut néanmoins être hautement dangereux s’il cumule des conditions propices à un accident ou à une dégradation rapide. L’évaluation sérieuse anticipe le risque au lieu d’attendre le dommage.
Les erreurs d’évaluation les plus fréquentes chez les professionnels
L’une des premières erreurs consiste à se laisser rassurer par le ton calme du patient. Un discours posé, cohérent en apparence, sans plainte excessive, peut masquer une insalubrité majeure. La minimisation est souvent d’autant plus convaincante qu’elle est exprimée avec banalité. Le professionnel doit donc rester centré sur les faits et non sur le niveau d’émotion du récit.
Une autre erreur fréquente est de réduire le problème à la seule dimension sociale ou ménagère. Or la présence d’excréments, de moisissures, d’insectes ou de rongeurs n’est pas uniquement une affaire de « ménage insuffisant ». Elle peut traduire un effondrement de l’autonomie, une atteinte cognitive, une pathologie psychiatrique, une décompensation somatique, une maltraitance environnementale ou une situation de grande vulnérabilité. Sous-estimer cette portée clinique fait perdre un temps précieux.
Il existe aussi une tendance à cloisonner les compétences. Certains professionnels estiment que le logement relève uniquement du social, tandis que d’autres le considèrent comme un enjeu sanitaire secondaire. En réalité, ces situations exigent une lecture transversale. Le logement influence l’état de santé, l’observance, la nutrition, la sécurité, la mobilité, le sommeil et le maintien du lien de soins. Le traiter comme un élément périphérique est une erreur.
Une autre difficulté est l’usage de questions trop générales. Demander « tout va bien chez vous ? » ou « le logement est propre ? » ne permet presque jamais d’obtenir une information utile. Le patient répondra selon sa honte, ses défenses ou sa représentation personnelle. Les questions doivent être concrètes, fonctionnelles et descriptives.
L’erreur inverse consiste à adopter une posture trop inquisitrice ou moralement chargée. Une confrontation brutale peut rompre l’alliance, surtout si le patient se sent jugé. Dire « ce n’est pas acceptable » ou « vous ne pouvez pas vivre comme ça » peut parfois être factuellement vrai, mais relationnellement contre-productif. Le but n’est pas de gagner un débat moral ; c’est d’obtenir une évaluation fiable et de créer les conditions d’une aide effective.
Il faut également éviter de s’arrêter à un seul facteur. Par exemple, considérer que « ce n’est qu’un problème de moisissure » sans explorer les nuisibles, l’accès aux sanitaires, la nutrition ou la capacité fonctionnelle conduit à une vision incomplète. Les situations les plus graves sont souvent celles où plusieurs risques se combinent.
Enfin, beaucoup d’évaluations sont faussées par l’absence de pondération selon la vulnérabilité. Un professionnel peut banaliser une situation parce qu’il imagine ce qu’un adulte robuste pourrait tolérer, alors qu’il a devant lui une personne âgée, dénutrie, confuse ou essoufflée. Le risque doit toujours être individualisé. Un logement se lit à travers la personne qui y vit.
Construire une grille pratique de niveau de danger
Pour aider à la décision, il peut être utile de raisonner selon quatre niveaux de danger. Cette gradation n’a pas vocation à remplacer le jugement clinique, mais à structurer l’analyse.
Le niveau 1 correspond à une vigilance simple. Le logement présente des désordres limités, localisés, encore compatibles avec un usage normal des pièces. Il peut exister un peu d’humidité, un manque d’entretien ou un incident ponctuel, sans infestation active ni contamination des fonctions essentielles. Le patient conserve des capacités de nettoyage, de rangement et d’appel à l’aide. L’intervention peut être planifiée sans urgence immédiate, avec surveillance et conseils.
Le niveau 2 correspond à un danger modéré. Le logement présente des signes d’insalubrité installée : moisissures étendues, nuisibles intermittents, salissures répétées, denrées parfois altérées, certaines zones moins utilisables. Les fonctions essentielles restent partiellement assurées, mais au prix de stratégies de compensation. Le patient minimise souvent la situation. Une action coordonnée est nécessaire pour éviter l’aggravation, surtout si le patient est fragile.
Le niveau 3 correspond à un danger élevé. Les nuisibles sont actifs, des excréments sont présents dans les espaces de vie, la cuisine ou la chambre sont touchées, le patient renonce à utiliser certaines zones, le risque de contamination ou d’accident est réel, et la capacité d’action est limitée. La présence de fragilités médicales, cognitives ou sociales élève encore ce niveau. Une intervention rapide et structurée s’impose, avec mobilisation des ressources adaptées.
Le niveau 4 correspond à une situation critique. Plusieurs fonctions vitales du logement sont compromises. Le patient ne peut plus vivre dans des conditions minimales de sécurité : impossibilité de cuisiner, dormir, se laver ou circuler normalement ; infestation massive ; contamination organique majeure ; grande confusion ou incapacité totale à agir ; risque élevé pour lui-même ou pour d’autres. La minimisation du patient n’a alors aucune valeur rassurante. La situation appelle une réponse urgente, parfois avec recours à des dispositifs de protection ou de coordination renforcée.
Cette grille devient plus fiable si chaque niveau est apprécié selon cinq questions : quelle est l’étendue de l’insalubrité ? quelles fonctions du logement sont touchées ? quelle est la vulnérabilité du patient ? quelles ressources compensatoires existent ? quelle est la probabilité d’aggravation à court terme ? Plus les réponses sont défavorables, plus le niveau de danger monte.
L’intérêt d’une telle gradation est double. D’une part, elle aide à formaliser ce que le professionnel perçoit, au lieu de rester sur une impression diffuse. D’autre part, elle facilite la transmission entre intervenants. Dire qu’un patient « minimise » est utile, mais dire qu’il « minimise une situation de niveau 3 avec contamination de la cuisine par des rongeurs, chambre moisisée et impossibilité de cuisiner normalement » rend l’alerte beaucoup plus opérationnelle.
Articuler l’évaluation environnementale avec l’évaluation clinique globale
Le logement ne doit jamais être évalué séparément de l’état clinique général. Une insalubrité marquée peut être cause, conséquence ou facteur aggravant de la dégradation du patient. L’entretien doit donc faire le lien entre environnement et santé concrète.
Sur le plan somatique, il faut rechercher si certains symptômes sont liés ou aggravés par le domicile : toux, sifflements, crises d’asthme, infections répétées, irritations, troubles digestifs, dénutrition, déshydratation, fatigue, chutes, plaies, mauvaise cicatrisation, troubles du sommeil. Même si le lien causal n’est pas toujours prouvé immédiatement, l’association est souvent suffisamment plausible pour justifier une action.
Sur le plan psychique, le logement peut être à la fois témoin et amplificateur de la souffrance. Le patient peut se sentir honteux, enfermé, découragé, submergé, ou au contraire étonnamment indifférent à la gravité. Dans les deux cas, ces réactions sont cliniquement significatives. L’insalubrité n’est pas un détail périphérique : elle renseigne sur le fonctionnement psychique et sur la capacité de mobilisation.
Sur le plan cognitif, les difficultés à décrire le logement, à dater l’aggravation, à expliquer les mesures prises, à hiérarchiser les problèmes ou à comprendre les risques doivent faire évoquer une altération du jugement ou des fonctions exécutives. Une minimisation massive et répétée, malgré des indices évidents, peut relever d’un trouble cognitif autant que d’une défense psychologique.
L’évaluation clinique globale doit aussi intégrer l’observance thérapeutique. Un logement très dégradé compromet souvent le suivi : rendez-vous manqués parce que le patient n’ouvre plus, médicaments perdus ou abîmés, soins infirmiers compliqués, matériel introuvable, refus de visites, fatigue logistique constante. Le domicile devient alors un obstacle direct à la prise en charge.
Enfin, il faut examiner la trajectoire. Le logement est-il stable dans son délabrement ou en aggravation rapide ? Le patient perd-il progressivement des fonctions ? A-t-il récemment cessé de recevoir de l’aide ? A-t-il connu une hospitalisation, un deuil, une rupture affective, une chute, un épisode dépressif, une perte financière ? Le danger réel se comprend mieux lorsqu’on replace l’insalubrité dans une dynamique. Une situation modérément grave mais en aggravation rapide peut être plus préoccupante qu’une situation ancienne mais relativement stabilisée.
Comment parler du danger sans humilier le patient
L’un des enjeux essentiels est de pouvoir nommer le danger sans transformer l’entretien en scène de honte. Si le patient se sent moralement condamné, il se fermera. S’il se sent traité comme un partenaire de sécurité, il sera plus accessible à l’aide. La qualité du langage utilisé joue donc un rôle décisif.
Il est préférable d’employer des termes descriptifs et fonctionnels plutôt que des qualificatifs moraux. Dire « il y a des éléments qui augmentent le risque d’infection, de chute ou de problème respiratoire » est souvent mieux reçu que « votre logement est dans un état inacceptable ». Le premier énonce un fait clinique ; le second juge une situation et, indirectement, la personne.
La validation émotionnelle est souvent utile. Le professionnel peut reconnaître que parler du domicile n’est pas simple, que beaucoup de personnes ont du mal à demander de l’aide quand la situation s’est dégradée, ou qu’il comprend la peur des conséquences. Cette validation n’efface pas le danger, mais elle diminue la menace relationnelle.
Il est aussi important de distinguer la personne et la situation. Le patient n’est pas son logement. Lui dire que « la situation est préoccupante » plutôt que « vous laissez les choses aller » évite de transformer l’évaluation en accusation. Cette nuance paraît subtile, mais elle change profondément la qualité du lien.
Lorsque le patient minimise, une confrontation directe est rarement la meilleure stratégie. Il est plus efficace de partir de faits concrets : « Vous me dites que ce n’est pas si gênant, mais vous ne pouvez plus utiliser la cuisine normalement et vous trouvez régulièrement des crottes près de la nourriture. Pour moi, cela indique un danger réel. » Cette formulation met en regard le discours et les faits sans ridiculiser le patient.
La temporalité est également importante. Tout ne doit pas être obtenu en un seul échange. Dans certaines situations, l’objectif premier n’est pas que le patient reconnaisse toute l’ampleur du problème, mais qu’il accepte un premier pas : une visite, une aide au nettoyage, un relais social, une évaluation à domicile, une reprise du contact avec un proche, ou une mise en sécurité ciblée. Le professionnel doit savoir hiérarchiser entre vérité immédiate et ouverture à l’action.
Enfin, parler du danger demande de rester clair. La prudence relationnelle ne doit pas conduire à édulcorer le risque. Lorsqu’un logement expose réellement à des dommages, le patient a besoin qu’on le lui dise. La bonne posture n’est ni la brutalité ni l’euphémisation, mais une fermeté calme, argumentée, centrée sur la protection.
Quand la minimisation doit faire suspecter une altération du jugement
Dans certains cas, le problème principal n’est pas seulement l’insalubrité mais la discordance extrême entre la réalité observée ou décrite et l’évaluation qu’en fait le patient. Cette discordance peut faire évoquer une altération du jugement, particulièrement lorsqu’elle s’accompagne d’autres signes de désorganisation.
Plusieurs indices doivent alerter. Le patient nie l’existence de faits pourtant très concrets. Il semble incapable d’envisager les conséquences les plus évidentes. Il change de sujet dès qu’on aborde certaines réalités matérielles. Il formule des explications incohérentes ou magiques. Il ne peut pas décrire comment il gère au quotidien une situation manifestement ingérable. Il affirme que tout fonctionne alors qu’il ne peut plus cuisiner, dormir dans son lit ou utiliser certaines pièces.
Chez les personnes âgées, ce tableau peut orienter vers un trouble neurocognitif ou un syndrome dysexécutif. L’échec du maintien du logement, combiné à une minimisation marquée, peut être un indicateur plus précoce que certains tests formels. Chez d’autres patients, il peut s’agir d’un trouble psychiatrique avec altération de la conscience des troubles, d’un syndrome de Diogène, d’un trouble de l’accumulation sévère ou d’une dépression avec retrait massif du réel.
L’altération du jugement doit être particulièrement envisagée lorsque le patient refuse des mesures de protection élémentaires sans pouvoir en discuter rationnellement. Par exemple, refuser toute aide alors que des excréments contaminent la zone de préparation alimentaire, ou nier tout risque malgré des infestations massives et une impossibilité d’utiliser les sanitaires, ne relève pas toujours d’un choix autonome pleinement éclairé.
Cela ne signifie pas que toute minimisation justifie de conclure à une incapacité. La honte, la peur et la méfiance peuvent produire des discours de déni transitoire chez des patients pourtant lucides. C’est pourquoi l’évaluation doit croiser plusieurs éléments : cohérence globale, stabilité du discours, compréhension des explications, capacité à peser les risques, aptitude à envisager des solutions, antécédents, état cognitif, soutien social et observation du fonctionnement quotidien.
Lorsque l’altération du jugement est suspectée, le niveau de danger doit être majoré, car le patient ne peut plus être considéré comme un évaluateur fiable de sa propre sécurité. La minimisation cesse alors d’être un simple obstacle relationnel ; elle devient un élément central du risque.
La place des proches et des intervenants dans l’évaluation du danger
Les proches, aidants et intervenants à domicile jouent souvent un rôle clé dans l’objectivation du danger. Ils peuvent apporter un regard complémentaire, décrire l’évolution, confirmer ou nuancer le discours du patient, et surtout aider à apprécier ce qui est encore compensable.
Leur participation doit cependant être encadrée avec tact. Il ne s’agit pas d’organiser une mise en accusation collective. Le patient doit rester au centre. L’intérêt des proches est de fournir des éléments factuels : fréquence des nuisibles, état des denrées, impossibilité d’utiliser certaines pièces, refus d’aide, chute récente, odeurs, progression du désordre, comportements de retrait, agressivité à l’approche du domicile, ou impossibilité d’intervention des services. Ces informations sont précieuses lorsqu’elles sont formulées de manière concrète.
Les intervenants professionnels ont souvent une lecture très opérationnelle de la situation. Une infirmière peut signaler l’impossibilité d’installer un soin proprement. Une aide à domicile peut observer l’état des sanitaires, la contamination des surfaces ou la perte de fonctionnalité de la cuisine. Un travailleur social peut repérer le refus de visites, les difficultés administratives et les risques de rupture locative. Croiser ces regards permet d’éviter les évaluations fragmentées.
Les proches apportent aussi un éclairage sur la trajectoire. Ils peuvent dire si le patient vivait auparavant dans un logement ordonné, si la dégradation est récente, si elle a suivi un deuil, une chute, une hospitalisation, ou si elle s’inscrit dans un trouble ancien. Cette dimension évolutive aide beaucoup à mesurer le risque de poursuite de la dégradation.
Il faut néanmoins garder à l’esprit que les proches peuvent eux-mêmes minimiser ou dramatiser selon leur relation au patient. Certains, épuisés, décrivent la situation comme intenable alors qu’elle reste partiellement maîtrisable. D’autres, au contraire, protègent le patient et atténuent les faits. Le recueil de leurs propos doit donc rester clinique et croisé, sans se substituer à l’évaluation.
Lorsqu’un proche fiable est disponible, il peut aussi devenir un levier d’action. Son implication rassure parfois le patient, facilite l’accès au domicile, aide à organiser un premier nettoyage, à jeter des denrées contaminées, à contacter le bailleur ou à accompagner une visite. Le danger réel dépend en partie de cette possibilité de relais. Un logement grave mais avec entourage mobilisable n’appelle pas la même stratégie qu’un logement grave dans un isolement total.
Prioriser les actions une fois le danger évalué
Une fois le niveau de danger estimé, l’étape suivante consiste à prioriser. Beaucoup de situations échouent parce que l’on tente de tout résoudre à la fois. Or face à un logement insalubre, surtout lorsque le patient minimise, il faut hiérarchiser les objectifs selon le risque immédiat.
La première priorité est toujours la sécurité vitale et fonctionnelle. Peut-on dormir, se nourrir, se laver, prendre ses traitements et circuler sans danger majeur ? Si la réponse est non sur un ou plusieurs points, les actions doivent viser d’abord la restauration minimale de ces fonctions. Il peut s’agir de nettoyer ou sécuriser une zone de couchage, de rendre la cuisine partiellement utilisable, de permettre l’accès aux toilettes, de retirer des denrées contaminées, ou d’assurer un stockage propre des médicaments.
La deuxième priorité concerne les sources actives de contamination ou d’exposition : excréments, infestations, denrées souillées, déchets organiques, humidité massive, zones fortement moisies, circuits électriques dégradés par les rongeurs. Tant que ces foyers actifs ne sont pas traités, les autres efforts restent fragiles.
La troisième priorité est l’évaluation de la capacité réelle du patient à participer. Peut-il nettoyer un peu ? Trier ? Ouvrir la porte à une aide ? Supporter une visite à domicile ? Comprendre un plan simple ? Si la réponse est limitée, il faut ajuster immédiatement la stratégie au lieu d’attendre une mobilisation qui ne viendra pas seule.
La quatrième priorité est la coordination. Lorsque plusieurs intervenants sont impliqués, il faut clarifier qui fait quoi. Une évaluation sans relais ne protège pas le patient. Il faut donc identifier les partenaires pertinents selon le contexte : soins, accompagnement social, entourage, bailleur, aide à domicile, professionnels du logement, selon ce qui est possible et proportionné.
La cinquième priorité est la prévention de la rechute ou de la réaggravation. Même lorsqu’une mise en sécurité est obtenue, le logement peut replonger rapidement si la cause sous-jacente n’est pas abordée : trouble cognitif, dépression, accumulation, addiction, épuisement, pauvreté, isolement. L’évaluation du danger réel doit donc déboucher sur un raisonnement durable, pas seulement sur une action ponctuelle.
La bonne priorisation accepte l’imperfection. Dans de nombreuses situations, le professionnel ne pourra pas obtenir immédiatement un logement sain. En revanche, il doit rechercher le gain de sécurité maximal possible à court terme. Entre l’idéal et l’inaction, il existe souvent une marge d’amélioration concrète.
Tracer l’évaluation de manière utile et défendable
Lorsque le patient minimise, la qualité de la trace écrite devient particulièrement importante. Il ne suffit pas de noter « logement insalubre » ou « patient minimise ». Pour être utile cliniquement et défendable si besoin, la trace doit décrire des faits, des conséquences et le raisonnement de gravité.
Il faut d’abord consigner les éléments objectifs rapportés ou observés : présence d’excréments dans telles zones, moisissures sur plusieurs murs, infestation décrite de telle manière, rongeurs entendus ou vus, denrées souillées, pièces inutilisables, impossibilité de cuisiner, dormir ou circuler normalement. Les formulations doivent être concrètes et datées.
Ensuite, il convient de noter la position du patient : banalisation, minimisation, gêne, honte, refus d’aide, acceptation partielle, contradiction entre le discours et les impacts fonctionnels. Cette dimension relationnelle est importante car elle conditionne la faisabilité des mesures de protection.
La trace doit également inclure les facteurs de vulnérabilité : âge, isolement, pathologies respiratoires, trouble cognitif suspecté, mobilité réduite, dénutrition, troubles psychiatriques, absence d’entourage, refus de visites. C’est ce qui permet de justifier pourquoi une situation doit être considérée comme plus ou moins grave.
Il est utile de qualifier explicitement le niveau de risque selon votre propre cadre : faible, modéré, élevé ou critique, avec la justification. Par exemple : « Risque élevé en raison de la contamination de la zone alimentaire par excréments de rongeurs, de l’impossibilité de cuisiner normalement, de moisissures dans la chambre et de l’isolement du patient. » Une telle formulation guide les suites.
Enfin, la trace doit mentionner les actions proposées, acceptées ou refusées, ainsi que les relais activés. Cela montre que l’évaluation ne s’est pas arrêtée au constat et permet d’assurer la continuité entre intervenants.
Une bonne traçabilité évite deux écueils : la note floue, inutilisable pour les collègues, et la note excessivement morale, centrée sur la saleté au lieu du risque. Ce qui compte, ce n’est pas de démontrer qu’un logement est choquant, mais qu’il expose concrètement à des dommages et nécessite une réponse adaptée.
Repères pour une décision équilibrée quand le patient continue à minimiser
Il arrive que, malgré une évaluation approfondie, le patient continue à banaliser la situation. Le professionnel peut alors se sentir piégé entre respect de l’autonomie et nécessité de protection. Pour sortir de cette impasse, quelques repères sont utiles.
Le premier repère est de revenir aux faits non discutables. Il n’est pas nécessaire d’obtenir l’accord du patient sur la qualification globale du logement pour agir sur des éléments précis. On peut constater qu’il y a des excréments près de la nourriture, que la chambre est touchée par la moisissure, que les sanitaires ne sont plus utilisables normalement, ou que le patient ne reçoit plus personne. Ces faits suffisent souvent à fonder la suite.
Le deuxième repère est de distinguer adhésion complète et coopération minimale. Un patient peut ne pas reconnaître le danger mais accepter un nettoyage partiel, une visite, un tri alimentaire, une aide ponctuelle ou un passage supplémentaire. L’intervention peut commencer à ce niveau. Exiger d’emblée une pleine reconnaissance de l’insalubrité est parfois contre-productif.
Le troisième repère est de ne pas laisser la minimisation effacer la vulnérabilité. Plus le patient est fragile, moins il est raisonnable de conditionner la protection à sa conscience du danger. L’autonomie suppose une capacité suffisante à comprendre et à peser les risques. Quand celle-ci paraît altérée, la prudence doit l’emporter.
Le quatrième repère est la dynamique d’aggravation. Même si la situation n’est pas encore catastrophique, une progression rapide, un isolement croissant et une incapacité à corriger le problème doivent inciter à agir tôt. L’évaluation du danger réel ne doit pas attendre que le logement devienne totalement invivable.
Le cinquième repère est la proportionnalité. Toute action doit être ajustée à la gravité, aux ressources disponibles et à la capacité d’acceptation du patient. L’objectif n’est pas d’imposer plus que nécessaire, mais de ne pas faire moins que ce que le risque impose. Cette notion de proportion est centrale dans les situations où le lien est fragile.
En pratique, lorsque le patient minimise durablement, la meilleure décision est souvent celle qui combine fermeté sur les faits, modestie sur les objectifs immédiats, et continuité dans le suivi. L’évaluation ne vise pas une victoire argumentative, mais une réduction progressive du danger réel.
Synthèse opérationnelle pour apprécier le danger réel malgré la minimisation
Pour évaluer correctement la situation, le professionnel doit garder une idée simple mais exigeante : la minimisation du patient n’est jamais un critère suffisant pour diminuer le niveau de risque. Elle constitue au contraire un signal clinique qui impose d’aller chercher des éléments objectifs.
L’analyse doit se centrer sur les fonctions essentielles du logement : dormir, se nourrir, se laver, circuler, conserver les traitements, rester à l’abri des contaminations et des accidents. Dès qu’une de ces fonctions est compromise par des excréments, des moisissures, des insectes ou des rongeurs, le danger doit être pris au sérieux. Plus ces atteintes se multiplient, plus la situation devient préoccupante.
Le raisonnement le plus fiable repose sur une triple lecture. D’abord, ce qui est présent matériellement : contamination, infestation, humidité, dégradation. Ensuite, ce que cela empêche ou altère dans la vie quotidienne. Enfin, ce que le patient est encore capable de faire pour y remédier. C’est l’articulation de ces trois plans qui permet d’approcher le danger réel.
L’évaluation doit aussi intégrer les vulnérabilités : âge, état respiratoire, cognition, mobilité, isolement, troubles psychiques, dénutrition, plaies, fatigue extrême. Un logement ne devient pas dangereux seulement par son état, mais par la rencontre entre cet état et une personne donnée. Plus le patient est fragile, plus la marge de sécurité diminue.
Sur le plan relationnel, la bonne posture consiste à parler en termes de risques concrets plutôt qu’en termes de propreté ou de jugement moral. Cette approche permet souvent d’ouvrir un espace d’action même chez les patients les plus défensifs. Elle aide aussi à préserver l’alliance tout en assumant la responsabilité clinique de protéger.
Enfin, l’évaluation du danger réel n’a de sens que si elle débouche sur une priorisation claire. Identifier ce qui menace immédiatement la sécurité, ce qui peut être corrigé rapidement, ce qui nécessite une coordination, et ce qui relève d’un accompagnement plus durable permet de transformer un constat difficile en conduite utile. C’est là que se joue la qualité de la prise en charge : non pas seulement voir que le logement est dégradé, mais mesurer ce que cette dégradation fait courir comme risque aujourd’hui, et ce qu’elle annonce pour demain.
Repères pratiques pour sécuriser votre évaluation
| Point à vérifier | Ce qu’il faut rechercher concrètement | Pourquoi c’est important pour le patient | Niveau d’alerte |
|---|---|---|---|
| Excréments dans le logement | Présence au sol, sur les meubles, près des aliments, dans le lit, dans les passages | Risque infectieux, glissade, contamination des espaces de vie | Élevé à critique si zones vitales touchées |
| Moisissures | Surface atteinte, pièces concernées, humidité persistante, odeur, retour après nettoyage | Aggravation respiratoire, dégradation du cadre de vie, chronicité du problème | Modéré à élevé selon extension et terrain |
| Insectes | Type d’insectes, fréquence, localisation, atteinte de la cuisine ou de la literie | Contamination, troubles du sommeil, altération de l’hygiène, perte d’usage des espaces | Modéré à élevé |
| Rongeurs | Bruits, excréments, emballages rongés, vision diurne, fils abîmés | Contamination alimentaire, insécurité, risque électrique, aggravation rapide | Élevé |
| Fonction sommeil | Lit utilisable, literie propre, chambre accessible, absence de nuisibles | Le repos devient impossible ou insécurisé si la chambre est atteinte | Élevé si le patient ne dort plus dans des conditions normales |
| Fonction alimentation | Cuisine accessible, plan de travail utilisable, frigo propre, denrées non souillées | Impact direct sur nutrition, sécurité alimentaire et autonomie | Élevé |
| Fonction hygiène | Toilettes et salle de bain utilisables, eau accessible, absence de contamination majeure | Maintien de l’hygiène corporelle et prévention des infections | Élevé |
| Fonction circulation | Sols praticables, absence de glissade, passages dégagés, éclairage suffisant | Prévention des chutes et maintien de l’autonomie | Élevé chez les patients fragiles |
| Capacité du patient à agir | Peut-il nettoyer, appeler à l’aide, accepter une intervention, suivre un plan simple ? | Le danger augmente fortement si aucune correction réaliste n’est possible | Majore tous les autres risques |
| Vulnérabilités personnelles | Âge, troubles cognitifs, maladie respiratoire, isolement, mobilité réduite | Le même logement devient plus dangereux selon le terrain du patient | Majoration immédiate du niveau d’alerte |
| Évolution récente | Situation stable, en aggravation lente ou rapide, refus d’aide récent, abandon de pièces | Permet de juger le risque de bascule à court terme | Plus l’aggravation est rapide, plus l’urgence augmente |
| Risque pour des tiers | Présence d’un conjoint fragile, d’enfants, d’aidants, d’intervenants au domicile | Le danger ne concerne pas uniquement le patient | Élevé si d’autres personnes sont exposées |
FAQ
Comment savoir si le patient minimise vraiment ou s’il a simplement une tolérance différente à la saleté ?
La différence se joue surtout sur les conséquences concrètes. Une tolérance différente peut exister pour un logement simplement peu entretenu. En revanche, lorsqu’il y a contamination par excréments, infestation active, moisissures étendues, atteinte de la cuisine, de la chambre ou des sanitaires, et renoncements fonctionnels, on n’est plus dans une simple différence de seuil personnel. La minimisation devient cliniquement significative quand le patient banalise des éléments qui compromettent sa sécurité ou sa santé.
La présence de quelques rongeurs suffit-elle à considérer le logement dangereux ?
Pas automatiquement, mais elle doit toujours faire l’objet d’une évaluation sérieuse. Le danger dépend de la fréquence, des traces observées, de la contamination alimentaire, de la visibilité en journée, des dégâts associés et de la vulnérabilité du patient. Chez une personne âgée isolée ou fragile, même une présence jugée « limitée » par le patient peut signaler un risque élevé.
Les moisissures sont-elles vraiment graves si le patient ne se plaint pas de symptômes respiratoires ?
Oui, elles peuvent l’être. L’absence de plainte ne suffit pas à rassurer, surtout si le patient est habitué à l’environnement ou a progressivement intégré ses symptômes comme normaux. Les moisissures étendues, persistantes et présentes dans les pièces de vie doivent être prises au sérieux, notamment chez les personnes fragiles sur le plan respiratoire.
Faut-il croire le patient quand il dit qu’il nettoie régulièrement malgré la présence d’excréments ou de nuisibles ?
Il faut entendre cette affirmation, mais la confronter à des éléments précis. Ce qui compte est moins l’intention de nettoyer que le résultat réel : fréquence des salissures, localisation, retour rapide du problème, zones devenues inutilisables, contamination alimentaire, odeurs, traces visibles. Un nettoyage « régulier » peut en réalité être partiel, inefficace ou insuffisant face à une situation déjà trop avancée.
Quels sont les premiers signes qu’un logement ne remplit plus ses fonctions essentielles ?
Les signes les plus parlants sont l’impossibilité de cuisiner normalement, le fait de ne plus dormir dans le lit habituel, l’abandon d’une ou plusieurs pièces, l’impossibilité d’utiliser correctement les sanitaires, les passages dangereux ou impraticables, et la contamination répétée des surfaces utiles. À partir de là, le logement n’assure plus correctement la protection quotidienne.
La minimisation est-elle toujours volontaire ?
Non. Elle peut être volontaire par honte ou peur, mais aussi involontaire en raison d’une habituation progressive, d’un trouble cognitif, d’une dépression sévère, d’un trouble psychiatrique ou d’un épuisement massif. C’est pourquoi la minimisation doit être interprétée comme une donnée clinique à explorer, pas comme une simple mauvaise volonté.
Comment aborder le sujet sans braquer le patient ?
Il est préférable de parler des risques concrets et des fonctions du logement plutôt que de la propreté au sens moral. Les questions descriptives, pièce par pièce, sont souvent mieux tolérées. Une posture calme, centrée sur la sécurité, permet généralement plus d’ouverture qu’un discours accusateur ou choqué.
À partir de quand peut-on parler de danger élevé ?
On peut parler de danger élevé quand l’insalubrité touche les fonctions essentielles du logement, quand il existe une infestation active, des excréments dans les espaces de vie, un risque de chute ou de contamination, et surtout lorsque le patient est fragile ou incapable d’agir sur la situation. Le danger devient encore plus important si plusieurs de ces facteurs se cumulent.
L’isolement social change-t-il l’évaluation du risque ?
Oui, beaucoup. Un patient isolé, sans entourage ni passages réguliers, a moins de chances d’être aidé, moins de regard extérieur sur la dégradation, et plus de risque de s’habituer à des conditions objectivement dangereuses. L’isolement majore donc le niveau d’alerte même si le logement n’est pas encore au stade le plus extrême.
Que faut-il noter dans le dossier quand le patient minimise ?
Il faut documenter des faits précis : type de nuisances, localisation, fréquence, conséquences fonctionnelles, vulnérabilités du patient, attitude face à l’aide, et niveau de risque estimé. La trace doit être descriptive et clinique, en évitant les formulations morales. Cela permet une meilleure continuité entre intervenants et une évaluation plus solide.
Le danger est-il le même pour tous les patients vivant dans un logement similaire ?
Non. Le danger dépend aussi du terrain : âge, état respiratoire, cognition, mobilité, niveau d’autonomie, isolement, capacités d’organisation et acceptation de l’aide. Un logement modérément dégradé peut être très dangereux pour une personne fragile, alors qu’une autre pourra encore en compenser certaines conséquences.
Comment décider quoi traiter en premier ?
Il faut prioriser ce qui menace immédiatement la sécurité : contamination des zones alimentaires, impossibilité de dormir ou de se laver, risque de chute, infestation active, denrées souillées, stockage inadéquat des traitements. L’objectif initial n’est pas de rendre le logement parfait, mais de restaurer les fonctions de base et de réduire le danger le plus urgent.