Pourquoi cette distinction clinique est essentielle
Dans la pratique clinique, médico-sociale, gériatrique, psychiatrique ou à domicile, il n’est pas rare de rencontrer un patient vivant au milieu d’objets accumulés, de papiers conservés, de vêtements entassés, de contenants vides, de souvenirs gardés en quantité considérable, voire de détritus ou de matières avariées. Pourtant, derrière une apparence extérieure parfois comparable, les réalités psychopathologiques, les mécanismes défensifs, les enjeux de sécurité et les modalités d’accompagnement peuvent être très différents.
C’est précisément pour cette raison qu’il est indispensable de différencier trois configurations qui, dans le langage courant, sont souvent confondues : l’accumulation défensive d’objets, la syllogomanie structurée et le syndrome de Diogène avec abandon de l’hygiène. Employer un terme à la place d’un autre n’est pas neutre. Cela influence le regard porté sur la personne, l’évaluation de la gravité, les priorités d’intervention, la manière de parler avec le patient et parfois les décisions institutionnelles, sociales ou juridiques.
L’accumulation défensive d’objets renvoie généralement à une logique psychique où l’objet sert de rempart. Il protège contre le vide, la perte, l’effondrement dépressif, l’angoisse d’intrusion ou l’insécurité relationnelle. Le sujet n’accumule pas seulement parce qu’il ne jette pas ; il maintient autour de lui une enveloppe, une continuité, un soutien narcissique ou mnésique. Les objets ont alors une fonction défensive, parfois très personnalisée, même si leur valeur utilitaire réelle paraît faible à l’observateur extérieur.
La syllogomanie structurée, elle, correspond davantage à une organisation relativement stable de l’accumulation. La personne conserve, classe parfois, hiérarchise, attribue une logique interne à ses possessions et peut développer un véritable système de justification. Il ne s’agit pas uniquement d’un amoncellement chaotique. Le rapport aux objets est plus organisé, souvent plus argumenté, parfois ritualisé. Le trouble peut s’inscrire dans un tableau obsessionnel, anxieux, de trouble de l’accumulation, ou se combiner avec des traits de personnalité particuliers.
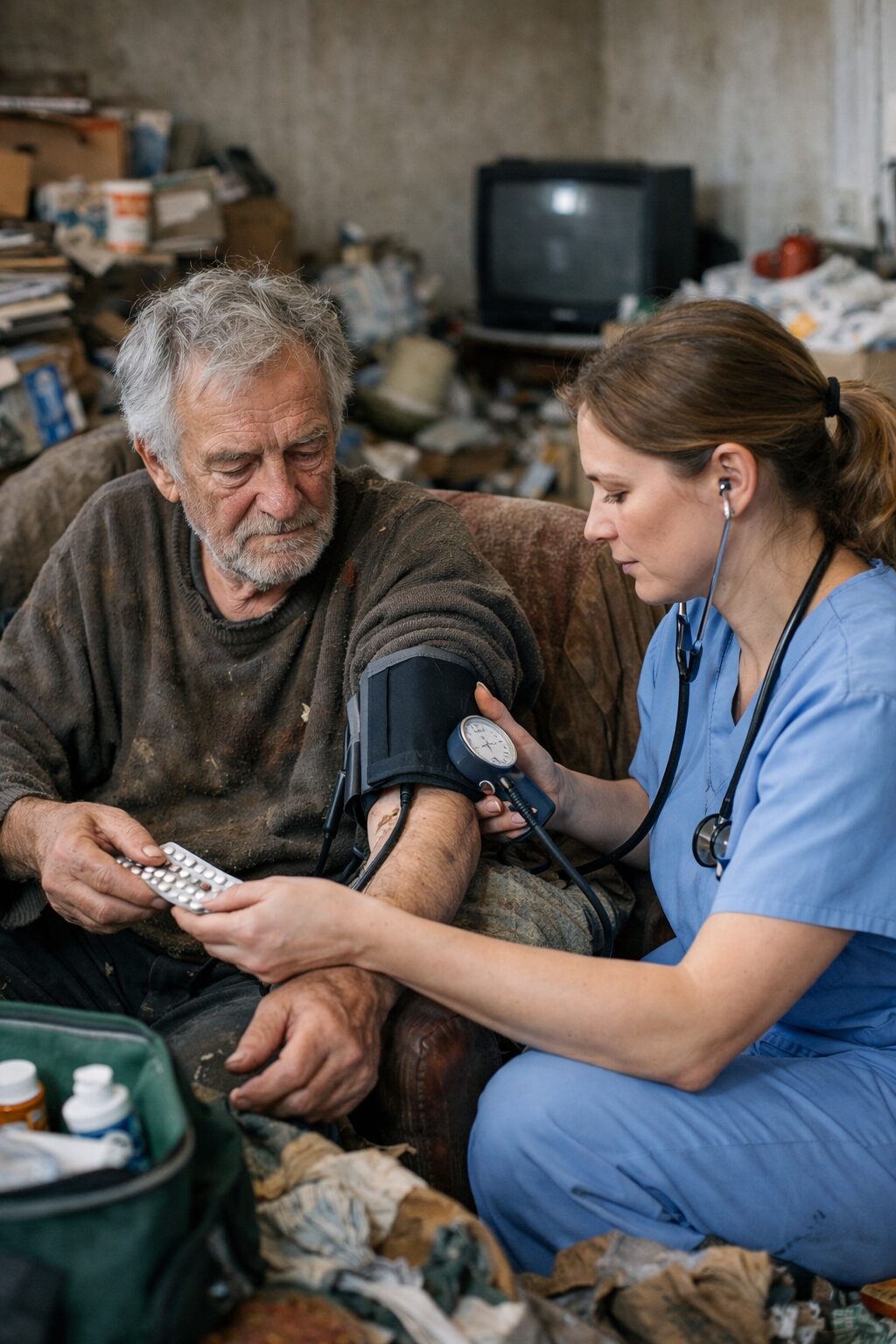
Le syndrome de Diogène avec abandon de l’hygiène, enfin, se distingue par une rupture plus globale. On observe non seulement un encombrement du logement, mais aussi un désinvestissement de l’hygiène corporelle, de l’hygiène domestique, des soins, parfois de l’alimentation et des liens sociaux. La négligence de soi devient centrale. L’environnement n’est plus seulement rempli : il est dégradé, insalubre, parfois dangereux. Des odeurs, des nuisibles, des matières organiques, des denrées périmées, des excréments, un défaut massif d’entretien et une mise en danger peuvent être présents.
Le même patient peut, au fil du temps ou selon les dimensions observées, présenter des éléments de ces trois registres. Une accumulation défensive ancienne peut évoluer vers une syllogomanie plus constituée. Une syllogomanie peut se compliquer d’un abandon de l’hygiène lors d’un épisode dépressif, d’un vieillissement pathologique, d’une décompensation psychotique ou d’un isolement social majeur. À l’inverse, un tableau d’apparence “Diogène” peut être surinterprété alors qu’il relève d’une accumulation défensive sévère sans véritable incurie personnelle.
La distinction n’a donc pas pour fonction d’étiqueter rapidement, mais de préciser ce que l’on observe. Le clinicien doit se demander : quelle est la fonction psychique de l’objet ? Quelle est la structure de l’accumulation ? Le sujet garde-t-il une cohérence interne ? Quelle est sa relation à l’hygiène, aux soins, à la sécurité ? Existe-t-il un déni massif ? Une honte ? Une souffrance exprimée ? Une désorganisation cognitive ? Un repli hostile ? Une capacité de coopération ?
Ces questions ont des conséquences concrètes. Dans une accumulation défensive, vouloir désencombrer trop vite peut être vécu comme une amputation psychique. Dans une syllogomanie structurée, l’intervention devra passer par une analyse fine des croyances, des règles de conservation et de la tolérance au tri. Dans un syndrome de Diogène avec abandon de l’hygiène, la priorité peut devenir la protection du patient, la prise en charge somatique, la prévention des risques infectieux, la lutte contre l’isolement et l’évaluation des capacités de discernement.
La confusion entre ces situations nourrit souvent des impasses. Les proches s’épuisent. Les professionnels alternent entre sidération, rejet, injonctions et renoncement. Le patient, lui, se sent incompris, menacé, humilié ou au contraire échappe à l’aide parce que son trouble est banalisé. Nommer correctement, ce n’est donc pas simplement classifier ; c’est ouvrir la bonne porte thérapeutique et relationnelle.
Dans cet article, l’objectif est d’exposer des repères approfondis pour différencier, chez un même patient, une accumulation défensive d’objets, une syllogomanie structurée et un syndrome de Diogène avec abandon de l’hygiène. Nous aborderons les définitions, les mécanismes psychiques, les critères d’observation, les pièges diagnostiques, les signes de chevauchement, les enjeux de sécurité, l’évaluation clinique, la posture relationnelle et les implications pratiques pour les équipes et les proches.
Comprendre l’accumulation défensive d’objets
L’accumulation défensive d’objets ne constitue pas toujours un diagnostic en soi. Il s’agit d’abord d’une lecture psychopathologique d’un comportement de conservation excessive, dans lequel l’objet remplit une fonction protectrice. L’objet est moins un simple bien matériel qu’un support de continuité interne, de sécurité, de mémoire ou de régulation émotionnelle.
Chez certains patients, jeter est vécu comme un arrachement. L’objet garde la trace d’un moment de vie, d’un lien, d’une version passée de soi. Chez d’autres, l’objet sert à éviter la sensation de manque. Il empêche le vide psychique, compense une solitude, colmate une faille narcissique ou donne l’illusion d’une maîtrise. L’accumulation devient alors un système de défense face à l’angoisse, à la perte ou à la désorganisation interne.
Ce qui caractérise cette accumulation défensive, c’est la fonction subjective de l’objet. Un sac usé, une boîte vide, une revue ancienne, un vêtement abîmé, une facture, un emballage ou un appareil hors service peuvent sembler insignifiants à tout autre, mais revêtent pour le patient une valeur affective, symbolique, anticipatoire ou identitaire considérable. La conservation n’est pas absurde pour lui ; elle répond à une nécessité intime.
L’accumulation défensive peut apparaître dans de nombreux contextes. On la rencontre dans des structures anxieuses, dépressives, traumatiques, états limites, dépendantes, obsessionnelles, psychotiques stabilisées ou chez des personnes fragilisées par des ruptures biographiques importantes : deuil, séparation, migration, perte du travail, maladie chronique, vieillissement, départ des enfants, retrait social. L’objet devient parfois un partenaire silencieux, fiable, non persécuteur, toujours disponible.
Le rapport à l’objet est souvent individualisé. Le patient peut expliquer pourquoi il garde telle chose, même si le raisonnement paraît extensif ou peu convaincant. Les arguments peuvent être affectifs : “cela me rappelle ma mère”, “je n’ai pas le courage de m’en séparer”, “ça fait partie de ma vie”. Ils peuvent être anticipatoires : “ça peut servir”, “on ne sait jamais”, “je pourrais en avoir besoin plus tard”. Ils peuvent être identitaires : “j’ai toujours gardé mes affaires”, “je suis quelqu’un qui conserve”, “si je jette, ce n’est plus moi”.
Le degré de désordre est variable. Certains patients vivent dans un logement encombré mais encore praticable, avec des objets accumulés principalement dans certaines pièces ou zones. D’autres finissent par saturer les circulations, les surfaces, les meubles ou les espaces de rangement. Toutefois, dans l’accumulation défensive pure, l’insalubrité n’est pas nécessairement au premier plan. Le problème central reste le besoin de garder, non l’abandon de l’entretien.
Le sujet éprouve souvent une forte ambivalence. Il peut reconnaître que “ça déborde”, que “ce n’est plus vivable”, tout en étant incapable de se résoudre à jeter. Il souffre de la situation, mais souffre aussi de la perspective d’y renoncer. Ce paradoxe est important : il témoigne d’une conscience partielle du problème et d’une lutte interne. Là où le syndrome de Diogène s’accompagne fréquemment d’un déni massif ou d’un retrait hostile, l’accumulation défensive laisse souvent apparaître davantage de honte, de culpabilité et d’embarras.
Il existe aussi une dimension d’auto-apaisement. Trier, regarder, déplacer, toucher, empiler ou entourer son espace d’objets peut calmer. Certains patients disent se sentir “rassurés” lorsque leurs affaires sont là, même sans les utiliser. Le logement encombré devient une seconde peau. On comprend alors pourquoi une intervention brutale de désencombrement peut provoquer une détresse intense, un effondrement, une agitation, voire une rupture de lien avec les soignants ou les proches.
L’évaluation de l’accumulation défensive impose donc une écoute clinique fine. Il faut repérer la logique affective de conservation, la place du deuil, la peur du manque, la fragilité narcissique, la capacité à verbaliser les attachements, ainsi que le retentissement réel sur la vie quotidienne. L’encombrement ne suffit pas à lui seul à conclure. Un patient peut vivre entouré d’objets nombreux sans être dans une logique pathologique ; inversement, une accumulation défensive sévère peut exister bien avant qu’un observateur extérieur ne parle de “syllogomanie”.
La notion de défense aide aussi à penser la temporalité. Souvent, l’accumulation s’installe par couches successives. Elle commence discrètement. La personne garde un peu plus, diffère le tri, investit davantage certains objets. Puis des événements de vie la fragilisent. Ce qui n’était qu’une habitude de conservation devient un mode de protection plus intensif. L’environnement matériel se densifie en même temps que le monde psychique se rétrécit.
Dans cette perspective, l’objet fait écran, soutien, réserve ou témoin. Il sert à différer une séparation, à maintenir la présence des absents, à neutraliser l’incertitude. D’où l’importance de ne pas réduire ce tableau à une “manie du bazar”. L’accumulation défensive est un phénomène psychique sérieux, parfois discret, souvent douloureux, qui mérite une compréhension spécifique avant toute action concrète.
Définir la syllogomanie structurée et son organisation propre
Le terme de syllogomanie est souvent utilisé de manière extensive pour désigner toute forme d’accumulation excessive. Pourtant, lorsqu’on parle ici de syllogomanie structurée, on vise une situation où l’accumulation obéit à une logique relativement stable, organisée, répétitive et cohérente pour le sujet. Le trouble n’est pas seulement une défense occasionnelle ou une réponse contextuelle ; il tend à former un système.
La personne conserve un grand nombre d’objets, éprouve de fortes difficultés à s’en séparer, ressent une détresse significative à l’idée de jeter, et son mode de vie est altéré par l’encombrement. Cependant, cet encombrement s’accompagne fréquemment d’une architecture mentale. Les objets peuvent être regroupés par catégories, par thèmes, par usages potentiels, par valeur perçue, par degré de réparation possible, par origine, par chronologie ou selon un classement personnel difficile à comprendre de l’extérieur mais très clair pour le patient.
Dans ce cadre, l’accumulation n’est pas forcément chaotique au sens vécu par le sujet. Le logement peut paraître saturé, mais la personne sait parfois où se trouvent les choses, justifie leur place et se montre irritée si un tiers déplace un élément. Il existe une mémoire interne de l’organisation. Cette structuration peut être fine ou rudimentaire, mais elle distingue la syllogomanie structurée d’une simple désorganisation domestique ou d’une incurie globale.
Un autre trait important réside dans la persistance des croyances associées aux objets. Le patient attribue une valeur potentielle forte à ce qui est gardé. Il pense qu’un objet pourra servir, être réparé, être donné, être revendu, inspirer un projet futur, contenir une information utile, ou posséder une importance morale. Jeter peut être vécu comme une faute, une imprudence, une perte irréversible ou une injustice faite à l’objet lui-même.
Certaines personnes conservent presque tout support écrit, convaincues qu’une information essentielle pourrait s’y trouver un jour. D’autres accumulent vêtements, contenants, outils, appareils, pièces détachées, livres, journaux, emballages, objets cassés, matériaux divers. Ce qui importe n’est pas seulement la quantité, mais la difficulté structurelle à hiérarchiser la valeur réelle et à accepter la séparation.
La syllogomanie structurée peut être associée à des traits obsessionnels : doute, perfectionnisme, peur de faire une erreur de tri, besoin de contrôle, difficulté à décider, intolérance à l’incertitude. Le patient remet à plus tard le choix de jeter parce qu’il craint de se tromper. La pile d’objets devient alors la conséquence concrète d’une impossibilité à clore. L’objet reste en suspens parce que la décision définitive est insupportable.
Elle peut aussi s’inscrire dans un trouble spécifique de l’accumulation, avec ou sans insight. Certains patients reconnaissent partiellement l’excès. D’autres considèrent leur comportement comme raisonnable et voient surtout le problème dans l’incompréhension des proches. La souffrance peut être directe, liée à l’encombrement, ou indirecte, liée aux conflits familiaux, aux injonctions, aux menaces d’intervention, aux frais, aux ruptures sociales.
La notion de structure concerne aussi les routines. Le patient peut développer des habitudes d’acquisition ou de récupération : ramassage dans la rue, achat compulsif, conservation des objets reçus, impossibilité à refuser des dons, récupération sélective de certains matériaux, détournement des espaces de vie en zones de stockage. Le trouble possède alors une dynamique active, pas seulement passive. On ne garde pas seulement ce qui existe ; on continue à alimenter le système.
Cette forme structurée n’implique pas toujours une insalubrité majeure. Le logement peut être encombré sans être franchement sale. Il peut aussi l’être par endroits, mais l’hygiène n’est pas nécessairement effondrée. C’est un point majeur de différenciation avec le syndrome de Diogène. Dans la syllogomanie structurée, l’objet reste au centre. Dans le syndrome de Diogène, c’est l’ensemble du rapport au soin de soi et au cadre de vie qui se défait.
Le sujet syllogomane peut par ailleurs investir fortement la cohérence narrative de son accumulation. Il raconte son système, explique son utilité, se présente parfois comme prudent, économe, écologique, créatif, prévoyant, mémoriel ou simplement “attaché aux choses”. Ces justifications peuvent recouvrir la souffrance réelle, mais elles ne sont pas nécessairement mensongères. Elles montrent que la conservation participe d’une identité.
Sur le plan clinique, il faut être attentif à la différence entre une collection, une activité de récupération organisée ou un mode de vie frugal et la syllogomanie pathologique. Une collection implique généralement des critères de sélection, de mise en valeur, de limitation relative et un plaisir esthétique ou thématique identifiable. La syllogomanie, elle, déborde progressivement les fonctions habituelles du logement, altère l’usage des pièces et génère un retentissement.
Le mot “structurée” aide donc à comprendre qu’on n’a pas affaire à un chaos pur, mais à une organisation envahissante. Cette organisation peut sembler rationnelle de l’intérieur tout en devenant dysfonctionnelle de l’extérieur. C’est précisément cette tension entre logique subjective et invalidation objective qui rend l’évaluation complexe.
Quand on rencontre un patient présentant une accumulation importante, la question utile n’est pas seulement “garde-t-il trop ?”, mais “comment garde-t-il ? selon quelles règles ? avec quelle cohérence ? avec quelle souffrance ? avec quel degré d’envahissement fonctionnel ?”. C’est dans ces réponses que la syllogomanie structurée se laisse distinguer d’autres formes d’accumulation.
Le syndrome de Diogène avec abandon de l’hygiène : une réalité plus globale que l’encombrement
Le syndrome de Diogène occupe une place particulière parce qu’il évoque immédiatement des images fortes : logement très sale, accumulation massive, odeurs, retrait social, refus d’aide, incurie, parfois agressivité défensive face à l’intervention. Pourtant, pour bien le différencier d’une accumulation défensive ou d’une syllogomanie structurée, il faut rappeler que son noyau clinique dépasse largement le seul fait de garder des objets.
Le syndrome de Diogène avec abandon de l’hygiène se caractérise par une négligence sévère de soi et de son environnement. L’hygiène corporelle est souvent très altérée : vêtements souillés, toilette rare ou inexistante, mauvaise odeur corporelle, ongles négligés, peau sale, cheveux non entretenus. L’hygiène domestique l’est aussi : vaisselle accumulée, restes alimentaires décomposés, surfaces non nettoyées, poussière, moisissures, déchets organiques, linge sale, excréments ou urines dans certains cas, présence de nuisibles.
Ce tableau peut inclure une accumulation d’objets ou de déchets, mais l’élément majeur est l’abandon du soin. Là où la syllogomanie structurée garde un rapport central à la valeur attribuée à l’objet, le syndrome de Diogène introduit une désorganisation du rapport à soi, à l’habitat, au corps et parfois aux normes élémentaires de sécurité. La personne peut vivre dans un milieu devenu objectivement dangereux sans mobiliser les conduites minimales de correction.
Le retrait social est fréquent. Le patient reçoit peu ou pas, évite les visites, rompt avec la famille, rejette les voisins, refuse les intervenants ou les tolère difficilement. Il peut exister une méfiance extrême, une irritabilité, un déni, voire une hostilité marquée quand quelqu’un tente d’aborder la question du logement ou de l’hygiène. La personne ne se perçoit pas forcément comme en difficulté. Elle peut considérer les autres comme intrusifs, persécuteurs ou moralistes.
Dans certains cas, l’abandon de l’hygiène s’accompagne d’une rupture des soins médicaux. Les traitements ne sont plus pris correctement. Les rendez-vous ne sont pas honorés. Des pathologies somatiques s’aggravent. La nutrition se dégrade. Le patient peut présenter une déshydratation, une dénutrition, des plaies négligées, des infections cutanées, une fragilité générale. Le risque vital ou fonctionnel devient alors un enjeu direct.
Le syndrome de Diogène n’est pas un diagnostic unique simple. Il constitue plutôt un tableau clinique ou syndromique pouvant recouvrir diverses étiologies : démence, dépression sévère, trouble psychotique, trouble de la personnalité, alcoolisation chronique, isolement extrême, syndrome frontal, troubles neurocognitifs, deuil pathologique, décompensation après événement de vie, voire formes mixtes. C’est pourquoi il faut se garder d’en faire une catégorie explicative autosuffisante.
L’abandon de l’hygiène doit être pris au sérieux comme signe différentiel. Une personne syllogomane peut vivre dans un appartement très encombré mais continuer à se laver, à entretenir son linge, à nettoyer une partie de son espace, à manger correctement et à préserver une présentation sociale minimale. Dans le syndrome de Diogène, cette préservation s’effondre partiellement ou massivement. Le désinvestissement ne touche plus uniquement le tri des objets, mais les gestes fondamentaux de maintien de soi.
L’insalubrité objective est souvent plus importante. Les risques d’incendie, de chute, d’intoxication, d’infection, d’invasion parasitaire ou de dégradation du bâtiment sont accrus. Il peut exister une impossibilité d’utiliser certaines fonctions du logement : lit inaccessible, cuisine inutilisable, douche condamnée, toilettes hors service, issues obstruées. On n’est plus seulement face à une accumulation gênante ; on est face à une atteinte sévère des conditions minimales d’habitabilité.
Un autre point distinctif est la qualité de l’insight. Le patient présentant un syndrome de Diogène minimise souvent l’ampleur du problème ou dénie les conséquences. Il ne ressent pas toujours la honte de la même manière qu’une personne en accumulation défensive. Parfois, la honte existe mais conduit à l’évitement total. D’autres fois, c’est une forme d’indifférence apparente, de désafférentation émotionnelle ou de rejet du regard social qui domine.
Le clinicien doit également prendre en compte l’âge sans s’y enfermer. Le syndrome de Diogène est souvent décrit chez des personnes âgées isolées, mais des tableaux apparentés peuvent exister chez des sujets plus jeunes, notamment en contexte psychiatrique sévère, addictif ou neurodéveloppemental compliqué. L’erreur serait de réserver ce terme à la gériatrie ou de l’associer automatiquement à la vieillesse.
Il est aussi essentiel de ne pas confondre précarité matérielle et syndrome de Diogène. Un logement dégradé par manque de moyens, par insécurité sociale ou par absence d’aides ne relève pas automatiquement d’une incurie psychopathologique. Le diagnostic suppose une analyse du comportement du sujet, de sa capacité de sollicitation, de son rapport au soin, à l’hygiène, à l’aide et aux objets. Sans cela, le risque de stigmatisation est considérable.
La présence d’un abandon de l’hygiène change radicalement les priorités. Là où une accumulation défensive ou une syllogomanie structurée peuvent se travailler progressivement dans un cadre psychothérapeutique, éducatif ou de soutien au tri, le syndrome de Diogène impose souvent une vigilance renforcée sur la sécurité, le maintien à domicile, la capacité de consentement, les soins somatiques et la coordination pluridisciplinaire. C’est une situation où la clinique du lien doit s’articuler à la clinique du risque.
Les mécanismes psychiques ne sont pas les mêmes
Pour différencier ces trois configurations chez un même patient, il est souvent plus utile de partir des mécanismes psychiques que de l’aspect visuel du logement. Deux appartements peuvent sembler aussi encombrés ; pourtant, les ressorts internes qui maintiennent la situation peuvent être radicalement distincts.
Dans l’accumulation défensive, le mécanisme central est la protection contre un vécu de manque, de perte ou de désorganisation interne. L’objet soutient le Moi. Il remplit une fonction de pare-excitation, de mémoire, de réassurance, de continuité narcissique ou de substitution relationnelle. La conservation excessive répond à une fragilité subjective. Le sujet garde pour ne pas se sentir abandonné, amputé, effondré, menacé par le vide.
Dans la syllogomanie structurée, la dynamique psychique fait davantage intervenir l’intolérance à la séparation d’avec l’objet, la surestimation de sa valeur future, la difficulté de décision, le doute pathologique, la peur de l’erreur, et souvent une logique de contrôle. L’enjeu n’est pas seulement d’être protégé par l’objet ; il est aussi de ne pas trancher, de ne pas perdre un possible, de ne pas commettre une faute irréversible. Le système de conservation devient auto-entretenu par des croyances relativement stables.
Dans le syndrome de Diogène avec abandon de l’hygiène, les mécanismes sont plus hétérogènes mais comportent souvent un désinvestissement massif, un repli, une rupture du souci de soi, parfois un déni ou une altération des fonctions exécutives. L’accumulation, quand elle existe, peut relever moins d’un attachement spécifique à chaque objet que d’une incapacité globale à traiter, trier, évacuer, entretenir, organiser, ou d’une indifférence à la dégradation progressive du milieu.
Là où l’accumulation défensive garde une tonalité affective intense, et la syllogomanie structurée une tonalité de croyances organisées, le syndrome de Diogène introduit plus souvent une dimension d’incurie, de rupture adaptative et de désocialisation profonde. Le vécu du sujet peut aller de la méfiance hostile à l’apathie, en passant par une fierté paradoxale d’autosuffisance ou une fermeture hermétique au jugement extérieur.
La peur du vide n’a pas la même forme selon les cas. Dans l’accumulation défensive, elle est intime, douloureuse, souvent reliée à l’histoire du sujet. Dans la syllogomanie, elle se traduit davantage en peur de perdre une utilité potentielle ou de faire le mauvais choix. Dans le syndrome de Diogène, elle peut ne pas être accessible au premier plan ; ce qui frappe davantage est la perte de mobilisation face au désordre, la négligence, ou une logique de retrait radical.
La honte aussi varie. Le patient en accumulation défensive est souvent honteux, même s’il se protège du regard. Celui qui présente une syllogomanie structurée peut osciller entre gêne et justification, parfois avec une combativité argumentative. Le sujet avec syndrome de Diogène peut manifester une honte enfouie mais recouverte par le refus de contact, ou au contraire très peu de honte apparente malgré l’extrême dégradation.
Le rapport à l’autre est révélateur. Dans l’accumulation défensive, l’autre risque de toucher à ce qui soutient le sujet ; il est donc vécu comme potentiellement intrusif mais aussi parfois comme aidant si la confiance est installée. Dans la syllogomanie structurée, l’autre menace surtout l’ordre interne du système, la logique de conservation, la maîtrise du tri. Dans le syndrome de Diogène, l’autre représente souvent une menace pour l’autonomie défensive, pour le territoire ou pour le déni même de la situation.
Ces distinctions ne sont jamais absolues. Un patient peut combiner un fort attachement affectif à certains objets, une organisation syllogomane sur d’autres catégories et un abandon progressif de l’hygiène dans un contexte dépressif ou cognitif. Mais comprendre les mécanismes dominants aide à ne pas se contenter d’une lecture unique.
Sur le plan thérapeutique, cette différence est décisive. Quand l’objet est avant tout un rempart, il faut soutenir autrement avant de retirer. Quand le système est structuré par des croyances de conservation, il faut travailler sur la décision, la hiérarchie et l’exposition à la séparation. Quand la négligence de soi domine, il faut d’abord restaurer un minimum de sécurité, de soins, de lien et parfois de cadre contenant.
Une clinique sérieuse ne peut donc pas s’arrêter à la question : “y a-t-il trop d’objets ?”. Elle doit aller vers : “qu’est-ce que les objets font au sujet, et que fait le sujet avec eux ?”. C’est dans cette articulation que la différenciation prend tout son sens.
Le rapport à l’objet : critère majeur de différenciation
Parmi tous les axes d’analyse possibles, le rapport à l’objet constitue sans doute le critère le plus éclairant. Ce n’est pas la quantité d’objets qui différencie à elle seule les tableaux, mais la manière dont chaque objet, ou chaque catégorie d’objets, est investi psychiquement.
Dans l’accumulation défensive, l’objet possède souvent une densité affective singulière. Même lorsqu’il s’agit d’objets très ordinaires, le patient peut leur attribuer une dimension protectrice ou mémorielle. L’objet n’est pas forcément beau, utile ou rare ; il compte parce qu’il sert à maintenir une présence, une continuité, un apaisement. On retrouve fréquemment des formulations telles que : “je ne peux pas m’en débarrasser”, “ça me fait quelque chose”, “ça a une histoire”, “ça me rassure de l’avoir”, “je ne suis pas prête”.
Dans la syllogomanie structurée, l’objet est souvent investi moins pour son histoire affective que pour sa valeur potentielle, sa fonction supposée ou sa place dans un ensemble. Il est gardé parce qu’il peut servir, être trié plus tard, être utile à quelqu’un, contenir une information, s’intégrer dans un futur projet. L’objet est pris dans une logique d’anticipation et de conservation généralisée. Le sujet n’est pas nécessairement attaché à chaque item de manière émotionnelle, mais il peine à légitimer la mise au rebut.
Dans le syndrome de Diogène, en revanche, le rapport à l’objet peut être moins élaboré individuellement. Certains objets ou déchets sont simplement laissés là. Ils ne sont ni véritablement choisis ni véritablement pensés. Leur présence témoigne d’une absence de traitement, d’évacuation, de hiérarchisation ou d’entretien. Cela ne signifie pas qu’il n’y ait jamais d’attachement ; mais la masse accumulée reflète souvent davantage une incurie globale qu’un investissement fin de chaque élément.
Observer comment le patient parle des objets est extrêmement instructif. Peut-il expliquer pourquoi il les garde ? Les explications sont-elles affectives, utilitaires, morales, floues, persécutives, inexistantes ? Réagit-il différemment selon les catégories ? Par exemple, une personne peut être profondément attachée aux lettres et photos, mais conserver aussi des sacs et emballages par peur de manquer. Une autre peut déployer un raisonnement très construit pour les journaux, vis, boîtes, câbles, contenants, vêtements, sans charge émotionnelle apparente mais avec impossibilité structurelle de jeter.
Le degré de personnalisation est important. Dans l’accumulation défensive, les objets sont souvent “subjectivés” : ils portent un fragment de vie, de relation ou de sécurité. Dans la syllogomanie structurée, ils sont “systématisés” : ils appartiennent à des catégories dont la conservation répond à des règles internes. Dans le syndrome de Diogène, ils sont plus fréquemment “subis” ou laissés sédimenter dans un contexte d’abandon de l’entretien.
Le patient peut-il tolérer qu’on touche à ses objets ? Dans l’accumulation défensive, le contact d’autrui peut être ressenti comme une intrusion émotionnelle. Dans la syllogomanie structurée, il peut être vécu comme une perturbation du système, un risque de perte ou de désordre. Dans le syndrome de Diogène, la réaction peut aller de l’indifférence apparente à l’agressivité territoriale, mais sans que chaque objet soit nécessairement défendu pour sa valeur propre.
Le devenir de l’objet est une autre piste. Dans l’accumulation défensive, le futur de l’objet est souvent indéterminé mais sa conservation importe comme présence. Dans la syllogomanie structurée, le futur est fantasmé : l’objet pourra servir, être trié, être réparé, être classé, être donné plus tard. Dans le syndrome de Diogène, le futur est peu pensé ; l’objet reste parce qu’il n’est pas traité.
Cette lecture permet d’éviter certaines erreurs. Un logement rempli de piles “bien connues” du patient n’est pas forcément un Diogène. À l’inverse, un logement moins rempli mais gravement sale, avec déchets organiques et abandon corporel, n’est pas une simple syllogomanie. Le regard doit se porter moins sur le volume brut que sur la nature de l’investissement.
Il faut aussi repérer les zones différenciées d’un même habitat. Un patient peut avoir une chambre saturée d’objets personnels fortement investis, un bureau rempli de papiers classés selon une logique syllogomane, et une cuisine laissée dans un état d’abandon révélant une incurie progressive. Chez un même sujet, plusieurs modalités de rapport à l’objet peuvent donc coexister. C’est pourquoi l’évaluation pièce par pièce, catégorie par catégorie et fonction par fonction est précieuse.
Enfin, il ne faut pas sous-estimer la dimension symbolique du déchet. Pour certains patients, jeter revient à nier l’histoire, à trahir la mémoire, à gaspiller, à se séparer d’une part d’eux-mêmes. Pour d’autres, le déchet n’est plus perçu comme tel : tout garde une possibilité, donc rien ne mérite d’être éliminé. Dans le syndrome de Diogène, au contraire, la frontière entre objet, détritus et résidu peut se brouiller parce que l’activité de distinction elle-même est altérée.
Le rapport à l’objet constitue donc un fil rouge clinique. Il aide à comprendre ce qui, derrière un même encombrement apparent, relève de la défense, de la structure syllogomane ou de l’incurie.
Le rapport à l’hygiène, au corps et au logement
S’il fallait retenir un axe particulièrement discriminant pour repérer le syndrome de Diogène avec abandon de l’hygiène, ce serait celui du rapport au corps, à l’entretien de soi et à l’habitabilité du logement. Cet axe est fondamental car il permet de distinguer une problématique centrée sur les objets d’une problématique plus globale de négligence de soi.
Dans l’accumulation défensive d’objets, l’hygiène peut rester relativement préservée. Le patient peut avoir un intérieur encombré, difficile à ranger, parfois visuellement saturé, tout en se lavant, changeant de vêtements, entretenant le minimum vital du domicile, nettoyant certaines zones et conservant une présentation sociale correcte. Le désordre est réel, mais il n’emporte pas nécessairement un effondrement de la fonction de soin.
Dans la syllogomanie structurée également, il n’est pas rare que l’hygiène corporelle demeure correcte, voire méticuleuse. Certaines personnes vivant dans un espace très encombré sont parfaitement capables de se présenter proprement, de maintenir un ordre partiel, d’entretenir des routines de lessive, de cuisine ou de ménage sur des espaces restreints. Le paradoxe surprend souvent les proches : “tout est plein, mais elle est impeccable”. Ce décalage n’est pas exceptionnel.
Le syndrome de Diogène, en revanche, implique une atteinte beaucoup plus marquée de cet ensemble. Le corps peut être négligé, les vêtements portés longtemps sans lavage, les soins de base abandonnés. Le logement devient difficilement habitable au sens objectif : mauvaise odeur, salissures massives, aliments périmés, vaisselle ancienne, sanitaires non entretenus, accumulation de matières organiques, développement de nuisibles ou obstruction des espaces fonctionnels.
Le statut de la cuisine, de la salle de bain et des toilettes est très révélateur. Dans une accumulation défensive ou une syllogomanie structurée, ces pièces peuvent être encombrées, mais elles restent souvent utilisables, au moins partiellement. Dans un tableau de Diogène, elles sont fréquemment dégradées au point d’être inutilisables ou presque. La douche peut être transformée en débarras, les plaques de cuisson inaccessibles, les toilettes souillées ou obstruées, l’évier impraticable.
Le patient se plaint-il de la saleté ou semble-t-il ne plus la percevoir ? Cette question est importante. Certaines personnes souffrent d’un logement sale parce que l’accumulation rend le nettoyage trop difficile. Elles voudraient faire mieux, mais se sentent débordées. D’autres ne paraissent plus affectées par des conditions qui provoqueraient habituellement un malaise intense. Cette réduction de la sensibilité à l’insalubrité oriente davantage vers l’incurie.
Le rapport olfactif constitue un indice clinique souvent négligé. Les odeurs fortes peuvent exister dans tout logement encombré, mais elles sont particulièrement significatives lorsqu’elles renvoient à l’absence de gestion des déchets, à des fluides corporels, à des denrées putréfiées ou à une absence de ventilation prolongée. Là encore, c’est moins l’existence d’une odeur que l’indifférence ou le faible seuil de réaction du sujet qui est parlant.
L’hygiène du linge, la gestion des poubelles, l’état du couchage, l’accès à l’eau, l’usage du réfrigérateur et la présence de denrées consommables sont autant de marqueurs fonctionnels. Un sujet syllogomane peut entasser énormément de choses tout en triant ses déchets ménagers et en dormant dans un lit propre. Un sujet avec syndrome de Diogène peut dormir dans des conditions délabrées, ne plus distinguer le propre du sale, consommer des produits impropres ou laisser des déchets s’accumuler longtemps.
Le corps donne lui aussi des informations cruciales. Odeur corporelle marquée, dénutrition visible, état cutané dégradé, lésions négligées, mycoses, escarres, absence de suivi dentaire, défaut d’observance thérapeutique : ces éléments déplacent immédiatement l’évaluation vers une problématique de négligence grave. Ils appellent une vigilance somatique renforcée.
Il convient néanmoins de rester prudent. Une hygiène altérée ponctuellement ne suffit pas à parler de syndrome de Diogène. Une dépression sévère, une douleur chronique, un handicap physique, une poussée psychotique, une situation de précarité ou un épisode de crise peuvent temporairement dégrader l’entretien du corps et du domicile. Le clinicien doit donc distinguer l’épisode aigu, la limitation fonctionnelle et l’organisation durable d’un tableau d’abandon.
Le regard clinique doit aussi repérer la marge d’action restante. Le patient peut-il encore se représenter ce qu’il faudrait faire ? Peut-il nommer les zones problématiques ? Peut-il accepter de commencer par un point précis ? Est-il physiquement capable de prendre une douche mais s’y refuse, ou ne peut-il plus accéder à la salle de bain ? A-t-il les moyens cognitifs et moteurs d’organiser une amélioration ? Les réponses orientent vers des mécanismes différents.
Au fond, le rapport à l’hygiène ne doit pas être compris comme un simple marqueur moral ou social. Il s’agit d’un indicateur clinique de l’investissement de soi, du niveau de désorganisation, de la capacité d’auto-soin et du risque. C’est ce qui en fait un critère de premier plan pour distinguer une accumulation centrée sur l’objet d’une véritable incurie.
La place du déni, de la honte et de l’insight
La manière dont le patient perçoit sa situation constitue un autre levier de différenciation. Trois notions sont ici particulièrement utiles : le déni, la honte et l’insight, c’est-à-dire la conscience plus ou moins claire du caractère problématique de son comportement ou de son environnement.
Dans l’accumulation défensive d’objets, la honte est souvent très présente. Le patient sait, au moins par moments, que son logement est trop rempli, que la situation est difficile à montrer, qu’elle peut être jugée, voire qu’elle l’enferme. Il évite parfois les visites, ferme certaines pièces, s’excuse, minimise, repousse les interventions. Mais cette évitement s’appuie sur une souffrance subjective. Il ne nie pas toujours le problème ; il ne parvient simplement pas à y renoncer.
L’insight est souvent partiel. La personne peut dire : “je sais que ce n’est pas normal”, “je comprends que ça inquiète”, “j’aimerais faire du tri mais je n’y arrive pas”. Cette formulation est précieuse. Elle montre que la conscience du trouble existe, même si elle n’entraîne pas immédiatement un changement. On n’est pas dans l’indifférence totale ; on est dans l’ambivalence douloureuse.
Dans la syllogomanie structurée, l’insight est très variable. Certains patients reconnaissent clairement l’excès et souffrent de leur incapacité à jeter. D’autres soutiennent de façon argumentée que leur comportement est logique, voire supérieur à celui des autres. Ils se décrivent comme prudents, économes, responsables, attachés aux choses utiles, tandis que l’entourage serait “gaspilleur” ou “obsédé par le vide”. Le problème, à leurs yeux, n’est pas l’accumulation en elle-même mais la pression externe.
La honte peut donc être moins spontanément visible. Elle peut exister en profondeur mais être recouverte par une rationalisation forte. Le patient peut se montrer combatif, procédurier, très explicatif. Il n’admet pas facilement que ses règles de conservation soient dysfonctionnelles. Le déni n’est pas toujours massif ; il peut être sélectif. Il reconnaît l’encombrement, mais pas la portée pathologique de ses choix.
Dans le syndrome de Diogène avec abandon de l’hygiène, le déni est souvent plus important. Le patient peut sous-estimer gravement l’insalubrité, nier les dangers, rejeter toute aide comme une intrusion ou considérer son mode de vie comme relevant strictement de sa liberté. Il peut y avoir une sorte de fermeture à l’évidence partagée. Là où un visiteur est saisi par l’odeur, la saleté ou le risque, le sujet ne voit “rien d’alarmant” ou retourne l’accusation contre les intervenants.
Cependant, la clinique est plus subtile qu’une opposition simple entre honte et déni. Certaines personnes en syndrome de Diogène éprouvent une honte immense, mais l’expriment par l’évitement absolu. Elles ne la verbalisent pas ; elles se barricadent derrière le refus. D’autres, très isolées, semblent avoir perdu les repères sociaux qui rendaient la honte opérante. L’absence apparente de honte n’équivaut donc pas forcément à une absence de souffrance.
L’insight doit être évalué dans plusieurs dimensions : conscience de l’encombrement, conscience de l’insalubrité, conscience du retentissement fonctionnel, conscience du risque, conscience des conséquences relationnelles, conscience du caractère excessif de la conservation. Un patient peut reconnaître un aspect et nier tous les autres. Par exemple, il peut admettre qu’il y a “beaucoup trop de choses”, tout en niant que cela gêne la circulation ou expose à des chutes.
Le style relationnel lors de l’entretien est très instructif. Le patient exprime-t-il de l’embarras ? de la tristesse ? de la colère ? de l’indifférence ? de la suspicion ? Est-il soulagé qu’on comprenne sa difficulté ou immédiatement sur la défensive ? Ces nuances orientent la compréhension clinique plus sûrement que des catégories rigides.
Le degré d’insight a des conséquences directes sur la stratégie d’intervention. Un patient honteux mais conscient pourra entrer progressivement dans une alliance, à condition de ne pas être humilié. Un patient syllogomane peu insighté nécessitera un travail patient sur les croyances, la hiérarchie des priorités et la tolérance à la frustration. Un patient en incurie avec déni massif exigera souvent une approche très prudente, parfois médiatisée par le soin somatique, le social ou le cadre légal.
Il ne faut pas non plus surinterpréter la bonne présentation verbale. Certains sujets capables d’un discours sophistiqué peuvent sous-estimer fortement la gravité de la situation. À l’inverse, d’autres, peu à l’aise pour parler d’eux, ont pourtant une conscience lucide de leur impasse. C’est pourquoi l’insight doit toujours être croisé avec l’observation concrète du logement, du fonctionnement quotidien et du rapport au soin.
En pratique, plus la honte consciente et l’ambivalence sont présentes, plus on s’oriente vers une accumulation défensive ou une syllogomanie avec conscience partielle. Plus le déni, le rejet de l’évidence et l’indifférence apparente à l’insalubrité dominent, plus l’hypothèse d’un syndrome de Diogène avec abandon de l’hygiène doit être explorée.
L’organisation de l’espace : chaos apparent ou système interne ?
L’observation de l’espace domestique offre des indices précieux, à condition de ne pas s’arrêter à une impression globale de “désordre”. Il faut analyser la manière dont les objets occupent l’espace, les trajectoires de circulation, les zones sacrifiées, les zones préservées, et surtout l’existence ou non d’une logique interne.
Dans l’accumulation défensive, l’espace peut être saturé de manière progressive, souvent par couches successives. Certains lieux ont une densité émotionnelle particulière : chambre, bureau, armoire, commode, table, cartons liés à des souvenirs. L’organisation n’est pas nécessairement nette, mais elle est fréquemment associée à des regroupements de sens. Le patient sait parfois ce que représentent ces ensembles, même s’il n’en a pas une gestion très ordonnée.
Dans la syllogomanie structurée, on retrouve souvent des zones correspondant à des catégories. Les papiers sont là, les vêtements ici, les outils ailleurs, les contenants dans tel coin, les appareils à réparer dans telle pièce. De l’extérieur, cela peut sembler impraticable ; de l’intérieur, le patient retrouve ses repères. Il peut affirmer qu’il sait où tout se trouve, qu’il a “son système”, même si celui-ci déborde les fonctions normales du logement.
L’existence d’un système interne, même rudimentaire, est un argument fort en faveur d’une syllogomanie structurée. Les objets ne sont pas seulement amassés ; ils sont distribués selon des règles implicites. Les piles ont un ordre, les sacs une signification, les tas une fonction différée. Le sujet tolère mal les déplacements non consentis parce qu’ils rompent cette cartographie interne.
Dans le syndrome de Diogène, l’espace paraît plus souvent envahi de manière indifférenciée ou secondaire à une absence d’entretien globale. Cela ne signifie pas qu’aucune logique n’existe, mais l’impression dominante est souvent celle d’une dégradation fonctionnelle généralisée. Les déchets, le linge, les aliments, les objets, les contenants, les papiers et les résidus coexistent sans hiérarchie claire. L’accès aux zones vitales devient précaire.
L’utilisation effective des pièces constitue un critère simple mais puissant. Une chambre reste-t-elle une chambre ? La cuisine est-elle encore utilisée pour cuisiner ? Le canapé sert-il à s’asseoir ou n’est-il plus qu’un support d’accumulation ? La douche a-t-elle été transformée en espace de stockage ? Lorsque les fonctions de base du logement sont massivement perdues, le niveau de gravité s’élève nettement.
Il faut également repérer les “îlots de maîtrise”. Un patient syllogomane peut avoir un bureau envahi mais garder un lit fait, une table dégagée pour manger, un passage précis entre les pièces, une salle de bain utilisable. Un patient en syndrome de Diogène présente plus souvent une altération des espaces fondamentaux eux-mêmes. Les îlots de maîtrise sont réduits, fragiles ou inexistants.
La circulation est un marqueur important. Des passages étroits, sinueux, instables, imposés par l’accumulation, augmentent les risques de chute et signent un retentissement fonctionnel avancé. Mais là encore, il faut comprendre leur signification. Dans la syllogomanie structurée, le patient s’est parfois aménagé des parcours adaptés à son système. Dans le syndrome de Diogène, les obstacles relèvent davantage d’une perte de contrôle et d’un défaut d’intervention.
Le traitement des surfaces est également parlant. Les surfaces horizontales attirent souvent l’accumulation dans tous les tableaux. Mais dans la syllogomanie, on peut retrouver une logique de dépôt stable : chaque surface devient un lieu de catégories spécifiques. Dans le syndrome de Diogène, la superposition des matières et objets paraît plus aléatoire, plus souillée, plus liée à la non-évacuation qu’à la conservation signifiante.
L’observation de l’espace doit rester non jugeante. Un logement encombré n’est pas seulement “sale” ou “mal rangé” ; il raconte une organisation psychique. Le professionnel qui prend le temps de décrire sans moraliser obtient souvent davantage d’informations. Dire “je vois que cette pièce n’est plus utilisable pour sa fonction initiale” est plus clinique que dire “c’est invivable”. La précision descriptive ouvre le dialogue.
Dans certaines situations, surtout lorsque plusieurs mécanismes coexistent, il peut être utile de cartographier l’habitat. Quelles pièces relèvent surtout d’un attachement affectif aux objets ? Quelles zones révèlent une logique syllogomane de stockage ? Quelles zones montrent une incurie avec salissures et dangers ? Cette cartographie permet de sortir d’une catégorisation trop globale et d’adapter les priorités d’intervention.
L’espace domestique devient ainsi un support d’évaluation dynamique. Il ne sert pas seulement à confirmer l’existence d’un trouble ; il aide à comprendre lequel domine, où il se manifeste et comment il altère le quotidien.
Les conséquences fonctionnelles au quotidien
La différenciation clinique ne doit jamais rester théorique. Ce qui compte, c’est aussi le retentissement sur la vie quotidienne. Deux patients peuvent conserver beaucoup d’objets, mais l’un continue à vivre de manière relativement autonome, tandis que l’autre ne peut plus cuisiner, dormir correctement, recevoir des soins ou se déplacer en sécurité.
Dans l’accumulation défensive, les conséquences fonctionnelles peuvent longtemps rester limitées ou localisées. Le patient perd du temps, renonce à inviter, ressent de la gêne, reporte des tâches, vit dans une forme de saturation mentale. Mais certaines fonctions du quotidien demeurent assurées. Le trouble devient réellement invalidant quand l’encombrement gagne les espaces de circulation, perturbe le sommeil, la préparation des repas, la recherche d’objets utiles ou la réalisation des soins personnels.
Dans la syllogomanie structurée, le retentissement est souvent plus net parce que le système de conservation envahit progressivement l’habitat et le fonctionnement. Les pièces changent de destination, le tri devient interminable, les décisions simples prennent un temps excessif, les achats ou récupérations continuent malgré le manque de place, les relations familiales se dégradent, les interventions techniques deviennent difficiles, les réparations du logement sont refusées ou reportées.
Le syndrome de Diogène avec abandon de l’hygiène entraîne quant à lui un retentissement plus global et plus sévère. Le patient peut ne plus assurer les gestes essentiels : se laver, changer de vêtements, éliminer les déchets, conserver une alimentation saine, respecter les soins, dormir dans des conditions correctes, utiliser des sanitaires propres, maintenir un accès sécurisé aux portes et fenêtres. La vie quotidienne n’est plus seulement compliquée ; elle est compromise.
Le retentissement doit être observé dans plusieurs domaines : alimentation, sommeil, mobilité, hygiène corporelle, hygiène domestique, prise de traitements, accès aux équipements, relation aux intervenants, vie sociale, sécurité incendie, gestion administrative, usage des sanitaires, capacité à recevoir une aide à domicile. Cette approche multidimensionnelle évite de réduire l’évaluation à l’impression visuelle.
La perte de fonctionnalité du logement est particulièrement importante. Peut-on encore cuisiner ? Le réfrigérateur fonctionne-t-il et contient-il des aliments consommables ? Le lit est-il accessible ? La personne peut-elle se rendre aux toilettes sans danger ? Les issues sont-elles dégagées ? Les robinets, plaques, prises et appareils sont-ils accessibles ? Le ménage minimal est-il envisageable ? Chacune de ces questions éclaire la gravité réelle.
Dans l’accumulation défensive, les conséquences sont souvent psychologiques et sociales avant d’être vitales : honte, isolement, fatigue mentale, conflits avec les proches, sentiment d’impuissance. Dans la syllogomanie structurée, elles deviennent plus concrètement matérielles et organisationnelles : perte d’usage des pièces, accumulation persistante, coûts, conflits répétés, difficulté à trier, à réparer, à entretenir. Dans le syndrome de Diogène, elles prennent un caractère médico-social urgent : insalubrité, danger physique, rupture du soin, risque de décompensation somatique.
L’évaluation fonctionnelle doit aussi intégrer la temporalité. Depuis quand la situation gêne-t-elle la vie quotidienne ? Quels seuils ont été franchis récemment ? Y a-t-il une aggravation rapide ? Une décompensation récente avec chute de l’autonomie orientera davantage vers un facteur aigu ou neurocognitif. Une évolution très progressive sur des années fera davantage penser à une accumulation chronique de type défensif ou syllogomane, éventuellement compliquée secondairement.
La capacité à se projeter dans une amélioration est également informative. Le patient peut-il identifier ce qui lui manque pour retrouver une pièce fonctionnelle ? Peut-il accepter des objectifs concrets ? Une personne en accumulation défensive ou en syllogomanie peut parfois collaborer sur une cible précise, même difficilement. Dans un tableau de Diogène sévère, cette projection est souvent beaucoup plus compromise.
Les conséquences relationnelles sont aussi un marqueur de sévérité. Le fait de ne plus recevoir personne, de cacher la situation aux proches, de refuser les visites médicales, de provoquer des plaintes du voisinage ou des conflits avec le bailleur signe un retentissement avancé. Mais là encore, il faut comprendre la qualité de ce retentissement : honte et évitement dans l’accumulation défensive, défense du système dans la syllogomanie, fermeture et rejet de l’aide dans le syndrome de Diogène.
Enfin, l’analyse fonctionnelle protège d’une erreur fréquente : croire que l’accumulation n’est problématique que lorsqu’elle est spectaculaire. En réalité, un trouble peut être cliniquement sérieux avant d’atteindre l’image caricaturale du logement totalement saturé. Ce qui fait gravité, ce n’est pas seulement le nombre d’objets, c’est l’altération concrète de la capacité à vivre, à se soigner et à être en sécurité.
Les comorbidités et contextes qui orientent le diagnostic
Aucun de ces tableaux n’existe dans le vide. Pour différencier accumulation défensive, syllogomanie structurée et syndrome de Diogène avec abandon de l’hygiène, il faut impérativement examiner les troubles associés, l’histoire psychiatrique, les événements de vie et le contexte somatique ou neurocognitif.
L’accumulation défensive d’objets s’observe fréquemment dans des contextes de traumatisme, de deuil, d’abandon, de dépression chronique, de fragilité narcissique, de dépendance affective ou de troubles de personnalité. L’objet vient souvent colmater une blessure. Chez ces patients, l’histoire biographique parle beaucoup : pertes successives, ruptures, exils, carences précoces, sentiment d’insécurité, solitude ancienne. L’accumulation prend alors sens comme tentative de continuité.
La syllogomanie structurée est souvent associée à des traits obsessionnels, à des troubles anxieux, au perfectionnisme, à l’indécision pathologique, parfois à un trouble de l’accumulation autonome. On peut retrouver une histoire ancienne de conservation excessive, une difficulté chronique à trier, une accumulation progressive depuis l’adolescence ou l’âge adulte jeune, et une aggravation lente mais continue. Les comorbidités dépressives sont fréquentes, souvent secondaires au retentissement du trouble.
Le syndrome de Diogène, lui, impose de rechercher activement des facteurs neurocognitifs et psychiatriques plus globaux : démence, syndrome frontal, troubles exécutifs, dépression sévère, trouble psychotique, alcoolodépendance, pathologie neurologique, isolement massif, veuvage, perte d’autonomie, pathologie somatique chronique invalidante. La question des capacités cognitives est centrale, surtout chez les sujets âgés.
Une altération frontale ou exécutive modifie profondément le tableau. Le patient ne planifie plus, n’initie plus, ne hiérarchise plus, ne se représente plus correctement les étapes nécessaires à l’entretien. Ce n’est pas seulement qu’il refuse ou craint de jeter ; il ne parvient plus à organiser l’action, à inhiber certaines conduites, à maintenir une séquence de tâches. Dans ce cas, l’incurie est moins une défense qu’une conséquence fonctionnelle d’un trouble cognitif.
Les troubles psychotiques peuvent produire des accumulations très particulières. Certains patients gardent des objets pour des raisons délirantes, symboliques ou persécutives. D’autres vivent dans une négligence sévère par désorganisation ou retrait autistique. Le discernement de la logique délirante, de la pensée désorganisée ou des hallucinations est donc indispensable avant de conclure à une syllogomanie ou à un Diogène “pur”.
La dépression sévère, quant à elle, peut mimer ou compliquer les trois tableaux. Un patient initialement en accumulation défensive peut cesser tout entretien lors d’un épisode mélancoliforme. Un sujet syllogomane peut laisser s’aggraver l’insalubrité faute d’énergie. À l’inverse, une dépression chez une personne isolée peut produire une incurie importante sans véritable trouble chronique de l’accumulation. L’évaluation doit donc distinguer le fond et l’épisode.
L’addictologie mérite une attention particulière. Alcool, sédatifs, substances diverses peuvent majorer la négligence, l’isolement, les chutes, la désorganisation et le défaut de soins. Parfois, l’accumulation passe au second plan derrière une toxicité globale du mode de vie. Dans d’autres cas, l’addiction aggrave un trouble préexistant.
Le vieillissement et les pertes sensorielles jouent aussi un rôle. Une baisse de mobilité, une arthrose sévère, des douleurs chroniques, une malvoyance ou une surdité peuvent rendre le tri et l’entretien beaucoup plus difficiles. Une accumulation modérée peut alors devenir ingérable. Ce contexte n’explique pas tout, mais il nuance l’interprétation psychopathologique. Le clinicien doit distinguer ce qui relève de la défense psychique, du trouble de l’accumulation et de la limitation fonctionnelle.
Il faut également tenir compte du niveau socio-économique. La récupération d’objets peut être liée à une histoire de privation réelle. Chez certaines personnes, la peur de manquer n’est pas seulement fantasmatique ; elle s’enracine dans une biographie de pénurie. Cette réalité n’annule pas la dimension psychopathologique, mais elle l’éclaire différemment.
Enfin, les événements déclencheurs ont une grande valeur diagnostique. Après un décès, une séparation ou un déménagement, une accumulation défensive peut s’intensifier brutalement. Après un AVC, une hospitalisation, un début de démence ou un isolement forcé, une incurie de type Diogène peut émerger ou se majorer. Après une retraite ou une perte d’activité, une syllogomanie jusque-là contenue peut envahir le domicile. Comprendre le moment de bascule aide à identifier le processus principal.
Différencier ces tableaux, ce n’est donc pas choisir une case abstraite ; c’est articuler l’observation actuelle à l’histoire, aux comorbidités et au fonctionnement global du sujet.
Chez un même patient, des formes mixtes sont fréquentes
L’une des principales difficultés cliniques tient au fait que, chez un même patient, ces trois dimensions peuvent coexister partiellement. Chercher à tout prix un diagnostic unique et parfaitement pur conduit souvent à des simplifications trompeuses. Il faut accepter qu’un sujet puisse présenter une accumulation défensive ancienne, organisée ensuite en syllogomanie structurée, puis compliquée d’un abandon de l’hygiène lors d’une phase d’isolement ou de déclin cognitif.
Un patient peut ainsi être très attaché à certains objets pour des raisons affectives profondes, conserver d’autres catégories selon un système très construit, et laisser parallèlement certaines zones du logement se dégrader gravement. Dans ce cas, la question utile n’est pas “quel est le bon terme exclusif ?”, mais “quelle logique domine aujourd’hui, et sur quelle dimension faut-il intervenir en priorité ?”.
Les formes mixtes se repèrent souvent à l’hétérogénéité du domicile. Certaines pièces ou certains tas d’objets sont défendus avec intensité émotionnelle. D’autres semblent relever d’un stockage systématique et rationalisé. D’autres enfin témoignent d’une absence totale d’entretien, avec déchets, salissures et impraticabilité. Cette coexistence n’est pas rare, surtout lorsque le trouble s’est installé depuis des années.
Le temps est une variable essentielle. Dans les premières phases, l’accumulation défensive peut être prédominante : le sujet garde, s’attache, reporte, souffre. Avec les années, la masse augmente et une logique syllogomane se consolide : catégories, règles internes, acquisition continue, incapacité croissante à trier. Plus tard, si l’isolement s’accentue, si la santé se dégrade ou si les fonctions exécutives baissent, un tableau de type Diogène peut s’ajouter : le ménage n’est plus fait, l’hygiène personnelle chute, les déchets ne sont plus gérés.
À l’inverse, certaines situations que l’on qualifierait rapidement de syndrome de Diogène sont en réalité des syllogomanies sévères compliquées par une dépression ou un épisode somatique. Le patient n’a pas perdu tout souci de soi ; il est simplement débordé, épuisé, honteux et dépassé. Dans ces cas, parler trop vite de Diogène peut majorer la stigmatisation et conduire à des réponses trop coercitives.
Il existe aussi des patients qui présentent une incurie très importante sans véritable attachement aux objets. Ici, la composante Diogène domine clairement et l’accumulation n’est qu’une conséquence secondaire de la négligence globale. Cette distinction est importante car le travail centré sur le tri d’objets aura peu d’effet si le moteur principal est une désorganisation exécutive ou un retrait psychotique massif.
Pour penser les formes mixtes, on peut raisonner par dimensions plutôt que par étiquettes figées. Dimension 1 : attachement défensif aux objets. Dimension 2 : organisation syllogomane de la conservation. Dimension 3 : négligence de soi et de l’habitat. Chaque patient peut présenter ces dimensions à des degrés différents. Cette lecture dimensionnelle est souvent plus utile en pratique.
Elle permet aussi de hiérarchiser les priorités. Si la dimension d’abandon de l’hygiène met en jeu la sécurité immédiate, elle passe avant le travail sur les objets affectivement investis. Si l’insalubrité est modérée mais la souffrance liée à la séparation d’avec l’objet très forte, l’intervention devra être contenante et progressive. Si le système syllogomane bloque toute évolution, il faudra travailler la prise de décision et les critères de tri.
Les proches vivent souvent très mal cette complexité. Ils ont tendance à voir un seul problème : “il faut vider”. Or vider une zone investie défensivement peut être traumatisant, tandis que négliger une zone d’insalubrité grave peut être dangereux. Les professionnels doivent donc expliquer que tout n’a pas le même statut, que toutes les piles ne se valent pas et que tous les objets n’obéissent pas à la même logique psychique.
Sur le plan clinique, il est utile d’identifier les noyaux durs. Qu’est-ce que le patient refuse absolument de voir partir ? Qu’est-ce qu’il garde surtout “au cas où” ? Qu’est-ce qu’il ne traite plus du tout par désengagement ou épuisement ? Cette triade éclaire souvent la structure mixte du tableau.
Reconnaître les formes mixtes ne signifie pas renoncer à nommer. Cela signifie nommer plus précisément, par exemple : “accumulation défensive ancienne avec organisation syllogomane marquée et signes récents d’abandon de l’hygiène”, ou “syllogomanie sévère sans incurie corporelle significative”, ou encore “incurie de type Diogène sur fond de trouble neurocognitif, avec peu d’attachement spécifique aux objets”. Une telle formulation est beaucoup plus clinique qu’une étiquette unique utilisée de manière automatique.
Les erreurs diagnostiques les plus fréquentes
Plusieurs erreurs reviennent régulièrement lorsque l’on tente de qualifier un patient vivant dans un encombrement important. Ces erreurs peuvent retarder une prise en charge adaptée ou, au contraire, conduire à des interventions inadéquates.
La première erreur consiste à appeler “syllogomanie” toute accumulation visible. Le terme devient alors un mot-valise qui ne dit rien du mécanisme, du degré d’organisation, de l’insight ou de l’état d’hygiène. Or un patient peut accumuler pour des raisons défensives sans présenter une véritable organisation syllogomane. À l’inverse, l’absence d’insalubrité n’exclut pas une syllogomanie sévère.
La deuxième erreur est d’employer “syndrome de Diogène” dès qu’un logement est très encombré ou très sale. Ce raccourci est problématique parce qu’il associe trop vite le patient à une image de négligence extrême, de refus d’aide et d’insalubrité majeure, alors que certains tableaux relèvent d’une accumulation douloureuse avec honte, sans abandon corporel massif. Le terme doit rester réservé à des situations où l’incurie et le désinvestissement de l’hygiène sont réellement centraux.
La troisième erreur est de juger sur photographie mentale ou témoignage indirect. Les proches parlent souvent avec exaspération. Les voisins parlent avec inquiétude. Les services techniques décrivent des nuisances. Chacun apporte un morceau de vérité, mais l’évaluation clinique exige un regard direct, nuancé, contextualisé. Une pile importante de papiers n’a pas le même sens qu’un sol collant jonché de détritus organiques.
La quatrième erreur consiste à négliger l’histoire. Un même état apparent peut résulter de trajectoires très différentes. L’encombrement est-il ancien ? Est-il apparu après un deuil ? Après un accident ? Après une dépression ? Après un début de démence ? Sans cette chronologie, le clinicien risque de surinterpréter le présent et de manquer le processus.
La cinquième erreur est de méconnaître les atteintes cognitives. Un patient âgé, désorienté, vivant dans une incurie sévère, n’est pas simplement “syllogomane”. Le déficit exécutif, la démence ou le syndrome frontal peuvent expliquer une grande part du tableau. Se focaliser uniquement sur les objets ferait alors manquer l’essentiel : la perte de capacités.
La sixième erreur est de confondre choix de vie atypique et trouble pathologique. Certains sujets vivent de manière minimalement conventionnelle, récupèrent, réparent, stockent, bricolent, ou tolèrent un désordre important sans altération majeure du fonctionnement. Il ne s’agit pas pour autant d’un trouble clinique. La pathologie se définit par la souffrance, le retentissement, la rigidité, la perte de fonctionnalité et les risques.
La septième erreur est de prendre l’absence de plainte pour absence de problème. Beaucoup de patients ne formulent pas spontanément de demande. Honte, déni, isolement, manque d’insight, habitude ou peur de l’intrusion expliquent ce silence. L’absence de verbalisation n’annule ni le danger ni la souffrance. Inversement, un patient très plaintif n’est pas forcément le plus désorganisé ; il peut justement garder plus d’insight.
La huitième erreur est d’intervenir sur le désencombrement sans avoir qualifié le rapport psychique aux objets. Retirer brutalement des affaires très investies peut produire une rupture de confiance, une crise d’angoisse, un vécu d’effraction ou une ré-accumulation rapide. Dans d’autres cas, se contenter d’un travail psychologique sans traiter une incurie dangereuse revient à négliger la protection du patient. Le diagnostic conditionne donc la forme même de l’intervention.
La neuvième erreur est de penser en tout ou rien. Les cliniciens débutants cherchent parfois à savoir si le patient “est” ou “n’est pas” syllogomane, Diogène ou défensif. Or la réalité est souvent dimensionnelle. Poser la question en termes de degrés et de combinaisons est beaucoup plus fidèle à la clinique.
La dixième erreur, enfin, est la moralisation. Parler de paresse, de saleté, de caprice, d’obsession du stockage ou d’entêtement prive le professionnel d’une lecture psychopathologique et relationnelle. Une telle approche aggrave la honte, alimente le rejet de l’aide et ferme le dialogue. Décrire précisément vaut toujours mieux que juger.
Éviter ces erreurs demande du temps, de la patience, une observation fine et une capacité à tolérer la complexité. Mais c’est à ce prix que l’on peut différencier utilement les situations et proposer une aide réellement ajustée.
Comment mener l’évaluation clinique pas à pas
L’évaluation clinique d’un patient présentant accumulation, encombrement ou insalubrité ne peut pas se limiter à une impression générale. Elle doit être progressive, structurée et multidimensionnelle. L’objectif n’est pas seulement de poser un mot, mais de comprendre la fonction du trouble, sa gravité, ses risques et les leviers possibles d’intervention.
La première étape consiste à recueillir l’histoire de la situation. Depuis quand l’accumulation existe-t-elle ? A-t-elle toujours été présente ou s’est-elle aggravée récemment ? Y a-t-il eu un événement déclencheur : deuil, séparation, retraite, hospitalisation, chute, dépression, déménagement, perte d’emploi, début de troubles cognitifs ? Cette chronologie oriente fortement la compréhension du tableau.
La deuxième étape concerne la description concrète du logement. Quelles pièces sont touchées ? À quel degré ? Les espaces de circulation sont-ils libres ? Les fonctions de base du domicile sont-elles préservées ? Existe-t-il des déchets organiques, des odeurs fortes, des nuisibles, des sanitaires inutilisables, des risques d’incendie ? Une description pièce par pièce permet d’éviter les généralisations imprécises.
La troisième étape vise le rapport subjectif du patient aux objets. Que garde-t-il ? Pourquoi ? Quelles catégories sont les plus importantes ? Quels objets ne pourrait-il pas perdre ? Quels objets garde-t-il “au cas où” ? Quels objets sont simplement restés là ? Peut-il expliquer sa logique ? Se sent-il envahi ? rassuré ? honteux ? menacé à l’idée de jeter ? Ces réponses aident à distinguer l’attachement défensif, le système syllogomane et l’incurie.
La quatrième étape porte sur l’hygiène et le soin de soi. À quelle fréquence le patient se lave-t-il ? Change-t-il de vêtements ? Gère-t-il son linge ? Mange-t-il correctement ? Prend-il ses traitements ? A-t-il accès à l’eau, au lit, aux toilettes, à la cuisine ? Il faut aborder ces questions avec tact, sans humiliation, mais sans les éviter. Elles sont déterminantes pour différencier une accumulation d’objets d’un syndrome de Diogène avec abandon de l’hygiène.
La cinquième étape concerne l’insight et le vécu. Le patient reconnaît-il un problème ? Souhaite-t-il de l’aide ? De quoi a-t-il le plus peur ? Qu’est-ce qui l’empêche d’avancer ? Exprime-t-il de la honte, de l’épuisement, de la colère, de l’indifférence ? Son discours est-il cohérent, rationalisé, délirant, pauvre, défensif ? Cette exploration permet de comprendre la position subjective et les conditions de l’alliance.
La sixième étape doit évaluer les fonctions cognitives et exécutives lorsque le contexte le justifie. Chez une personne âgée, isolée ou récemment aggravée, il est essentiel de rechercher des troubles de mémoire, d’orientation, de planification, d’inhibition, de jugement. Sans cette évaluation, le risque est grand de traiter comme une résistance psychologique ce qui relève en réalité d’une perte de capacités.
La septième étape porte sur les comorbidités psychiatriques et addictologiques. Dépression, anxiété, troubles obsessionnels, psychose, consommation d’alcool ou de substances, traumatisme, personnalité pathologique : chacun de ces éléments peut moduler la forme de l’accumulation ou de l’incurie. L’objectif n’est pas de réduire le trouble à une étiquette supplémentaire, mais d’identifier les moteurs associés.
La huitième étape consiste à apprécier les risques immédiats. Chutes, incendie, infection, dénutrition, isolement, refus de soins, plaies, impossibilité d’accès des secours, conflits avec le voisinage, mise en danger d’animaux ou d’enfants s’il y en a. Cette hiérarchisation permet de distinguer ce qui relève d’un travail progressif et ce qui demande une action rapide.
La neuvième étape intègre l’entourage et le réseau. Qui sait ? Qui intervient déjà ? Quels conflits existent ? Le patient a-t-il un proche de confiance, une aide à domicile, un médecin traitant, un travailleur social, une infirmière, un bailleur préoccupé ? L’entourage est souvent pris entre désir d’aider et exaspération. Le professionnel doit entendre ces tensions sans laisser les proches imposer seuls leur lecture.
La dixième étape consiste à formuler cliniquement le tableau. Cette formulation doit être nuancée. Par exemple : “accumulation défensive importante à tonalité deuil, avec conservation très investie des objets personnels, sans abandon corporel majeur” ; ou “syllogomanie structurée avec envahissement des pièces de vie et faible insight, hygiène corporelle préservée” ; ou “tableau d’incurie de type Diogène avec abandon de l’hygiène, sur fond de probable trouble neurocognitif”. Une formulation de ce type oriente l’action bien mieux qu’un mot isolé.
L’évaluation doit rester évolutive. Le tableau d’un patient n’est pas figé. Une réévaluation régulière est souvent nécessaire, surtout si l’on observe des changements somatiques, cognitifs ou relationnels. Ce suivi permet de repérer si l’on est face à une accumulation stable, une aggravation structurée ou une bascule vers l’incurie.
Enfin, la qualité relationnelle de l’évaluation est essentielle. Le patient qui se sent jugé se ferme. Celui qui se sent observé sans être compris se méfie. Celui qui se sent dépossédé s’oppose. Il faut donc articuler précision clinique et respect. L’alliance ne signifie pas renoncer à voir le danger ; elle signifie créer les conditions pour que l’évaluation soit recevable et utile.
Les questions à poser pour mieux différencier les trois tableaux
Dans la pratique, certaines questions ciblées permettent de faire émerger rapidement des éléments discriminants. Elles doivent être posées avec tact, en s’adaptant au niveau de confiance et à la vulnérabilité du patient. Leur but n’est pas de piéger, mais de comprendre.
Une première série de questions concerne la fonction des objets : “Qu’est-ce qui est le plus difficile à jeter pour vous ?”, “Qu’est-ce que ces objets représentent ?”, “Comment vous sentez-vous quand on vous propose de trier ?”, “Avez-vous peur de manquer si vous jetez ?”, “Y a-t-il des objets qui vous rassurent simplement parce qu’ils sont là ?”. Ces formulations explorent la dimension défensive et affective de l’accumulation.
Une deuxième série vise la logique de conservation : “Comment décidez-vous de garder ou de jeter quelque chose ?”, “Avez-vous un système de classement ?”, “Savez-vous où retrouver ce dont vous avez besoin ?”, “Est-ce important que les choses restent à leur place ?”, “Que pourrait-il se passer si vous jetiez un objet qui vous semble inutile aujourd’hui ?”. Ces questions éclairent la structure syllogomane, le doute décisionnel et les croyances de valeur potentielle.
Une troisième série porte sur l’hygiène et le fonctionnement : “Pouvez-vous utiliser toutes les pièces de votre logement ?”, “La salle de bain est-elle accessible ?”, “À quand remonte votre dernier ménage de cuisine ?”, “Vous arrive-t-il de reporter la toilette ou la lessive parce que c’est trop compliqué ?”, “Le lit est-il facilement accessible ?”, “Comment gérez-vous les déchets ?”. Ces questions aident à repérer l’incurie et l’abandon de l’hygiène.
Une quatrième série explore l’insight : “La situation vous gêne-t-elle personnellement ?”, “Qu’est-ce qui vous semble problématique, s’il y a un problème ?”, “Est-ce votre entourage qui souffre davantage de la situation, ou vous aussi ?”, “Y a-t-il des choses que vous voudriez changer si c’était possible ?”. Un patient en accumulation défensive ou en syllogomanie consciente peut exprimer un souhait de changement, même bloqué. Dans le syndrome de Diogène, la minimisation ou le rejet peuvent être plus massifs.
Une cinquième série permet d’évaluer les risques : “Vous sentez-vous en sécurité chez vous ?”, “Avez-vous déjà trébuché à cause des objets ?”, “Les secours pourraient-ils entrer facilement ?”, “Avez-vous déjà renoncé à cuisiner, à vous laver ou à dormir dans votre lit à cause de l’encombrement ?”. Ces questions sont très concrètes et évitent les réponses trop générales.
Une sixième série recherche les facteurs déclenchants : “Est-ce que cela a commencé après un événement précis ?”, “Depuis quelle période gardez-vous davantage ?”, “Y a-t-il eu un moment où l’entretien du logement est devenu plus difficile ?”, “Votre énergie a-t-elle changé ces derniers mois ?”, “Avez-vous le sentiment que les choses se sont aggravées avec l’âge ou depuis une maladie ?”. On distingue ainsi mieux l’installation chronique d’une accumulation et la bascule vers l’incurie.
Une septième série explore le lien à l’autre : “Recevez-vous des visites ?”, “Que ressentez-vous à l’idée qu’un proche ou un professionnel entre chez vous ?”, “Vous sentez-vous aidé ou menacé quand on parle de tri ?”. Les réponses permettent d’apprécier le poids de la honte, de la méfiance, du déni ou du besoin d’aide.
Une huitième série peut s’intéresser aux catégories d’objets : “Y a-t-il des choses que vous gardez par souvenir, et d’autres plutôt parce qu’elles peuvent servir ?”, “Y a-t-il aussi des choses que vous n’avez pas vraiment choisies de garder, mais qui sont restées là ?”. Cette distinction est très utile dans les formes mixtes. Elle aide le patient lui-même à différencier ses attachements, son système et ses renoncements.
La façon dont le patient répond est parfois aussi parlante que le contenu. Une réponse émotionnelle, lente, chargée de souvenirs oriente vers la défense. Une réponse précise, argumentée, classificatoire oriente vers la syllogomanie structurée. Une réponse vague, détachée, irritée ou sans perception des enjeux d’hygiène oriente davantage vers l’incurie.
Ces questions n’ont pas vocation à être posées comme un interrogatoire standardisé. Elles servent de balises. Dans bien des cas, quelques-unes suffisent à faire émerger la logique dominante. Le plus important est de garder une écoute ouverte, capable de relancer sans imposer un sens prématuré.
Quelle posture adopter face au patient
La différenciation clinique n’a de valeur que si elle s’accompagne d’une posture adaptée. Une accumulation défensive, une syllogomanie structurée et un syndrome de Diogène avec abandon de l’hygiène n’appellent pas exactement la même manière d’entrer en relation, même si certains principes communs demeurent.
Le premier principe est de ne pas humilier. Quel que soit le tableau, le patient vit généralement sous le poids du jugement social. Une remarque désobligeante sur l’odeur, la saleté, l’encombrement ou le “n’importe quoi” du logement produit presque toujours une fermeture relationnelle. Le regard clinique doit rester descriptif, précis, sans moralisation.
Le deuxième principe est de ne pas confondre aide et intrusion. Dans l’accumulation défensive, toucher aux objets revient parfois à toucher au noyau fragile du sujet. Une approche trop active de désencombrement peut être vécue comme une violence psychique. Il est souvent préférable de commencer par comprendre ce que les objets représentent avant de chercher à les faire disparaître.
Le troisième principe est de reconnaître la logique du patient sans la valider aveuglément. Dans la syllogomanie structurée, il est essentiel d’entendre le système de pensée, de comprendre les raisons invoquées, de repérer les règles de tri implicites. Cela ne signifie pas approuver l’envahissement du logement, mais montrer que l’on comprend pourquoi le changement est difficile. Sans cette reconnaissance, le patient se crispe dans la justification.
Le quatrième principe est de ne pas banaliser les risques. Dans le syndrome de Diogène avec abandon de l’hygiène, la priorité peut être protectrice. Il faut alors maintenir une attitude respectueuse tout en nommant clairement les dangers : chutes, infection, dénutrition, impossibilité d’accès aux soins, risques domestiques. La bienveillance ne consiste pas à minimiser l’urgence.
La posture doit être modulée selon l’insight. Un patient honteux et lucide bénéficiera d’un soutien contenant, progressif, centré sur de petits objectifs. Un patient peu insighté nécessitera davantage de reformulation, de confrontation douce à la réalité et de médiation par des éléments concrets. Un patient en déni massif ou avec altération cognitive demandera parfois une approche plus structurée, impliquant le réseau, voire des mesures de protection.
Le rythme est crucial. Dans l’accumulation défensive, aller trop vite menace l’alliance. Dans la syllogomanie, avancer trop vite déclenche des résistances massives et parfois une ré-accumulation rapide. Dans le syndrome de Diogène, aller trop lentement peut mettre le patient en danger. L’art clinique consiste à adapter la temporalité à la fois à la structure psychique et au niveau de risque.
Le professionnel doit aussi tolérer l’ambivalence. Le patient peut demander de l’aide puis refuser le tri, ouvrir une pièce puis fermer la suivante, accepter une visite puis annuler la suivante. Cette fluctuation ne signifie pas forcément mauvaise volonté. Elle traduit souvent le conflit interne entre besoin d’aide et peur de perdre ce qui fait tenir.
Il est utile de formuler des objectifs concrets et limités. “Rendre l’évier accessible”, “dégager le passage vers les toilettes”, “trier uniquement les journaux de cette semaine”, “mettre en sécurité le couchage”, “séparer les déchets organiques des objets conservés”. Les objectifs globaux du type “il faut tout nettoyer” ou “il faut vider l’appartement” sont presque toujours contre-productifs.
La posture implique aussi de travailler avec les proches sans leur abandonner la direction clinique. Les familles sont souvent épuisées et veulent une solution rapide. Il faut entendre leur souffrance tout en leur expliquant pourquoi la brutalité aggrave souvent les choses. Dans les situations d’incurie sévère, les proches doivent aussi être aidés à comprendre quand la protection prime sur le consentement ordinaire.
Enfin, il faut savoir préserver le lien même en cas d’échec partiel. Dans ces situations, le progrès n’est pas toujours spectaculaire. Une première réussite peut être simplement qu’un patient accepte qu’on entre, parle de son rapport aux objets, reconnaisse un risque, ou consente à nettoyer une seule zone. Dans le temps long, ces avancées modestes ont une grande valeur.
Une posture ajustée repose donc sur un équilibre délicat : respect du sujet, compréhension du mécanisme, refus de la violence inutile, et lucidité sur les risques. C’est cette qualité relationnelle qui rend la différenciation clinique opérante au-delà des mots.
Les enjeux de prise en charge selon le tableau dominant
Une fois la différenciation mieux posée, les orientations d’accompagnement deviennent plus lisibles. Il ne s’agit pas de protocoles rigides, mais de priorités distinctes selon que domine l’accumulation défensive, la syllogomanie structurée ou le syndrome de Diogène avec abandon de l’hygiène.
Lorsque l’accumulation défensive est au premier plan, l’enjeu principal est souvent de sécuriser psychiquement le patient avant de sécuriser matériellement l’espace, sauf urgence particulière. Le travail consiste à reconnaître la fonction protectrice des objets, à repérer les pertes ou angoisses sous-jacentes, à restaurer d’autres appuis internes et relationnels, puis à accompagner progressivement des séparations limitées et tolérables. Le tri devient possible quand l’objet n’est plus le seul rempart.
Dans la syllogomanie structurée, l’enjeu central est souvent la modification des croyances et des routines de conservation. Il faut travailler la peur de l’erreur, l’intolérance à l’incertitude, la hiérarchisation de la valeur, la prise de décision et l’exposition au fait de jeter sans récupération immédiate. Les objectifs doivent être progressifs, répétés, très concrets, avec maintien d’un cadre cohérent. L’accompagnement peut associer soutien psychologique, techniques cognitivo-comportementales, aide pratique au tri et coordination avec l’entourage.
Dans le syndrome de Diogène avec abandon de l’hygiène, la priorité peut devenir beaucoup plus directement médico-sociale : évaluation somatique, nutritionnelle, cognitive et psychiatrique ; sécurisation du logement ; restauration de l’accès à l’hygiène ; reprise du suivi de soins ; mobilisation du réseau social et parfois du cadre juridique. Le travail psychique reste important, mais il ne peut être dissocié de la gestion du danger et de la perte d’autonomie.
La question du désencombrement doit être pensée différemment selon les cas. Dans l’accumulation défensive, il doit être très négocié et centré d’abord sur des zones moins investies. Dans la syllogomanie structurée, il s’inscrit dans une stratégie répétée et méthodique, avec critères de tri stables. Dans le syndrome de Diogène, il peut parfois devoir être plus rapide sur certaines zones critiques pour des raisons sanitaires, à condition que le cadre soit expliqué et que le lien soit préservé autant que possible.
Le rôle du réseau change aussi. Un médecin, un psychologue, une infirmière, un ergothérapeute, un travailleur social, une aide à domicile, un mandataire, un bailleur, une équipe mobile, des proches : chacun n’a pas la même place selon le tableau. L’accumulation défensive appelle souvent un travail relationnel approfondi. La syllogomanie structurée bénéficie d’une coordination autour d’objectifs précis. Le syndrome de Diogène requiert souvent une articulation serrée entre clinique, social et sécurité.
L’insight conditionne également les modalités. Avec un patient conscient et demandeur, l’accompagnement peut s’appuyer sur son propre désir de changement. Avec un patient peu insighté mais pas en danger immédiat, il faut bâtir une alliance autour des conséquences concrètes plutôt qu’autour d’une pathologisation frontale. Avec un patient en déni massif et à haut risque, la protection peut nécessiter des dispositifs plus contraignants ou des relais institutionnels.
La temporalité thérapeutique n’est jamais la même. L’accumulation défensive se travaille souvent dans la durée, avec une grande prudence. La syllogomanie structurée demande de la persévérance et des répétitions. Le syndrome de Diogène peut imposer des actions rapides, mais ces actions ne remplacent pas le travail de fond si l’on veut éviter les rechutes ou les ruptures de lien.
Il faut aussi anticiper les rechutes. Retirer les objets sans traiter leur fonction psychique mène souvent à une ré-accumulation. Nettoyer sans restaurer le souci de soi expose à une re-dégradation rapide. Faire pression sans alliance relationnelle déclenche souvent la dissimulation, le repli ou le refus. La prise en charge doit donc viser non seulement l’état du logement, mais aussi les mécanismes qui le produisent.
Les professionnels gagnent à formaliser les objectifs en deux axes : sécurité minimale et transformation progressive. Le premier axe concerne les urgences : accès, hygiène, risques, soins, alimentation. Le second concerne les changements durables : rapport à l’objet, décision, deuil, solitude, routines domestiques, accompagnement psychique. Cette double approche évite les impasses du tout psychologique et du tout logistique.
En résumé, la prise en charge pertinente dépend du tableau dominant. Là où la défense appelle le soutien, la structure syllogomane appelle le travail cognitif et comportemental, et l’incurie appelle la protection coordonnée. Chez un même patient, ces trois registres peuvent nécessiter des réponses simultanées mais hiérarchisées.
Le rôle des proches et les limites de leur intervention
Les proches occupent presque toujours une place centrale dans ces situations. Ce sont souvent eux qui alertent, s’inquiètent, découvrent l’état du logement, subissent les conflits et tentent, parfois depuis des années, d’obtenir un changement. Pourtant, leur intervention est aussi fréquemment source d’escalade, d’épuisement et de malentendus, surtout lorsqu’ils ne distinguent pas la logique clinique du trouble.
Face à une accumulation défensive, les proches ont tendance à penser que le patient “s’attache à des bricoles” ou “n’a qu’à faire le tri”. Ils sous-estiment la fonction protectrice des objets. Lorsqu’ils jettent sans accord, même avec de bonnes intentions, ils provoquent souvent une détresse intense, un sentiment de violation et une rupture de confiance. La personne peut se refermer davantage et renforcer encore son besoin de conserver.
Face à une syllogomanie structurée, les proches se heurtent souvent à la rationalisation du patient. Ils entendent des arguments sans fin, voient les objets revenir malgré les efforts, se sentent manipulés ou impuissants. Beaucoup finissent par alterner entre tolérance résignée et opérations de nettoyage forcé. Or ces interventions brutales entretiennent souvent le conflit sans modifier les croyances sous-jacentes.
Face au syndrome de Diogène avec abandon de l’hygiène, les proches vivent souvent l’angoisse du danger. Ils sont confrontés à des conditions de vie qu’ils jugent insupportables, craignent une chute, un incendie, une infection, une mort à domicile, et ne savent plus comment aider sans imposer. Leur sentiment d’urgence est légitime, mais leur colère peut aggraver le refus du patient.
Les proches doivent être aidés à comprendre que tous les objets n’ont pas le même statut psychique. Certains sont des appuis identitaires, d’autres relèvent d’un système de conservation, d’autres encore sont simplement des déchets laissés par incurie. Cette distinction leur permet de ne pas mener une guerre globale et aveugle contre “tout ce qui traîne”.
Il est également utile de leur expliquer que convaincre par la logique ne suffit pas. Dire à une personne syllogomane qu’un objet cassé “ne sert à rien” n’atteint pas le vrai problème, qui réside dans la décision, le doute ou la valeur potentielle fantasmée. Dire à une personne en accumulation défensive que “ce n’est qu’un carton” ne prend pas en compte la charge affective. Dire à une personne en incurie sévère qu’“elle devrait avoir honte” produit surtout du retrait.
Les proches peuvent jouer un rôle positif s’ils sont intégrés dans une stratégie clinique claire. Ils peuvent aider à repérer l’évolution temporelle, les objets les plus investis, les moments d’aggravation, les ressources relationnelles encore actives. Ils peuvent soutenir des micro-objectifs, accompagner des rendez-vous, valoriser les progrès et éviter les injonctions globales.
Ils doivent aussi être protégés de l’épuisement. Vivre à côté d’une telle situation, ou tenter d’y faire face seul, use profondément. La culpabilité est fréquente : “j’aurais dû intervenir plus tôt”, “je n’arrive à rien”, “je deviens méchant”. Un espace de parole pour les proches est souvent indispensable afin qu’ils ne transforment pas leur détresse en pression inefficace sur le patient.
Dans les situations de danger, les proches doivent comprendre que leur rôle n’est pas de porter seuls la responsabilité de la protection. Ils peuvent alerter, documenter, participer à la coordination, mais ils ne doivent pas être laissés seuls face à des arbitrages complexes sur le maintien à domicile, la sécurité ou le consentement aux soins.
Enfin, il faut parfois poser des limites à leur intervention. Certains proches, par anxiété ou colère, veulent vider le logement en une journée. D’autres au contraire se suradaptent et entretiennent involontairement le trouble en stockant, rangeant ou cachant la situation sans jamais la penser cliniquement. L’accompagnement doit donc aussi viser la bonne distance.
Le rôle des proches n’est ni secondaire ni tout-puissant. Il devient aidant lorsqu’il s’inscrit dans une compréhension fine du tableau, dans le respect du patient et dans une stratégie concertée.
Quand faut-il s’inquiéter d’un danger immédiat ?
La différenciation clinique ne doit jamais faire perdre de vue l’évaluation du risque. Même lorsqu’il existe une logique défensive ou syllogomane compréhensible, certaines situations exigent une vigilance immédiate. Le danger ne se mesure pas seulement à l’impression de désordre, mais à la combinaison de facteurs concrets.
Il faut s’inquiéter lorsque les issues du logement sont obstruées, en particulier la porte d’entrée, les fenêtres ou les voies permettant l’évacuation en cas d’incendie. Les piles d’objets, papiers, textiles, plastiques ou appareils entassés constituent un risque majeur lorsqu’elles bloquent les accès ou s’accumulent près de sources de chaleur.
La présence de déchets organiques, d’aliments périmés, de fluides corporels, de moisissures, de parasites ou de rongeurs représente un autre signal d’alerte. On bascule alors d’un encombrement vers une insalubrité susceptible d’avoir des conséquences infectieuses, respiratoires ou dermatologiques. Ce type de situation évoque plus volontiers une composante de type Diogène, surtout si l’hygiène corporelle est elle aussi altérée.
Les chutes répétées, les passages très étroits, les sols instables, l’accès difficile au lit ou aux toilettes doivent être pris très au sérieux, notamment chez les personnes âgées. Un patient qui dort dans un fauteuil faute d’accès à sa chambre, ou qui retient ses besoins parce que les sanitaires sont impraticables, présente un retentissement sévère quel que soit le mécanisme initial.
L’arrêt ou la rupture des soins doit également alerter. Un patient vivant dans l’encombrement mais continuant à se soigner n’est pas dans la même gravité qu’un patient qui ne prend plus ses traitements, manque les consultations, laisse des plaies évoluer ou ne s’alimente plus correctement. Le désinvestissement de la santé oriente fortement vers une problématique d’incurie.
L’état corporel observable constitue un indicateur immédiat : maigreur importante, odeur corporelle extrême, vêtements souillés, lésions cutanées, confusion, déshydratation, grande fatigue, désorientation. Ces signes appellent une évaluation médicale rapide. Ils ne peuvent être interprétés comme de simples variantes du mode de vie.
Le refus absolu d’accès au logement dans un contexte de suspicion forte n’est pas neutre. Il peut relever de la honte ou de la peur de l’intrusion, mais associé à d’autres signaux d’alerte, il doit faire envisager une situation plus grave. Le réseau doit alors s’organiser pour évaluer au mieux sans aggraver la rupture.
Le risque pour autrui compte aussi. Voisinage incommodé, risque de propagation de nuisibles, odeurs envahissantes, danger incendie collectif, présence d’enfants ou d’animaux dans des conditions dégradées : ces éléments modifient le cadre d’intervention. Le trouble n’est plus seulement une question privée.
Il faut enfin s’inquiéter d’une aggravation rapide. Un patient jusque-là stable dans son accumulation, qui se dégrade brusquement sur le plan de l’hygiène, de l’alimentation ou de l’entretien, peut présenter une décompensation dépressive, psychotique, somatique ou cognitive. Cette bascule exige une réévaluation complète.
La règle pratique est simple : dès que l’enjeu dépasse le conflit autour des objets pour toucher à la sécurité, au soin, à l’habitabilité ou au risque vital, la composante de type Diogène ou d’incurie sévère doit être sérieusement considérée. À ce stade, la priorité n’est plus seulement la compréhension du rapport à l’objet, mais la protection du patient et parfois de son entourage.
Synthèse clinique : comment trancher en pratique
Lorsqu’un professionnel doit synthétiser son impression clinique, il peut s’aider de quelques questions décisives. Elles ne remplacent pas l’évaluation approfondie, mais permettent souvent de dégager le registre dominant.
Première question : la conservation des objets répond-elle d’abord à une fonction de protection psychique personnelle ? Si le patient parle de mémoire, de réassurance, de peur du vide, de difficulté douloureuse à se séparer, avec honte et ambivalence, l’hypothèse d’une accumulation défensive est forte.
Deuxième question : l’accumulation s’organise-t-elle selon une logique stable, catégorielle, argumentée, avec difficulté structurelle à jeter et croyances persistantes sur la valeur potentielle des objets ? Si oui, on s’oriente vers une syllogomanie structurée.
Troisième question : observe-t-on un abandon marqué de l’hygiène corporelle et domestique, une perte des fonctions de base du logement, une insalubrité, un retrait social majeur et un défaut de soins ? Si oui, le syndrome de Diogène avec abandon de l’hygiène doit être envisagé au premier plan.
Quatrième question : quelle est la place de l’objet dans le trouble ? Est-il aimé, nécessaire, justifié, classé, ou simplement laissé là dans un contexte de désengagement global ? Cette nuance est fondamentale.
Cinquième question : le patient souffre-t-il de la situation, la justifie-t-il, ou ne semble-t-il plus en percevoir la gravité ? L’ambivalence douloureuse évoque davantage l’accumulation défensive ; la justification systémique, la syllogomanie ; le déni ou l’indifférence apparente à l’insalubrité, une incurie de type Diogène.
Sixième question : le logement est-il encombré mais encore habitable, ou bien les fonctions essentielles sont-elles compromises ? Plus le fonctionnement quotidien est atteint dans ses bases, plus il faut penser en termes de gravité et d’incurie.
En pratique, on peut donc retenir trois noyaux différentiels. Le premier noyau est affectif et défensif : les objets servent à tenir. Le deuxième noyau est cognitif et organisationnel : les objets s’inscrivent dans un système de conservation. Le troisième noyau est global et régressif : le sujet se néglige lui-même en même temps que son cadre de vie.
Chez un même patient, la synthèse doit accepter le chevauchement. L’important est d’identifier ce qui domine, ce qui met en danger, et ce qui peut servir de point d’appui à l’intervention. Une bonne formulation clinique n’est pas celle qui simplifie le réel, mais celle qui le rend pensable et opératoire.
Repères pratiques pour les professionnels de terrain
Les professionnels de terrain, qu’ils exercent en psychiatrie, en gériatrie, dans le social, à domicile, en médecine générale, en santé mentale communautaire ou dans les services de tutelle, ont besoin de repères rapides mais fiables. Voici les points les plus utiles à garder en tête lorsqu’ils rencontrent une situation d’accumulation ou d’insalubrité.
Observer d’abord sans étiqueter trop vite. Noter le type d’objets, leur répartition, l’état des pièces, l’accès aux fonctions de base, l’état corporel du patient, les odeurs, la présence de déchets et la réaction du sujet à cette observation.
Écouter ensuite la logique du patient. Ce qu’il dit des objets, du tri, du vide, du besoin d’utilité, du passé et du regard des autres a une valeur diagnostique majeure. Il faut entendre la fonction, pas seulement le contenu matériel.
Évaluer systématiquement l’hygiène corporelle et domestique. Une accumulation importante n’est pas un syndrome de Diogène tant que l’abandon de l’hygiène et du soin n’est pas au centre. À l’inverse, une insalubrité sévère même avec moins d’objets peut signaler une incurie grave.
Différencier attachement, système et abandon. Attachement = accumulation défensive. Système = syllogomanie structurée. Abandon = syndrome de Diogène. Cette grille simple aide beaucoup sur le terrain.
Ne pas toucher aux objets les plus investis sans alliance préalable, sauf danger vital ou sanitaire immédiat. L’intervention brutale détruit souvent le lien et aggrave le trouble à moyen terme.
Repérer les facteurs neurocognitifs, surtout chez les personnes âgées ou récemment aggravées. Une baisse des fonctions exécutives peut transformer profondément le tableau et imposer un autre type d’aide.
Penser par priorités : sécurité, hygiène, accès au soin, puis travail de fond sur le rapport aux objets. Sans hiérarchisation, les équipes s’épuisent et le patient se défend.
S’appuyer sur le réseau. Ces situations relèvent rarement d’un seul professionnel. L’articulation entre soignants, travailleurs sociaux, proches et dispositifs de protection est souvent déterminante.
Documenter précisément. Descriptions concrètes, évolution dans le temps, retentissement fonctionnel, état d’hygiène, capacités cognitives, réactions du patient. Une documentation rigoureuse facilite la continuité des prises en charge et évite les simplifications.
Garder enfin une attitude de modestie clinique. Les catégories aident, mais elles ne remplacent jamais l’attention au sujet singulier. C’est cette attention qui permet de distinguer avec justesse une accumulation défensive d’objets, une syllogomanie structurée et un syndrome de Diogène avec abandon de l’hygiène.
Tableau de repérage clinique pour orienter l’évaluation et l’accompagnement
| Axe d’analyse | Accumulation défensive d’objets | Syllogomanie structurée | Syndrome de Diogène avec abandon de l’hygiène |
|---|---|---|---|
| Logique principale | Se protéger du vide, de la perte, de l’angoisse | Conserver selon une logique stable, avec difficulté structurelle à jeter | Négligence globale de soi et du logement |
| Place de l’objet | Fortement investie affectivement ou symboliquement | Investie pour sa valeur potentielle, son utilité future ou sa place dans un système | Souvent laissée en place dans un contexte d’abandon, sans investissement fin de chaque objet |
| Discours du patient | Ambivalent, souvent chargé d’émotion | Justificatif, organisé, argumenté | Minimisant, détaché, hostile ou pauvre |
| Insight | Souvent partiel avec souffrance et honte | Variable, parfois faible mais avec rationalisations fortes | Souvent faible concernant l’insalubrité et les risques |
| Organisation de l’espace | Encombrement significatif mais avec sens subjectif | Encombrement structuré par catégories ou règles internes | Dégradation plus globale, fonctions du logement altérées |
| Hygiène corporelle | Souvent conservée au moins partiellement | Souvent relativement préservée | Franchement altérée ou abandonnée |
| Hygiène domestique | Variable, pas toujours effondrée | Peut être limitée par l’encombrement mais pas forcément abandonnée | Très altérée, avec saleté, déchets, odeurs, parfois nuisibles |
| Émotion face au tri | Angoisse de perte, douleur de séparation | Peur de l’erreur, doute, besoin de garder “au cas où” | Réaction variable, parfois peu concernée par les objets eux-mêmes |
| Fonctionnement quotidien | Gêné mais parfois longtemps maintenu | Altéré progressivement par l’envahissement | Compromis dans les gestes de base et la sécurité |
| Relation à l’aide | Méfiance mais possible alliance si respect | Résistance argumentative fréquente | Refus d’aide fréquent, surtout si le déni est important |
| Risque principal | Effraction psychique si intervention brutale | Chronicisation, envahissement, ré-accumulation | Danger sanitaire, somatique, social et domestique |
| Priorité d’accompagnement | Comprendre la fonction des objets et avancer très progressivement | Travailler les croyances, la décision et le tri progressif | Sécuriser, soigner, restaurer l’hygiène et coordonner le réseau |
FAQ : questions fréquentes pour mieux comprendre ces différences
Une accumulation importante d’objets signifie-t-elle toujours syllogomanie ?
Non. Une accumulation visible ne suffit pas à parler de syllogomanie. Il faut analyser la logique de conservation, la difficulté structurelle à jeter, les croyances associées aux objets et le retentissement fonctionnel. Certains patients accumulent surtout pour se protéger psychiquement, sans véritable système syllogomane stabilisé.
Le syndrome de Diogène se résume-t-il à vivre dans le désordre ?
Non. Le syndrome de Diogène ne se définit pas par un simple désordre important. Il implique généralement un abandon plus global de l’hygiène corporelle, de l’entretien du logement, parfois des soins, avec insalubrité, retrait social et risques accrus. C’est une problématique plus sévère et plus large qu’un logement encombré.
Peut-on avoir une syllogomanie sans saleté extrême ?
Oui, tout à fait. Une personne peut conserver énormément d’objets, saturer plusieurs pièces et présenter un trouble d’accumulation très invalidant tout en gardant une hygiène corporelle correcte et un minimum d’entretien domestique. C’est même un élément important pour distinguer la syllogomanie structurée du syndrome de Diogène.
Pourquoi certaines personnes souffrent-elles tant à l’idée de jeter des objets de faible valeur ?
Parce que la valeur psychique d’un objet ne correspond pas à sa valeur matérielle. Dans l’accumulation défensive, l’objet peut représenter un souvenir, une sécurité, un lien ou une continuité de soi. Dans la syllogomanie, il peut incarner un usage potentiel, un futur possible ou un choix impossible à clore. Ce n’est donc pas “irrationnel” au sens où il n’y aurait aucune logique interne.
Comment savoir si l’on est face à un abandon de l’hygiène ou simplement à une personne débordée ?
Il faut regarder la durée, l’intensité, le retentissement et la perception du patient. Une personne débordée peut reconnaître la difficulté, vouloir améliorer la situation et garder un minimum de soins personnels. Dans l’abandon de l’hygiène, on observe souvent une altération plus profonde et plus durable, avec saleté marquée, perte de fonctionnalité du logement, négligence corporelle et parfois faible conscience des risques.
Un même patient peut-il présenter les trois dimensions à la fois ?
Oui. C’est fréquent dans les situations anciennes ou évolutives. Un patient peut être affectivement attaché à certains objets, organiser d’autres catégories selon une logique syllogomane et laisser parallèlement certaines zones se dégrader au point d’évoquer une incurie. L’intérêt clinique est alors d’identifier la dimension dominante et les urgences.
Le fait de tout jeter d’un coup règle-t-il le problème ?
Dans la grande majorité des cas, non. Une intervention brutale peut aggraver la souffrance, détruire l’alliance, majorer le sentiment d’effraction et entraîner une ré-accumulation rapide. Même lorsqu’un nettoyage massif est nécessaire pour des raisons sanitaires, il doit s’intégrer dans un accompagnement plus large, sinon la situation tend à se reproduire.
Quels signes doivent faire craindre une situation grave ?
L’impossibilité d’utiliser les toilettes, la douche ou le lit, l’obstruction des issues, les chutes, les déchets organiques, les odeurs majeures, la présence de nuisibles, la rupture des soins, la dénutrition, la confusion, l’isolement extrême et l’hygiène corporelle très altérée sont des signaux d’alerte majeurs.
La honte du patient est-elle un bon signe ?
Ce n’est pas un “bon signe” au sens moral, mais c’est souvent un indice de conscience partielle du problème. La honte est plus fréquente dans l’accumulation défensive et dans certaines syllogomanies avec insight partiel. Dans les tableaux de Diogène, elle peut exister aussi, mais elle est souvent recouverte par l’évitement ou le déni.
Comment aider un proche sans aggraver la situation ?
En évitant les injonctions globales, les humiliations et les jetés forcés, sauf danger majeur. Il est préférable de chercher à comprendre la logique du trouble, de soutenir de petits objectifs concrets, de s’appuyer sur des professionnels et de distinguer ce qui relève d’un attachement profond, d’un système de conservation ou d’une incurie nécessitant une protection.
Peut-on parler de syndrome de Diogène chez une personne jeune ?
Oui, même si ce tableau est plus souvent décrit chez les personnes âgées isolées. Des formes d’incurie sévère avec abandon de l’hygiène peuvent exister chez des sujets plus jeunes, notamment dans des contextes psychiatriques, addictologiques ou de désocialisation majeure. L’âge ne doit pas être le seul critère.
Quel est le repère le plus utile pour différencier rapidement ces trois situations ?
Le repère le plus utile est souvent la question suivante : l’objet est-il surtout un appui affectif, un élément d’un système de conservation, ou un résidu laissé dans un contexte d’abandon global ? En pratique, cela revient à distinguer la défense, la structure et l’incurie.